新鲜周期卵裂胚移植策略对35~38岁患者妊娠结局的影响
2018-06-14刘瑜亮周文丁晨晖陆宝敏张秀冰周灿权徐艳文
刘瑜亮,周文,2,丁晨晖,陆宝敏,张秀冰,周灿权,徐艳文
(1.中山大学附属第一医院生殖医学中心,广州 510080;2.中山大学附属第三医院生殖医学中心,广州 510630)
随着辅助生殖技术(ART)的应用和发展,医源性多胎率明显升高。2014年美国疾病预防与控制中心的统计结果显示,ART助孕后双胎妊娠率为38.0%,三胎及以上的妊娠率为2%[1]。减少医源性多胎发生的最佳措施就是限制胚胎移植数。2016年3月份以前我中心新鲜周期卵裂胚的移植策略是按照2001年我国《人类辅助生殖技术管理办法》中的规定执行,即35岁以下妇女首次ART最多移植2个胚胎,35岁及以上或既往移植失败史者最多移植3 个胚胎。2016年3月份以后我中心实行新的卵裂胚移植策略,即38岁及以下患者首次行卵裂胚移植时移植数目最多为2个,大于39岁患者最多移植3个。新的移植策略降低了35~38岁首次行卵裂胚移植患者的移植胚胎数。本文回顾性分析2015年3~12月和2016年3~12月首次行新鲜周期卵裂胚移植的35~38岁患者的基本资料和妊娠结局情况,以评估不同的卵裂胚移植策略对该人群的影响。
资料和方法
一、研究对象与分组
选取2015年3~12月和2016年3~12月在中山大学附属第一医院生殖医学中心首次行新鲜周期卵裂胚移植的患者,年龄35~38岁。2015年3~12月纳入的新鲜移植周期为A组,共210例;2016年3~12月纳入的新鲜移植周期为B组,共241例。A组中移植3个卵裂胚的共140例,为A1组;B组中移植2个卵裂胚的共225例,为B1组。
二、促排卵、体外受精及胚胎移植
促排卵、取卵、体外受精和胚胎培养按照本中心常规进行。促排卵方案主要有长方案和拮抗剂方案,当2个卵泡径线达18 mm或3个卵泡径线达16 mm以上时注射人绒毛膜促性腺激素(HCG,珠海丽珠)5 000~10 000 U。注射HCG后34~36 h取卵,取卵后4~6 h行IVF或ICSI授精。授精后16~18 h观察原核,67~69 h进行卵裂胚质量评分。卵裂期胚胎评分从卵裂球数目、卵裂球的均匀度、胚胎碎片比例3个指标进行评价,具体如下:用数字2~16记录具体的卵裂球数目;卵裂球均一度好为1分,中度不均为2分,严重不均为3分;碎片<10%为1分,碎片11%~25%为2分,碎片25%~50%为3分,碎片>50%为4分。第3天(D3)可用胚胎定义为5细胞及以上且碎片≤3分。D3优胚定义为7~9细胞,卵裂球的均匀度和胚胎碎片在2分及以下。取卵后72 h选取1~3枚可用胚胎在B超引导下进行移植。
三、移植数目规定
2015年3~12月移植数目规定:35岁以下妇女首次ART最多移植2个胚胎,35岁及以上或有移植失败史者最多移植3个胚胎;2016年3~12月移植数目规定:38岁及以下首次行卵裂胚移植时移植数目最多为2个,大于39岁患者最多移植3个。
四、观察指标
种植率=孕囊数/移植胚胎数;临床妊娠率=临床妊娠周期数/移植周期数;多胎率=大于1个孕囊的妊娠周期数/临床妊娠周期总数;早期流产率=12周前的妊娠丢失周期数/临床妊娠周期数;活产率=有活产的周期数/移植周期数。
五、统计学方法
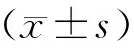
结 果
一、A、B两组患者基本资料比较
A组和B组的平均年龄、体重指数(BMI)、基础FSH、LH和E2水平、不育因素构成及助孕方式比较均无显著性差异(P0.05)(表1)。
二、A、B两组促排卵及胚胎发育情况比较
两组卵巢刺激方案构成、Gn天数及用量、获卵数、正常受精数、可利用胚胎数和优质胚胎数等比较均无显著性差异(P0.05)(表2)。
三、A、B两组患者移植胚胎数比较
B组的平均移植胚胎数为(1.9±0.2)个,显著低于A组的(2.6±0.6)个(P<0.05)。移植胚胎数构成详见表3。
四、A、B两组患者妊娠结局比较
A、B两组患者的种植率、临床妊娠率、早期流产率和活产率比较均无显著性差异(P0.05);B组的多胎率显著低于A组(P<0.05)(表4)。

表1 A组和B组患者基本资料比较[(-±s),n]

表2 A组和B组促排卵及胚胎发育情况比较(-±s)

表3 A组和B组患者移植胚胎数情况[(-±s),n]
注:与A组比较,*P<0.05
五、A1组和B1组患者基本资料和妊娠结局比较
两组患者的平均年龄、BMI、基础FSH、LH和E2水平、Gn天数及用量、正常受精数和优质胚胎数比较均无显著性差异(P0.05);A1组的获卵数和可利用胚胎数显著高于B1组(P<0.05)(表5)。两组患者的种植率、临床妊娠率、早期流产率和活产率比较无显著性差异(P0.05);B1组的多胎率显著低于A1组(P<0.05)(表6)。

表4 A组和B组患者妊娠结局比较(%)
注:与A组比较,*P<0.05

表5 A1组和B1组患者基本资料比较(-±s)
注:与A1组比较,*P<0.05

表6 A1组和B1组患者妊娠结局比较(%)
注:与A1组比较,*P<0.05
讨 论
一、移植胚胎数与多胎妊娠的风险
对胚胎进行非侵入性的形态学评估是目前临床工作中最常用的判断胚胎发育潜能的方法[2]。形态好的胚胎通常比形态差的胚胎会有较高的种植率,但是即使形态学评分为可利用胚胎,其非整倍体率或嵌合体率仍高达40%~65%[3-6],移植入宫腔后会导致种植失败或早期妊娠丢失。在临床工作中,为了提高单次移植周期的妊娠率,医生和患者一般会选择移植2~3枚胚胎,这样在提高了妊娠率的同时却也带来了高多胎率。多胎妊娠时母儿并发症发生率高、病情重,新生儿患病率、病死率均增加,给患者家庭和社会带来较高的经济和精神负担[7-8]。对于大于35岁的高龄孕妇,多胎妊娠的围产期风险会更高[9],因此更应该避免此类人群发生多胎妊娠。
二、国内外关于移植胚胎数目的规定
2001年我国《人类辅助生殖技术管理办法》规定35岁以下妇女首次ART最多移植2个胚胎,35岁及以上或有失败史者最多移植3 个胚胎。2013年美国生殖医学会和美国辅助生殖技术协会在关于卵裂胚移植数目的规定中指出:各中心应该结合自己的数据来限定移植胚胎数,降低多胎率。对于35~37岁预后较好(如第一周期或胚胎形态较好或有优质胚胎剩余或有既往IVF成功史等)的患者,强烈建议行单胚胎移植[10-11]。2008年欧洲人类生殖与胚胎学会在IVF实验室操作指南中高度推荐单胚胎移植,如需移植多枚胚胎,数目不宜超过2个。欧洲的一部分国家已是强制性实施单胚胎移植策略,其他国家单胚胎移植的比率也越来越高[12]。
三、减低移植胚胎数适用人群的探讨
母亲年龄是移植胚胎数的首要决定因素。2001年我国管理办法中以35岁作为移植胚胎数增加的一个临界值,但随着胚胎培养液的改进、胚胎培养技术和胚胎选择方法的提高,该临界值是否合适目前的现状需要进行谨慎而恰当地评估。
2012年Lawlor等[13]的一项前瞻性研究显示,<40岁组和≥40岁组的不孕患者移植3枚胚胎与移植2枚胚胎相比,均未增加活产率,反而会增加较多的不良围产期结局,因此建议所有ART妇女的移植胚胎数均不应超过2枚,临床医生应根据患者的预测指标如年龄、优质胚胎数等来决定移植1枚或2枚胚胎。Mancuso等[14]的研究显示在小于35岁组和35~37岁组,随着选择性单胚胎移植率的提高,多胎率显著性下降,但对累积活产率的影响甚微。罗燕群等[15]报道35~37岁患者移植2枚与移植3枚胚胎相比,种植率和临床妊娠率无统计学差异;<38岁患者,当有优质胚胎可移植时,移植胚胎数由3个降至2个可能并不降低临床妊娠率,但可以降低多胎妊娠率。
我中心自2016年3月份开始实行新的卵裂胚移植策略后,35~38岁首次行新鲜卵裂胚移植患者的平均移植胚胎数从2015年的(2.6±0.6)个降为2016年的(1.9±0.2)个,患者的种植率、临床妊娠率和早期流产率均无显著性差异,但多胎率(43.64% vs. 29.20%)显著降低,且2016年无三胎发生。35~38岁患者移植2枚卵裂胚与移植3枚相比,种植率、临床妊娠率、早期流产率和活产率也无显著差异,但多胎率显著降低。以上数据显示,在新规定下35~38岁患者首次移植胚胎数小于或等于2枚时并未降低妊娠率和活产率,反而会降低多胎率,防止三胎发生,改善妊娠结局。
目前,随着囊胚活检技术和胚胎玻璃化冻融技术的广泛应用,35岁以上妇女可行选择性囊胚培养结合胚胎植入前遗传学筛查(PGS),后行冻融单囊胚移植,可带来较好的临床结局[16-18]。
但本研究的不足之处在于是回顾性研究,且未能获得累计妊娠率,可能对研究结果存在一定的影响,后续需要继续追踪观察。
综上所述,新的卵裂胚移植策略降低了35~38岁患者首次行卵裂胚移植的胚胎数目,并不影响种植率和临床妊娠率,且能显著降低多胎率,尤其是三胎的发生。但当移植胚胎数超过1个时,仍面临较高的多胎率,提示需要探索在35~38岁预后较好的患者中进行选择性单胚胎移植的策略。
【参 考 文 献】
[1] Sunderam S,Kissin DM,Crawford SB,et al. Assisted reproductive technology surveillance-United States,2014[J].MMWR Surveill Summ,2017,66:1-24.
[2] 孙海翔. 体外培养胚胎生命力的评估[J].国际生殖健康/计划生育杂志,2012,31:349-350.
[3] Papadopoulos G,Templeton AA,Fisk N,et al. The frequency of chromosome anomalies in human preimplantation embryos after in-vitro fertilization[J].Hum Reprod,1989,4:91-98.
[4] Baart EB,Martini E,van den Berg I,et al. Preimplantation genetic screening reveals a high incidence of aneuploidy and mosaicism in embryos from young women undergoing IVF[J].Hum Reprod,2006,21:223-233.
[5] Liu J,Wang W,Sun X,et al. DNA microarray reveals that high proportions of human blastocysts from women of advanced maternal age are aneuploid and mosaic[J].Biol Reprod,2012,87:148.
[6] Capalbo A,Rienzi L,Cimadomo D,et al. Correlation between standard blastocyst morphology,euploidy and implantation:an observational study in two centers involving 956 screened blastocysts[J].Hum Reprod,2014,29:1173-1181.
[7] Fauser BC,Devroey P,Macklon NS. Multiple birth resulting from ovarian stimulation for subfertility treatment[J].Lancet,2005,365:1807-1816.
[8] Olivennes F. Avoiding multiple pregnancies in ART. Double trouble:yes a twin pregnancy is an adverse outcome[J].Hum Reprod,2000,15:1663-1665.
[9] Davis LB,Lathi RB,Westphal LM,et al. Elective single blastocyst transfer in women older than 35[J].Fertil Steril,2008,89:230-231.
[10] Practice Committee of American Society for Reproductive Medicine;Practice Committee of Society for Assisted Reproductive Technology. Criteria for number of embryos to transfer:a committee opinion[J].Fertil Steril,2013,99:44-46.
[11] Penzias A,Bendikson K,Butts S,et al. Guidance on the limits to the number of embryos to transfer:a committee opinion[J].Fertil Steril,2017,107:901-903.
[12] Magli MC,Van den Abbeel E,Lundin K,et al. Revised guidelines for good practice in IVF laboratories[J].Hum Reprod,2008,23:1253-1262.
[13] Lawlor DA,Nelson SM. Effect of age on decisions about the numbers of embryos to transfer in assisted conception:a prospective study[J].Lancet,2012,379:521-527.
[14] Mancuso AC,Boulet SL,Duran E,et al. Elective single embryo transfer in women less than age 38 years reduces multiple birth rates,but not live birth rates,in United States fertility clinics[J].Fertil Steril,2016,106:1107-1114.
[15] 罗燕群,刘风华,易艳红,等. 年龄、移植胚胎数量、质量与临床妊娠率的关系[J].生殖医学杂志,2014,23:361-366.
[16] Harton GL,Munné S,Surrey M,et al. Diminished effect of maternal age on implantation after preimplantation genetic diagnosis with array comparative genomic hybridization[J].Fertil Steril,2013,100:1695-1703.
[17] Ubaldi FM,Capalbo A,Colamaria S,et al. Reduction of multiple pregnancies in the advanced maternal age population after implementation of an elective single embryo transfer policy coupled with enhanced embryo selection:pre-and post-intervention study[J].Hum Reprod,2015,30:2097-2106.
[18] 金海霞,孙莹璞. 囊胚移植从双胚胎移植到单胚胎移植的经验体会[J].生殖医学杂志,2012,21:125-128.
