普瑞巴林对PDPN患者正中神经、腓总神经传导速度及疼痛改善效果研究
2018-04-24郜锦英刘娟丽敖金江李冬松
郜锦英,刘娟丽,程 宏,敖金江,李冬松
陕西省安康市人民医院 (安康 725000)
糖尿病周围神经病变(Diabetic peripheralneuropathy,DPN)是糖尿病周围神经系统常见并发症,有研究指出,病程超过5年患者发生率达50.0%以上,其发病机制迄今尚未明确定论,主要认为与病程、血脂代谢异常、血管、神经生长因子及血液流变等多因素共同作用有关,是导致糖尿病足溃疡、截肢高危因素,与患者生活质量及生存率密切相关[1]。痛性糖尿病周围神经病变(PDPN)是DPN常见类型,以神经病理性疼痛为主要表现,目前发生率约为14.4%~65.3%[2],其可累及至周围神经系统,诱发慢性痛性神经综合征,是导致患者生活质量降低、抑郁以及睡眠障碍的主要原因,是目前最复杂且最难治糖尿病并发症。基于PDPN高发病率及危害性,早期诊断及积极治疗尤为重要,但因疼痛往往呈现多样化,早期诊断率较大,多数患者就诊时已处于中晚期,直接提高临床治疗难度。目前用于PDPN治疗方案较多,但国内外尚无明确特效药物,而采用传统镇痛药物疗。效欠佳[3]。《中国T2DM防治指南》中就明确指出抗抑郁、抗惊厥及阿片类镇痛药可作为PDPN对症治疗药物,但以上药物存在药效慢、疗效欠佳及副作用多等诸多问题[4]。普瑞巴林是一类新型抗癫痛间药物,常被用于外周神经病理性疼痛治疗,同时也被国外指南推荐为PDPN一线治疗药物[5],但目前国内就普瑞巴林用于PDPN尚缺乏足量临床经验,因此本研究笔者就对普瑞巴林治疗PDPN疗效及安全性展开系统报道,旨在为临床提供指导。
资料与方法
1 一般资料 研究对象选取我院2015年10月到2017年2月间收治的PDPN患者94例,纳入标准[6]:①均符合2012年美国糖尿病协会(ADA)中关于糖尿病诊断标准;②且明确诊断有PDPN,神经痛持续超过4周且疼痛视觉模拟评分(VAS)≥4分;③无合并严重的心脑血管、肝肾肺等器官组织疾病;④均自愿参加并签署知情同意书。排出标准:①因酒精中毒、药物性、肿瘤性等其他因素所致的神经痛;②对本研究药物过敏或是近期接受抗癫痫、抗抑郁、止痛药物治疗者;③合并血液系统、免疫系统、内分泌系统或神经系统严重疾病者;④合并其他严重的急慢性并发症;⑤妊娠期或哺乳期妇女。采用随机数字法将其分为对照组和观察组,每组各47例。对照组患者男性25例、女性22例,年龄在36~78岁,平均年龄为(55.19±8.26)岁,病程在3.4~17.9年,平均病程为(9.71±3.43)年;观察组患者男性26例、女性21例,年龄在33~80岁,平均年龄为(54.96±8.33)岁,病程在3.1~18.5年,平均病程为(9.83±3.51)年。两组患者在性别、年龄、病程等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2 治疗方法 两组患者入院后均服用相同胰岛素降糖方案,维持糖化血红蛋白(HbAlc)<7.0%,同时控制血脂及血压水平,维持常规治疗并持续监测。同时两组患者均口服盐酸羟考酮缓释片(国药准字,H20090214,5.0 mg)治疗,剂量:10.0 mg/次、2次/d,如镇痛效果欠佳可逐渐加量至初始剂量的25.0%,在此基础上,观察组患者口服普瑞巴林(国经准字,H20130073,75.0 mg)治疗,剂量:75.0 mg/次、2次/d,如镇痛效果欠佳可逐渐加量至150.0~300.0 mg/d,不应过度增加剂量,以避免大剂量药物所致的药物依耐性,两组患者均连续治疗4周。
3 观察指标 ①比较两组患者的治疗总有效率;②比较两组患者治疗前、治疗后2周、3周及4周的疼痛VAS评分;③比较两组患者治疗前后的正中神经和腓总神经中感觉神经传导速度(SNCV)和运动神经传导速度(MNCV);④比较两组患者的恶心呕吐、便秘、嗜睡、口干及尿潴留等不良反应发生率。
4 疗效标准 参考相关文献关于PDPN疗效标准[7],分为:①显效:经治疗后患者VAS评分降低80.0%及以上,腱反射基本恢复至正常水平,肌电图结果显示神经传导速度提高5 m/s及以上;②有效:经治疗后VAS评分降低在20.0%~80.0%,神经传导速度提高但<5 m/s,同时腱反射有所改善;③无效:经治疗后患者VAS评分、腱反射及神经传导速度无好转或加重。治疗总有效率=(显效率+有效率)×100.0%。
采用NTS-2000肌电图与诱发电位仪(南昌高腾科技有限公司)测定正中神经和腓总神经中的SNCV和MNCV。同时采用VAS评价治疗前后的疼痛程度,采用0~10分评分制,其中0分表示无痛,10分表示无法忍受剧痛,程度分级:轻度疼痛(1~3分)、中度疼痛(4~6分)及重度疼痛(7~10分)。
5 统计学方法 所有统计学资料都采用SPSS21.0统计学软件进行数据分析,计量资料以均数±标准差
表示,进行t检验。而所有的计数资料以率[例(%)]表示,用χ2检验,P<0.05 为差异具有统计学意义。
结 果
1 两组患者的治疗总有效率 比较观察组患者的治疗总有效率为89.36%,对照组患者的治疗总有效率为72.34%,观察组明显高于对照组(χ2=4.39,P=0.03),见表1。

表1 两组患者的治疗总有效率比较[例(%)]
2 两组患者治疗前及治疗后2、3及4周的VAS评分比较 两组患者治疗前的VAS评分比较无明显差异(P>0.05);治疗后2周、3周及4周,观察组患者的VAS评分均明显低于对照组(P<0.01),见表2。
表2 两组患者治疗前及治疗后2、3及4周的VAS评分比较
注:与治疗前比较,*P<0.05
3 两组患者治疗前后的正中神经和腓总神经传导速度比较 两组患者治疗前正中神经和腓总神经的SNCV和MNCV比较均无明显差异(P>0.05);治疗后,观察组患者正中神经和腓总神经的SNCV和MNCV均明显高对照组(P<0.01),见表3。
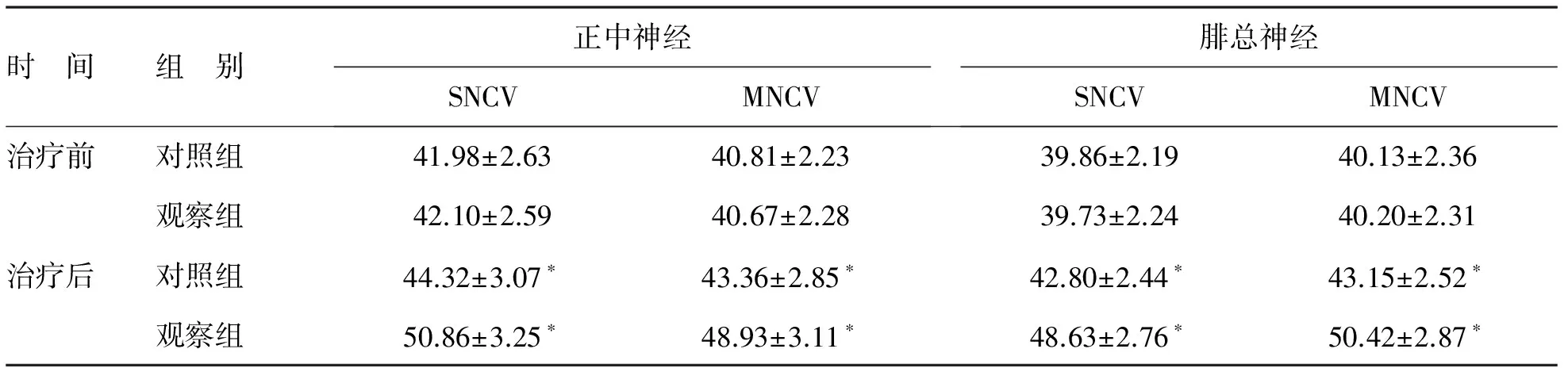
表3 两组患者治疗前后的正中神经和腓总神经传导速度比较(m/s)
注:*与治疗前比较,P<0.05
4 两组患者的不良反应发生率比较 两组患者的恶心呕吐、便秘、嗜睡、口干及尿潴留等并发症发生率比较均无明显差异(P>0.05),见表4。

表4 两组患者的不良反应发生率比较[例(%)]
讨 论
PDPN是糖尿病患者终末期常见并发症,具有发病率高、危害性强及治疗难度大等特点,以烧灼样、针刺样及刀割样疼痛为主要临床表现,并伴有肢体运动和感觉传导异常,且疼痛呈现自发性、诱发性、过敏性及异常性特征,夜间程度明显加重,导致患者疼痛难以入睡失眠,诱发焦虑、抑郁等负面情绪,直接降低生活质量,恶化患者病情[8]。PDPN发病机制迄今尚未明确,涉及多种因素影响,其中持续高血糖水平所致的氧化应激加重和微血管损害,造成神经异常放电、各离子通道活性改变、交感神经异常激活及神经血供异常等,是其主要发病机制。因此PDPN需同时针对病因、高血糖、损伤神经、疼痛、情绪及睡眠障碍等多方面综合治疗,其中病因治疗包括降血糖、修复神经、改善神经血供及抗氧化应激等,单纯控制血糖和病因治疗很难奏效。研究证实,缓解机体疼痛感,改善患者睡眠障碍及负面情绪是PDPN治疗的关键步骤,《中国T2DM防治指南》中就明确指出,传统抗惊厥、三环类抗抑郁以及传统止痛药物可作为PDPN对症治疗选择,但以上药物单一应用起效慢、疗效欠佳且存在明显副作用,限制其临床应用。羟考酮属于半合成的蒂巴因衍生物,能同时激动脑和脊髓内阿片受体,可缓解各类中重度疼痛,同时还具有抗焦虑、止咳及镇静作用,且镇痛效果无封顶效应,仅局限于其药物副作用,目前在癌性疼痛中有着广泛应用,被证实具有较高的有效性和安全性。研究显示[9],盐酸羟考酮缓释片代谢产物活性小且易代谢,无肝肾损害副作用,可用于慢性顽固性疼痛长期治疗,且不会引发代谢产物蓄积毒副作用,目前在PDPN中也有一定应用。
普瑞巴林属于新型抗癫痫药物,其分子结构上具有γ-氨基丁酸(GABA)结构,具有类似GABA生理作用,其无需作用GABA A或B受体及其他受体即可发挥药效,主要通过特异性结合血脑屏障细胞膜以及P/Q 型电压门控钙通道上的α2-σ蛋白亚单位,抑制中枢神经电压依耐性Ca2+通道,能同时高强度结合I型和II型α2-σ亚基,抑制Ca2+内流[10],前者存在于新皮质、海马、脊髓及杏仁核中,从而降低脑皮质中去甲肾上腺素、谷氨酸盐、P物质等释放,抑制神经元异常兴奋。研究证实[11],受损神经中Ca2+过度开放是引起神经性疼痛及痛觉超敏的重要原因,因此普瑞巴林通过抑制Ca2+内流,能有效控制患者神经性疼痛和痛觉超敏,常被用于治疗外周神经痛。国内关于普瑞巴林治疗PDPN尚缺乏足量临床经验,而2011年美国神经病学会PDPN指南中就明确指出,普瑞巴林对PDPN疼痛和躯体神经功能改善作用强度达到A级[12],已被推荐为PDPN一线治疗药物,同时指出治疗需根据患者情况实施个体化联合方案。目前国内有关羟考酮联合普瑞巴林治疗PDPN的报道较少,本研究结果显示,观察组患者的治疗总有效率明显高于对照组,同时治疗后2周、3周及4周的疼痛VAS评分明显低于对照组,且治疗后的正中神经和腓总神经的SNCV和MNCV均明显高对照组,表明普瑞巴林能促进患者疼痛及神经功能改善,实现疗效协调效应。同时两组患者不良反应未见明显差异,且经处理后明显改善,表明普瑞巴林治疗的安全性较高。
综上所述,普瑞巴林治疗PDPN的疗效显著,能明显减轻患者疼痛感,促进正中神经和腓总神经功能恢复,且安全性较高,值得在临床推广。
[1] 刘宪红, 靳妍霞, 牛金葆,等. 高压氧联合普瑞巴林治疗痛性糖尿病周围神经病变的临床研究[J]. 河北医科大学学报, 2016, 37(11):1246-1249.
[2] 宗海军, 唐 梅. 甲钴胺联合加巴喷丁或普瑞巴林治疗痛性糖尿病周围神经病变疗效的比较[J]. 中国糖尿病杂志, 2014, 22(3):210-212.
[3] Huffman C, Stacey BR, Tuchman M,etal. Efficacy and Safety of Pregabalin in the Treatment of Patients With Painful Diabetic Peripheral Neuropathy and Pain on Walking.[J]. Clinical Journal of Pain, 2015, 31(11):946-952.
[4] Raskin P, Huffman C, Yurkewicz L,etal. Pregabalin in Patients With Painful Diabetic Peripheral Neuropathy Using an NSAID for Other Pain Conditions: A Double-Blind Crossover Study[J]. Clinical Journal of Pain, 2016, 32(3):203-209.
[5] 王彦平. 氟哌噻吨美利曲辛联合普瑞巴林治疗痛性糖尿病周围神经病变的临床观察[J]. 中国药房, 2016, 27(8):1104-1107.
[6] Raskin P, Huffman C, Yurkewicz L,etal. Pregabalin in Subjects With Painful Diabetic Peripheral Neuropathy Using an NSAID for Other Pain Conditions: A Double-Blind Crossover Study[J]. Clinical Journal of Pain, 2015,17(3):872-879.
[7] 张 焱, 沈 静. 普瑞巴林联合硫辛酸注射液治疗痛性糖尿病神经病变的疗效和安全性分析[J]. 临床和实验医学杂志, 2015,31(20):1704-1706.
[8] 米德文, 邢恩桐, 赵加凤,等. 连续坐骨神经阻滞疗法联合普瑞巴林治疗糖尿病周围神经病变疼痛的疗效[J]. 中国疼痛医学杂志, 2016,25(12):949-952.
[9] 王朝杰, 周 云. 普瑞巴林联合盐酸羟考酮控释片治疗中重度癌性疼痛临床观察[J]. 中华实用诊断与治疗杂志, 2013, 27(8):801-802.
[10] Marchettini P, Wilhelm S, Petto H,etal. Are there different predictors of analgesic response between antidepressants and anticonvulsants in painful diabetic neuropathy[J]. European Journal of Pain, 2016, 20(3):472-482.
[11] 李秀丽, 梁春联, 章 琳,等. 氟桂利嗪与黛力新配伍治疗痛性糖尿病周围神经病变30例[J]. 陕西医学杂志, 2013,22(9):1176-1179.
[12] 曾黎明, 李 君. 普瑞巴林联合盐酸羟考酮控释片治疗带状疱疹后神经痛的效果分析[J]. 山西医药杂志, 2015,16(24):2905-2907.
