双侧经皮椎体成形术中骨水泥注入量对压缩性颈椎骨折的影响*
2018-02-06赖宪良陈鸥苏嘉沈新升王萧枫
赖宪良,陈鸥,苏嘉,沈新升,王萧枫
(浙江省温州市中西医结合医院 骨科,浙江 温州 325000)
骨质疏松性脊柱压缩性骨折可以导致>60%患者发生顽固性腰背痛[1]。经皮椎体成形术治疗脊柱压缩性骨折,可以增加椎体抗压性和稳定性[2-4]。但是传统的经皮椎体成形术骨水泥渗漏率较高,其原因是为提高成型后椎体的稳定性,常加压注入大量骨水泥。研究显示,在单侧经皮椎体成形术中注入低剂量骨水泥,可以降低渗漏率[5]。但目前关于单侧好还是双侧好,仍有争议,尤其是在颈椎骨折患者中[6-7]。
1 资料与方法
1.1 一般资料
前瞻性收集2015年1月-2016年12月浙江省温州市中西医结合医院收治的骨质疏松性压缩性骨折患者82例。纳入标准:①颈椎骨折:影像学显示颈椎压缩性骨折伴有疼痛等临床症状;②发病时间≤72 h;③合并骨质疏松:骨密度<健康人群骨密度峰值2.5个标准差;④年龄18~75岁;⑤同意参与本研究。排除标准:①恶性肿瘤;②合并椎间盘突出、脊柱转移瘤、血管瘤、脊柱畸形、脊柱感染、结核、强直性脊柱炎等重大脊柱病变;③其他慢性疼痛性疾病;④肝、肾等脏器功能不全,以及重度慢性阻塞性肺疾病等导致不能耐受手术;⑤既往心肌梗死、脑卒中等重大心血管疾病;⑥脊柱外伤性骨折;⑦病变椎体有既往手术史;⑧不配合治疗、转院等导致不能完成本研究。将患者随机分为观察组和对照组,每组41例。本研究通过本院伦理委员会批准,所有患者签署知情同意书。两组患者性别、年龄、体重指数、骨密度、病变部位、吸烟史、嗜酒史及合并症比较,差异无统计学意义(P>0.05)。
1.1.1 观察组男性26例,女性15例;年龄52~75岁,平均(66.27±5.28)岁;体重指数19.4~29.7 kg/m2,平均(24.82±3.28)kg/m2;骨密度(0.58±0.10)g/cm2,累及 C4椎体9例,C5椎体12例,C6椎体11例,C7椎体9例;吸烟史12例,嗜酒史8例,5例合并高血压,7例合并高脂血症,4例合并糖尿病。
1.1.2 对照组男性24例,女性17例;年龄50~75岁,平均(66.08±5.44)岁;体重指数19.1~29.9 kg/m2,平均(24.91±3.36)kg/m2;骨密度(0.57±0.11)g/cm2;累及 C4椎体 7 例,C5椎体 11 例,C6椎体15例,C7椎体8例;吸烟史12例,嗜酒史8例,5例合并高血压,7例合并高脂血症,4例合并糖尿病。
1.2 治疗方法
术前行正侧位X线和CT检查,确定椎体压缩范围和骨质破坏情况,取仰卧位,常规使用碘伏消毒皮肤3遍后在正位透视下确定穿刺位置并标记,1%利多卡因进行局部麻醉,使用18G血管穿刺针进行穿刺,针头穿刺至椎体中、后1/3交界处,X线检查确认穿刺针位置后,检查穿刺针通畅性,透视监控下注入高黏度骨水泥(意大利Tecres S.P.A.公司生产PMMA骨水泥,PMMA粉剂∶液态单体=3∶2)。观察组注入1.5~2.5 ml骨水泥,对照组注入2.6~3.5 ml骨水泥。术后平卧6 h,使用抗菌素预防感染,同时给予钙片等抗骨质疏松治疗。
1.3 观察指标
1.3.1 手术情况包括手术时间、骨水泥注入量及C型臂X线机透视次数。
1.3.2 视觉模拟评分法(visual analogue scale,VAS)采用VAS评价患者术前、术后1和6个月的疼痛程度。
1.3.3 颈椎功能障碍指数(the neek disability index,NDI)采用NDI评价患者术前、术后1和6个月的颈椎功能障碍指数。总分100分,得分越高,表明症状越严重。
1.3.4 健康相关的生存质量(health-related quality of life-36,SF-36)采用SF-36评价患者术前、术后1和6个月时生存质量
1.3.5 匹兹堡睡眠指数量表(pittsburgh sleep quality index,PSQI)采用PSQI评价患者术前、术后1和6个月时睡眠质量。
1.3.6 Cobb角采用X线和CT检查测量患者术前、术后1和6个月Cobb角的变化情况.
1.3.7 骨水泥渗漏率记录两组患者骨水泥渗漏发生情况。渗漏率=椎间盘渗漏率+椎旁渗漏率+椎管内渗漏率。
1.4 统计学方法
数据分析采用SPSS 22.0统计软件,计量资料以均数±标准差(±s)表示,用t检验或重复测量设计的方差分析,计数资料以率(%)表示,用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术情况比较
两组患者手术时间、透视次数比较,经t检验,差异无统计学意义(P>0.05)。两组患者骨水泥注入量比较,经t检验,差异有统计学意义(P<0.05),观察组患者骨水泥注入量较低。见表1。
2.2 两组患者VAS评分比较
观察组 术前、术后1和6个月时VAS评分分别为(6.22±2.03)、(2.93±1.98)和(2.68±1.78)分;对照组分别为(6.61±1.61)、(3.29±2.18)(3.05±1.67)分。观察组与对照组术前、术后1和6个月VAS评分比较,采用重复测量设计的方差分析,结果:①不同时间点VAS评分有差异(F=14.582,P=0.000);②观察组与对照组VAS评分无差异(F=2.481,P=0.447);③两组VAS评分变化趋势无差异(F=3.182,P=0.318)。两组患者术后1和6个月时VAS评分较术前降低(P<0.05)。见图1。
2.3 两组患者NDI评分比较
观察组术前、术后1和6个月时NDI评分分别为(61.61±9.63)、(43.37±13.26)和(24.56±8.70)分;对照组分别为(64.24±8.69)、(39.83±11.43)和(26.00±8.14)分。观察组与对照组术前、术后1和6个月NDI评分比较,采用重复测量设计的方差分析,结果:①不同时间点NDI评分有差异(F=19.672,P=0.000);②观察组与对照组NDI评分无差异(F=1.485,P=0.643);③观察组与对照组NDI评分变化趋势无差异(F=3.571,P=0.255)。两组患者术后1和6个月时NDI评分较术前降低(P<0.05)。见图2。
2.4 两组患者PS QI评分比较
观察组术前、术后1和6个月时PSQI评分分别为(15.15±2.62)、(9.05±1.97)和(6.63±1.87)分;对 照 组 分 别 为(14.85±2.06)、(8.95±1.99) 和(6.37±1.76)分。观察组与对照组术前、术后1和6个月的PSQI评分比较,采用重复测量设计的方差分析,结果:①不同时间点PSQI评分有差异(F=17.881,P=0.000);②观察组与对照组PSQI评分无差异(F=1.981,P=0.742);③观察组与对照组PSQI评分变化趋势无差异(F=3.192,P=0.351)。两组患者术后1和6个月时PSQI评分较术前降低(P<0.05)。见图3。
2.5 两组患者SF-36评分和Cobb角比较
观察组与对照组术前、术后1和6个月的SF-36评分、Cobb角比较,采用重复测量设计的方差分析,结果:①不同时间点SF-36评分、Cobb角有差异(F=16.672和18.479,均P=0.000);②观察组与对照组SF-36评分、Cobb角无差异(F=1.981和2.481,P=0.742和0.518);③观察组与对照组SF-36评分、Cobb角变化趋势无差异(F=3.748和2.816,P=0.351和0.415)。两组患者术后1和6个月时SF-36评分较术前升高,Cobb角较术前降低(P<0.05)。见表2。
2.6 两组患者骨水泥渗漏率比较
两组患者骨水泥渗漏率比较,经χ2检验,差异有统计学意义(P<0.05),观察组患者渗漏率降低。观察组椎间盘渗漏和椎旁渗漏各1例,均无明显临床症状,未予特殊处理;对照组椎间盘渗漏和椎旁渗漏各4例,均无明显临床症状,未予特殊处理,椎管内渗漏2例,术后出现肌体无力,给予椎板切除减压取出椎管内骨水泥并行营养神经治疗,术后1个月时症状消失。见表3。
表1 两组患者手术情况比较 (n =41,±s)

表1 两组患者手术情况比较 (n =41,±s)
观察组 53.52±7.21 18.34±2.72 2.02±0.18对照组 55.78±8.12 19.23±2.82 3.04±0.21 t值 1.333 1.455 23.614
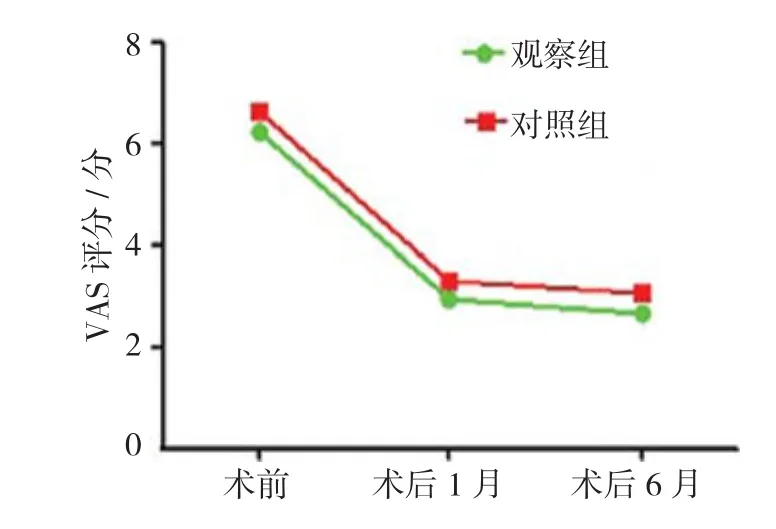
图1 两组患者VAS评分比较
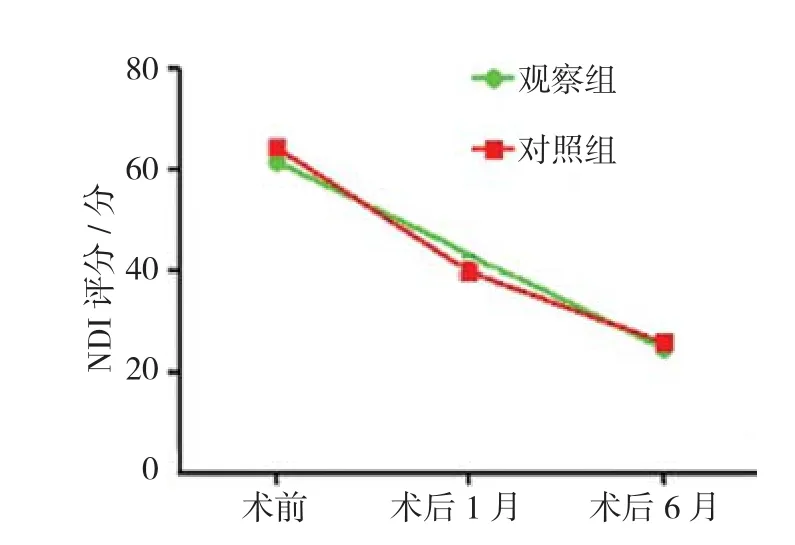
图2 两组患者NDI评分比较

图3 两组患者PSQI评分比较
表2 两组患者SF-36评分和Cobb角比较 (n =41,±s)

表2 两组患者SF-36评分和Cobb角比较 (n =41,±s)
观察组 56.65±10.32 66.75±7.49 77.61±5.38 22.17±4.12 19.71±3.67 18.02±4.03对照组 56.91±11.02 65.82±7.62 76.95±6.37 23.32±4.03 19.25±3.93 17.31±4.21 t值 0.110 0.557 0.506 1.278 0.548 0.780
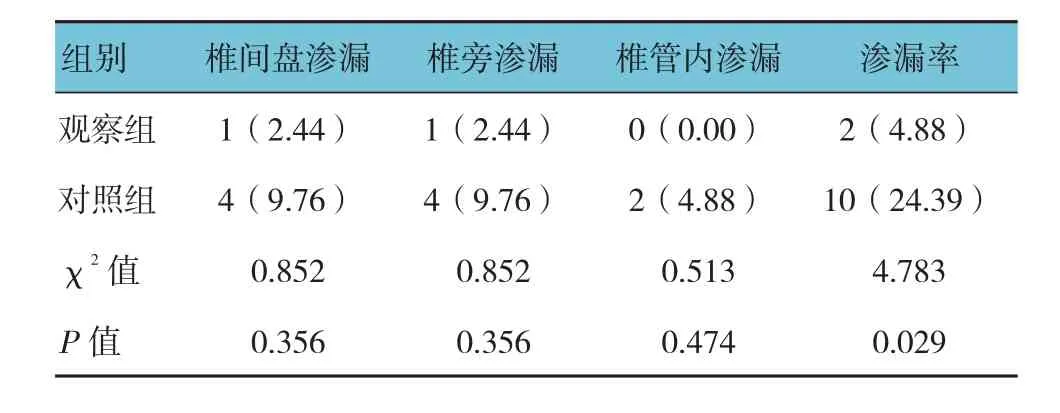
表3 两组患者椎间盘渗漏率比较 [n =41,例(%)]
3 讨论
随着人口老龄化和平均寿命延长,骨质疏松患者越来越多。骨质疏松是脊柱压缩性骨折的主要危险因素,主要好发于胸腰椎,但颈椎压缩性骨折也较为常见[8-11]。对于脊柱压缩性骨折患者而言,只要基础情况允许,使用经皮椎体成形术,充填生物材料对椎体进行强化、稳定骨折、恢复椎体力学功能具有重要意义[2,12-13]。由于经皮椎体成形术见效快、手术操作相对简单,已被国内外广泛应用于脊柱压缩性骨折的治疗。但是在椎体成形术中,传统手术为了使骨水泥对病变椎体充填更饱满,往往需要加压注射,使局部压力过大,容易造成骨水泥渗漏。通过改善骨水泥生物材料和注入时机等,可以在一定程度上降低骨水泥渗漏率,但其发生率仍较高[14-16]。骨水泥渗漏轻者可无明显临床症状,重者可导致患者肌无力,肢体功能障碍。因此减少骨水泥渗漏率是经皮椎体成形术中的重点和难点。本研究结果显示,注入低剂量骨水泥患者的骨水泥渗漏率低于高剂量患者,且并未影响手术疗效,表现为手术情况、疼痛症状、颈椎功能、睡眠质量、生存质量及Cobb角经治疗后均好转,与高剂量治疗的患者无差异。
经皮椎体成形术过程中,通过加压注入骨水泥是导致骨水泥渗漏的主要原因,根源是临床医生在治疗过程中,为了获得更好的力学支撑,防治椎体进一步塌陷,往往过度追求骨水泥注入量,而通过加压注射注入骨水泥。高压状态下注射骨水泥形成的“井喷效应”可使骨水泥渗漏率高达30~41%[17]。因此,有学者开始尝试使用低剂量骨水泥治疗脊柱压缩性骨折。2015年张子玉等[18]报道显示,使用低剂量骨水泥治疗骨质疏松性脊柱压缩性骨折,可以有效降低骨水泥渗漏率,而临床治疗效果与高剂量组相当。王路[19]和李勇等[20]的研究取得相似结果,支持低剂量骨水泥注入在取得良好疗效的同时,可以降低骨水泥渗漏率。
本研究具有一定的新意和临床意义,主要表现在目前多数研究集中在胸腰椎压缩性骨折,而颈椎骨折的研究极为缺乏;其次,颈椎与腰椎管内容量不同,在治疗颈椎压缩性骨折时注入骨水泥的量往往比腰椎要少。但本文也有一定的不足,主要为临床病例数较少,笔者将进一步扩大样本量进行深入研究。综上所述,不同剂量骨水泥注入均可改善患者临床症状,但低剂量骨水泥注入可以降低骨水泥渗漏率。
[1]KANG M S, SHIN Y H, LEE C D, et al. Delayed neurological deficits induced by an epidural hematoma associated with a thoracic osteoporotic compression fracture[J]. Neurol Med Chir(Tokyo), 2012, 52(9): 633-636.
[2]LI J, LI T, MA Q, et al. Using side-opening injection cannulas to prevent cement leakage in percutaneous vertebroplasty for osteoporotic vertebral compression fractures, does it really work[J].J Orthop Sci, 2017, 12(4): 441-445.
[3]KAN S L, YUAN Z F, CHEN L X, et al. Which is best for osteoporotic vertebral compression fractures: balloon kyphoplasty,percutaneous vertebroplasty or non-surgical treatment? A study protocol for a Bayesian network meta-analysis[J]. BMJ Open,2017, 7(1): 2937-2942.
[4]ANDREI D, POPA I, BRAD S, et al. The variability of vertebral body volume and pain associated with osteoporotic vertebral fractures: conservative treatment versus percutaneous transpedicular vertebroplasty[J]. Int Orthop, 2017, 41(5): 963-968.
[5]程才, 王路, 李书奎. 经皮椎体成形术中注入不同剂量骨水泥治疗骨质疏松性椎体压缩骨折的对比研究[J]. 中国骨与关节损伤杂志, 2013, 28(5): 460-461.
[6]周荣, 范华侨, 周秩华, 等. 单侧与双侧入路经皮穿刺椎体成形术治疗胸腰椎骨质疏松性压缩性骨折[J]. 临床骨科杂志, 2015,18(6): 667-669.
[7]王伟, 王成文, 朱世华. 单、双侧经皮椎体成形术治疗骨质疏松性椎体压缩骨折[J]. 实用骨科杂志, 2013, 19(08): 690-692.
[8]BAE J S, PARK J H, KIM K J, et al. Analysis of risk factors for secondary new vertebral compression fracture following percutaneous vertebroplasty in patients with osteoporosis[J]. World Neurosurg, 2017, 99(12): 387-394.
[9]MACIAS-HERNANDEZ S I, CHAVEZ-ARIAS D D, MIRANDADUARTE A, et al. Percutaneous vertebroplasty versus conservative treatment and rehabilitation in women with vertebral fractures due to osteoporosis: a prospective comparative study[J]. Rev Invest Clin, 2015, 67(2): 98-103.
[10]GU Y, ZHANG F, JIANG X, et al. Minimally invasive pedicle screw fi xation combined with percutaneous vertebroplasty in the surgical treatment of thoracolumbar osteoporosis fracture[J]. J Neurosurg Spine, 2013, 18(6): 634-640.
[11]SUN H, SHARMA S, LI C. Cluster phenomenon of vertebral refractures after percutaneous vertebroplasty in a patient with glucocorticosteroid-induced osteoporosis: case report and review of the literature[J]. Spine (Phila Pa 1976), 2013, 38(25): E1628-1632.
[12]XU J C, WU G H, ZHOU L L, et al. Two unilateral puncturation comparative analyses of multiple-level fresh osteoporotic vertebral body compression fractures treated with percutaneous vertebroplasty guided by C-arm fluoroscopy or in senile patients[J]. Eur Rev Med Pharmacol Sci, 2017, 21(7): 1456-1461.[13]ZHANG H, XU C, ZHANG T, et al. Does percutaneous vertebroplasty or balloon kyphoplasty for osteoporotic vertebral compression fractures increase the incidence of new vertebral fractures? A meta-analysis[J]. Pain Physician, 2017, 20(1):E13-E28.
[14]ZHU S Y, ZHONG Z M, WU Q, et al. Risk factors for bone cement leakage in percutaneous vertebroplasty: a retrospective study of four hundred and eighty five patients[J]. Int Orthop,2016, 40(6): 1205-1210.
[15]NIEUWENHUIJSE M J, MUIJS S P, van ERKEL A R, et al. A clinical comparative study on low versus medium viscosity polymethylmetacrylate bone cement in percutaneous vertebroplasty: viscosity associated with cement leakage[J]. Spine(Phila Pa 1976), 2010, 35(20): E1037- E1044.
[16]LEE I J, CHOI A L, YIE M Y, et al. CT evaluation of local leakage of bone cement after percutaneous kyphoplasty and vertebroplasty[J]. Acta Radiol, 2010, 51(6): 649-654.
[17]HULME P A, KREBS J, FERGUSON S J, et al. Vertebroplasty and kyphoplasty: a systematic review of 69 clinical studies[J].Spine (Phila Pa 1976), 2006, 31(17): 1983-2001.
[18]张子玉, 曹立新, 范桂红, 等. PKP不同剂量骨水泥注入治疗骨质疏松性脊柱压缩性骨折首发病例的疗效[J]. 中国老年学杂志, 2015, 35(10): 2757-2758.
[19]王路, 李凌霞, 程才, 李书奎. 应用低剂量骨水泥注入治疗骨质疏松性压缩骨折的临床研究[J]. 重庆医学, 2014, 43(2):188-190.
[20]李勇, 段大鹏, 刘宗智, 等. 不同剂量骨水泥PKP治疗老年骨质疏松椎体压缩骨折疗效观察[J]. 陕西医学杂志, 2015,44(3): 303-305.
