腹腔镜胰十二指肠切除术的疗效分析
2018-01-19吴祖光邓国明张耀明刘宏涛李志旺
吴祖光 邓国明 张耀明 刘宏涛 李志旺
Gagner和 Pomp[1]在 1994 年报道了世界上第一例腹腔镜胰十二指肠切除术(laparoscopic pancreaticoduodenectomy,LPD)。由于技术难度较大,该项手术的应用发展相对较慢。随着腔镜技术和器械的不断发展,近年来LPD的报道逐渐增多。本研究回顾性对比分析2012年1月~2016年12月我院22例腹腔镜胰十二指肠切除与21例开腹胰十二指肠切除(open pancreaticoduodenectomy,OPD)患者的临床资料,评估LPD的疗效,探讨LPD的安全性和可行性。
1 临床资料与方法
1.1 一般资料
病例选择标准:①心肺肝肾等器官功能良好,能耐受手术;②胆总管下段癌、十二指肠癌、胰头癌或壶腹部癌;③无血管侵犯;④无远处转移。排除标准:①心肺肝肾等器官功能差,无法耐受手术;②存在血管侵犯;③有远处转移。
本组43例,症状均有无痛性黄疸,行上腹部CT平扫+增强+CTA检查、上腹部MRI平扫+增强+MRCP检查和十二指肠镜检查。总胆红素>200 μmol/L者先行PTCD或PTGBD减黄治疗。二组一般资料比较见表1,有可比性(P>0.05)。

表1 两组一般资料比较
1.2 手术方法
LPD组:气管插管全身麻醉,仰卧分腿位,建立CO2气腹,设定腹内压12 mm Hg(1 mm Hg=0.133 kPa)。五孔法,镜孔位于脐下,双侧肋缘下腋前线、双侧锁骨中线脐上2横指置入Trocar。术者站在患者右侧。①探查腹腔了解有无肿瘤种植转移。②打开胃结肠韧带,切断胃网膜右血管,离断肝结肠韧带。切断胃十二指肠动脉、胃右动脉,裸化肝十二指肠韧带。作Kocher切口,剪开十二指肠侧后腹膜,十二指肠和胰头向左翻开,探查肿瘤是否侵犯下腔静脉和腹主动脉。游离胰腺下缘,分离肠系膜上静脉至胰后静脉,探查有无侵犯。③切除胆囊,分离胆总管,哈巴狗钳钳夹肝总管近端,离断肝总管,清扫淋巴结。④切割闭合器离断远端1/3胃,Treitz韧带以下10 cm处离断空肠,将近端空肠和十二指肠从肠系膜血管后方拖出至右侧。⑤分离并离断肠系膜上动静脉分支及胰十二指肠下血管,切除胰腺钩突部,向上离断胰头后方组织,肠系膜上静脉左侧切断胰颈部。⑥消化道重建:先行胰管对空肠黏膜端侧吻合,再行胆管空肠端侧吻合,最后行胃空肠吻合。胆肠吻合口和胰肠吻合口旁分别放置引流管。⑦脐下镜孔延长约4 cm取出标本。
OPD组:全身麻醉,仰卧位,取右侧经腹直肌切口,探查肿瘤可切除后,依次切除1/3远端胃、胆囊、胆总管、胰腺头颈部、钩突、十二指肠、近端10 cm空肠,清扫肝十二指肠韧带、肝总动脉及腹腔干周围及胰头后方淋巴结。消化道重建依次完成胰肠吻合、胆肠吻合及胃空肠吻合。
1.3 术后处理和观察指标
术后第1、3、5、7天查引流液淀粉酶,术后1周复查上腹部CT平扫+增强+CTA。
观察指标包括手术时间、术中出血量、术后肛门排气时间、术后住院时间、术后并发症。其中手术时间指开始进腹至关腹结束手术;出血量通过术前术后手术纱重量差推算和测量引流瓶所收集的量;出院标准为进食无异常,大便无异常,各项化验基本正常。
1.4 统计学处理
采用SPSS 20.0软件,定性资料比较采用χ2检验,定量资料用均数±标准差表示,两组间比较采用独立样本t检验。P<0.05为差异有统计学意义。
2 结果
腹腔镜组手术时间较开腹组长,但术中出血量、术后肛门排气时间、术后住院时间均优于开腹组,差异有统计学意义(P<0.05)(表2)。在术后并发症方面,腹腔镜组8例(胰漏4例、术后出血1例,肺部感染2例、左心功能衰竭1例),开腹组11例(胰漏5例、术后出血1例,肺部感染2例、左心功能衰竭1例,切口感染2例),二组差异无统计学意义(P>0.05)(表2)。
3 讨论
胰十二指肠切除术是腹部最复杂的手术之一,由于切除和重建复杂、费时,因此腹腔镜在胰十二指肠切除术的发展明显落后于胃、结直肠手术。腹腔镜胰腺手术最早用于胰腺肿瘤的分期[2],近年来,随着腹腔镜手术技巧的不断提高和腹腔镜器械的改进,腹腔镜在胰腺切除术中的应用发展很快。
熟练掌握腹腔镜下的缝合技术是完成LPD的关键,消化道重建特别是胰肠吻合在LPD中难度较大。我们在开展LPD前期,先作腹腔镜辅助小切口行胰十二指肠切除术,即先在腹腔镜下完成肿瘤的分离、切除和淋巴结清扫等手术操作,然后于上腹部正中取长约6~8 cm的小切口,完成胰肠吻合、胆肠吻合和胃肠吻合等消化道重建。经过前期多例腹腔镜辅助手术病例的积累,手术技术不断进步,再逐步过渡到完全LPD。
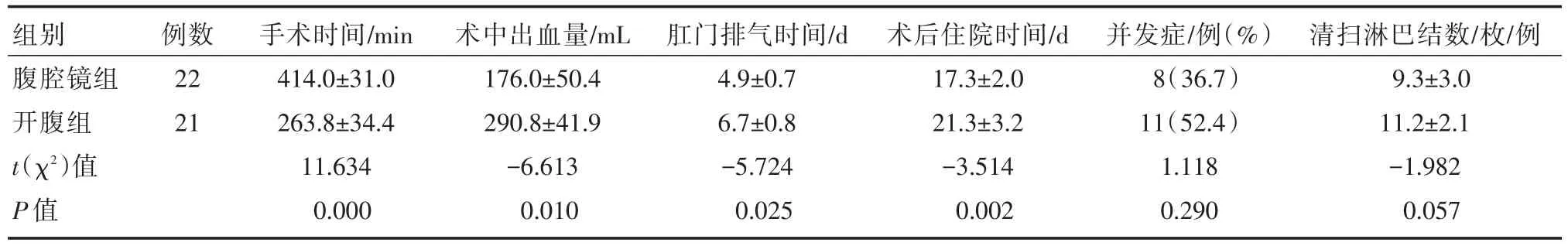
表2 两组手术结果比较
LPD的手术并发症主要为术中和术后的腹腔出血,术后胆瘘、胰瘘、腹腔感染和内科相关并发症包括肺部感染、心功能不全等。本研究中,LPD组和OPD组术后分别有8例和11例出现并发症,差异无统计学意义,与魏秋亚[3]的报道一致。因腹腔镜自身放大视野的作用,能够更清晰的辨认各种脉管,对血管的解剖、结扎等操作更加精确,术中超声刀和双极电凝的有效结合,也能够达到良好的凝血止血效果。随着腔镜设备的进步和腹腔镜操作技术水平的提高,LPD在防止术中、术后并发症方面会更有优势。
LPD同样需要遵循肿瘤根治原则,包括强调肿瘤和周围组织的整块切除,操作的非接触原则,足够的切缘以及彻底的淋巴结清扫。手术切缘、术中切除淋巴结数、阳性淋巴结率是影响PD预后的重要因素[4]。本研究结果显示,LPD和OPD在术中切除淋巴结数方面差异无统计学意义,与卫洪波[5]的研究结果一致。
国内有医学中心报道完成66例LPD,手术时间与开腹时间相当,而且出血量更少[6]。卫洪波等[5]开展的11例LPD和29例OPD的对照研究表明,两组患者术后并发症发生率无明显差异,LPD组术中出血量少于OPD组。本研究结果显示,LPD术中出血量、术后住院时间较OPD少。LPD组患者术后肛门排气时间、下床活动时间、术后住院天数较短与腹腔镜手术对腹腔干扰较小以及术后疼痛更轻有关。LPD在消化道重建的难度较开腹手术大,特别是胰肠吻合和胆肠吻合的技术要求难度更大。本组中LPD手术时间相对较OPD长,与本团队施行LPD手术例数相对较少有关,随着技术的不断提高将会有所改进。
由此可见,LPD具有手术创伤轻、术中出血少、手术术后恢复快等优势,与OPD相比并未增加手术并发症的发生率,在熟练掌握腹腔镜技术的基础上,通过优化手术流程,可逐步缩短手术时间,LPD是安全可行的。
[1] Gagner M,Pomp A.Laparoscopic pylorus-preserving pancreaticoduodenectomy[J].Surg Endosc,1994,8(5):408-410.
[2] Nigri G,Petrucciani N,La Torre M,et al.Duodenopancreatectomy:open or minimally invasive approach[J]? Surgeon,2014,12(4):227-234.
[3] 魏秋亚,刘永永,闫卫峰,等.全腹腔镜与开腹胰十二指肠切除术的临床配对研究[J].中华肝胆外科杂志,2016,5(22):332-335.
[4] Hakeem AR,Verbeke CS,Cairns A,et al.A matched-pair analysis of laparoscopic versus open pancreaticoduodenectomy:oncological outcomes using Leeds Pathology Protocol[J].Hepatobiliary Pancreat Dis Int,2014,13(4):435-441.
[5] 卫洪波,魏波,郑宗珩,等.腹腔镜与开放胰十二指肠切除术疗效的对比观察[J].中华胃肠外科杂志,2014,17(5):465-468.
[6] 金巍巍,徐晓武,牟一平,等.腹腔镜胰十二指肠切除术66例初步经验总结[J].中华外科杂志,2016,2(54):84-88.
