Stanford B型主动脉夹层术前发生低氧血症的危险因素分析
2017-09-17买买提艾力艾则孜庞秀慧杜宇奎张为民张立何亮阿依别克乃比郭盛郭永忠刘筠张总刚杨秀滨唐和年
买买提艾力·艾则孜 庞秀慧 杜宇奎 张为民 张立 何亮 阿依别克·乃比 郭盛 郭永忠 刘筠 张总刚 杨秀滨 唐和年
Stanford B型主动脉夹层术前发生低氧血症的危险因素分析
买买提艾力·艾则孜 庞秀慧 杜宇奎 张为民 张立 何亮 阿依别克·乃比 郭盛 郭永忠 刘筠 张总刚 杨秀滨 唐和年
作者单位:830001 新疆乌鲁木齐市,新疆维吾尔自治区人民医院心外科(买买提艾力·艾则孜、张为民、阿依别克·乃比、郭盛、郭永忠、刘筠、张总刚、唐和年),临床检验中心(庞秀慧),麻醉科(张立、何亮);中国医学科学院阜外医院血管外科中心(杜宇奎、杨秀滨)
目的 研究Stanford B型主动脉夹层术前发生低氧血症的独立危险因素,并建立相应的风险预测模型。方法 回顾性分析新疆维吾尔自治区人民医院心脏外科2004年1月至2016月2月连续收治的200例Stanford B型主动脉夹层患者临床资料,根据患者氧合指数即PaO2/FiO2≤200 mm Hg分为低氧血症组和非低氧血症组,对潜在的危险因素进行单因素分析筛选以及后续二分类Logistic回归分析,利用得到的独立危险因素建立预测模型。结果 Stanford B型主动脉夹层患者术前发生低氧血症41例,发生率20.5%。单因素分析显示,患者左室收缩期末径、主动脉前向流速、超敏C反应蛋白(hs-CRP)、总蛋白素(TBIL)、直接胆红素(DBIL)、间接胆红素(IBIL)、血清总蛋白(TP)、血清白蛋白(ALB)、血清乳酸脱氢酶(LDH)、全血血小板计数(PLT)、全血中性粒细胞百分比(NEUT%)对Stanford B型主动脉夹层术前发生低氧血症有影响。二分类Logistic回归分析显示,TBIL是Stanford B型主动脉夹层发生低氧血症的独立危险因素(OR=1.038,95%CI 1.003~1.075,P=0.031),TP 为保护性因素(OR=0.941,95%CI 0.893~0.991,P=0.022)。结论 Stanford B 型主动脉夹层术前发生低氧血症率高,TBIL是Stanford B型主动脉夹层发生低氧血症的独立危险因素,TP为保护性因素。
主动脉夹层; 低氧血症; 危险因素
主动脉夹层(aortic dissection,AD)是主动脉内膜撕裂后,主动脉腔内血液进入主动脉中膜,或滋养动脉破裂产生血肿后压力过高而导致内膜撕裂,并沿主动脉长轴方向扩展形成主动脉壁的两层分离状态,又称主动脉壁内动脉瘤或主动脉分离。主动脉夹层起病急骤,预后差,死亡率高[1]。近年来新疆主动脉夹层发病率有明显增长的趋势[2-4]。本研究小组临床观察到Stanford B型主动脉夹层术前患者常合并低氧血症。本研究拟就Stanford B型主动脉夹层术前基线资料及夹层特有解剖因素进行深入分析,探讨主动脉夹层患者发生低氧血症的危险因素。
1 资料与方法
1.1 一般资料 2004年1月至2016月2月,新疆维吾尔自治区人民医院心外科收治有完整血气资料Stanford B型主动脉夹层200例,男性165例,女性 35例,年龄(52.18±10.99)岁。200例患者中汉族患者125例,维吾尔族患者57例,回族患者17例,日籍患者1例。所有患者入院后详细记录病史,严格体格检查,签署知情同意书后,急诊完善术前检查包括抽血化验、心电图、心脏彩超、主动脉CTA,完善术前风险评估。
1.2 相关定义及赋值 参考1994年欧美联席会议对急性呼吸窘迫综合征定义及欧洲重症医学会进一步更新提出的柏林定义[5,6],低氧血症定义氧合指数即 PaO2/FiO2≤200 mm Hg(1 mm Hg=0.133 kPa)。按照2010年《中国高血压防治指南》血压分级标准进一步分为:高血压1级[140 mm Hg≤收缩压<160 mm Hg和(或)90 mm Hg≤舒张压≤100 mm Hg]、高血压 2级[160 mm Hg≤收缩压<180 mmHg和(或)100 mm Hg≤舒张压≤110 mm Hg]、高血压3级[收缩压≥180 mm Hg和(或)舒张压≥110 mm Hg],当收缩压和舒张压分属于不同级别时,以较高的分级为准。主动脉夹层分期定义:发病72 h内为急性期,72 h至14 d为亚急性期,发病14 d之后为慢性期[7]。相关指标以及赋值见表1。
1.3 统计学方法 采用SPSS 24.0统计软件包进行统计分析。正态性计量资料以±s表示,非正态性计量资料以M表示;计数资料以频数表示。采用期望值最大化方法(expectation maximization,EM)填补缺失值。单因素分析采用t检验,秩和检验,χ2检验,Fisher确切概率法。两组独立样本单向有序联表资料采用趋势χ2检验,以α<0.1筛选出有统计学意义的变量再进行二分类Logistic回归,自变量的筛选方法采用Forward-LR。用比值比(OR)及95%的可信区间(CI)等估计相对危险度(RR),显著性检验采用最大似然比检验方法,进入方程的水准为α=0.05,剔除方程的水准为α=0.1。利用ROC曲线对定量指标的诊断价值进行分析。

表1 Stanford B型主动脉夹层发生低氧血症的影响因素及其数量化
2 结果
2.1 Stanford B型主动脉夹层发生低氧血症情况及影响因素的单因素分析结果 本组Stanford B型主动脉夹层发生低氧血症41例,发生率20.5%。单因素分析显示患者左室收缩期末径、主动脉前向流速、超敏C反应蛋白(hs-CRP)、总蛋白素(TBIL)、直接胆红素(DBIL)、间接胆红素(IBIL)、血清总蛋白(TP)、血清白蛋白(ALB)、血清乳酸脱氢酶(LDH)、全血血小板计数(PLT)、全血中性粒细胞百分比(NEUT%)对Stanford B型主动脉夹层术前发生低氧血症有影响。见表2。
2.2 Stanford B型主动脉夹层发生低氧血症影响因素的多因素分析结果 将单因素分析有统计学意义的11个因素作为自变量进行多因素Logistic回归分析,结果显示共有2个危险因素进入Logistic回归方程,TBIL是Stanford B型主动脉夹层发生低氧血症的独立危险因素,TP为保护性因素。Logistic回归分析表明,TBIL每增加1 μmol/L,主动脉夹层发生低氧血症的风险增加1.038倍。综合预测模型P=1/[1+e-(1.436+0.038TBIL-0.061TP)],模型的正确预测百分率为80.5%,灵敏度7.3%,特异度99.4%。见表3。
表2 Stanford B型主动脉夹层发生低氧血症影响因素的单因素分析(±s)
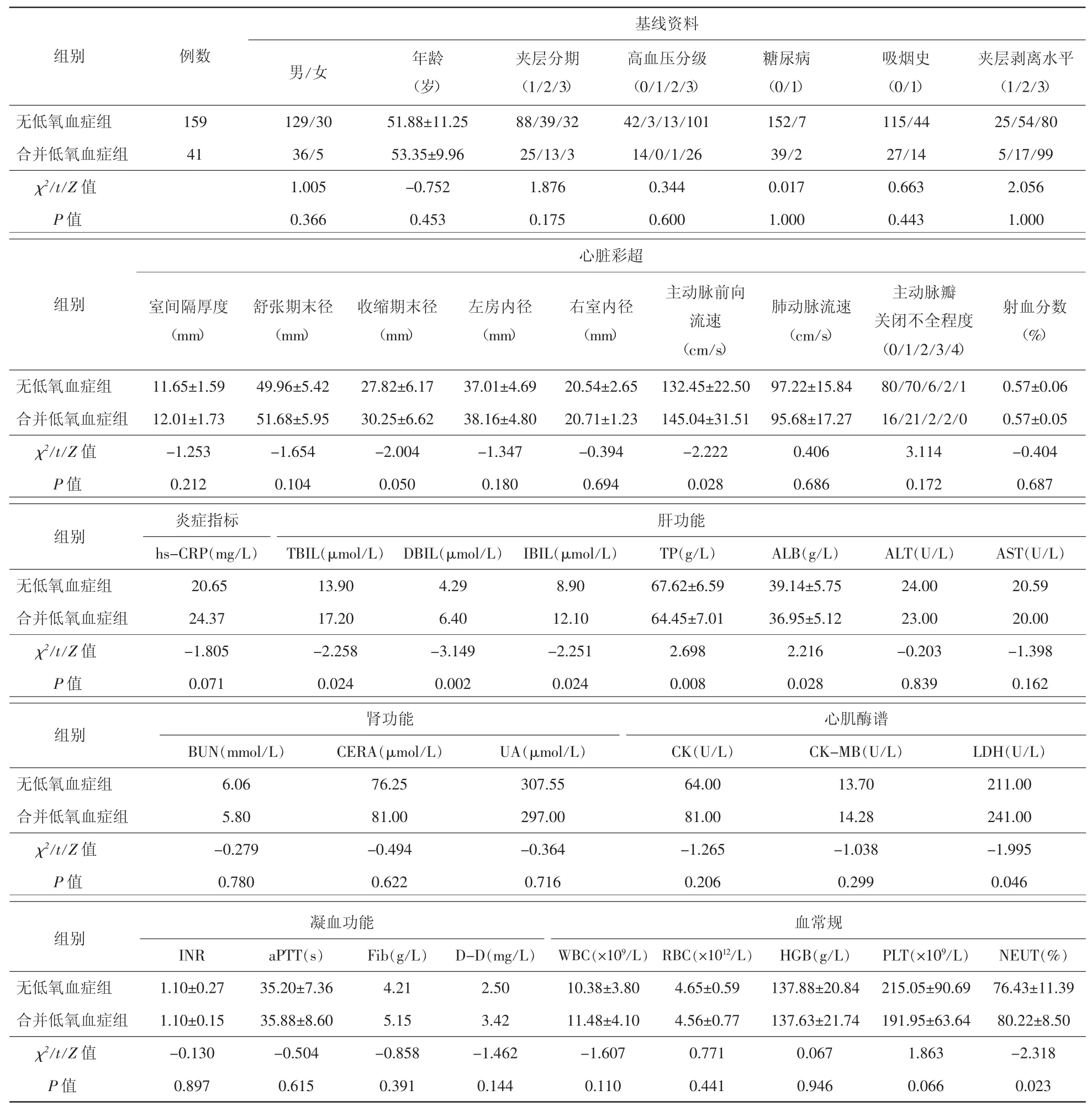
表2 Stanford B型主动脉夹层发生低氧血症影响因素的单因素分析(±s)
注:hs-CRP:超敏 C 反应蛋白;TBIL:总胆红素;DBIL:直接胆红素;IBIL:间接胆红素;TP:血清总蛋白;ALB :血清白蛋白;ALT:谷氨酸氨基转移酶;AST:天冬氨酸氨基转移酶;BUN:尿素氮;CERA:血清肌酐;UA:血清尿酸;CK:肌酸激酶;CK-MB:酸激酶同工酶;LDH:乳酸脱氢酶;INR:国际标准化比值;aPTT:活化部分凝血活酶时间;Fib:血浆纤维蛋白原;D-D:血浆D-2聚体;WBC:白细胞计数;RBC:红细胞计数;HGB:血红蛋白;PLT:血小板计数;NEUT:中性粒细胞百分率
夹层剥离水平(1/2/3)无低氧血症组 159 129/30 51.88±11.25 88/39/32 42/3/13/101 152/7 115/44 25/54/80合并低氧血症组 41 36/5 53.35±9.96 25/13/3 14/0/1/26 39/2 27/14 5/17/99 χ2/t/Z值 1.005 -0.752 1.876 0.344 0.017 0.663 2.056 P值 0.366 0.453 0.175 0.600 1.000 0.443 1.000组别 例数基线资料男/女 年龄(岁)夹层分期(1/2/3)高血压分级(0/1/2/3)糖尿病(0/1)吸烟史(0/1)心脏彩超组别 室间隔厚度(mm)舒张期末径(mm)收缩期末径(mm)左房内径(mm)右室内径(mm)主动脉前向流速(cm/s)肺动脉流速(cm/s)主动脉瓣关闭不全程度(0/1/2/3/4)射血分数(%)无低氧血症组 11.65±1.59 49.96±5.42 27.82±6.17 37.01±4.69 20.54±2.65 132.45±22.50 97.22±15.84 80/70/6/2/1 0.57±0.06合并低氧血症组 12.01±1.73 51.68±5.95 30.25±6.62 38.16±4.80 20.71±1.23 145.04±31.51 95.68±17.27 16/21/2/2/0 0.57±0.05 χ2/t/Z值 -1.253 -1.654 -2.004 -1.347 -0.394 -2.222 0.406 3.114 -0.404 P值 0.212 0.104 0.050 0.180 0.694 0.028 0.686 0.172 0.687组别 炎症指标 肝功能hs-CRP(mg/L) TBIL(μmol/L) DBIL(μmol/L) IBIL(μmol/L) TP(g/L) ALB(g/L) ALT(U/L) AST(U/L)无低氧血症组 20.65 13.90 4.29 8.90 67.62±6.59 39.14±5.75 24.00 20.59合并低氧血症组 24.37 17.20 6.40 12.10 64.45±7.01 36.95±5.12 23.00 20.00 χ2/t/Z值 -1.805 -2.258 -3.149 -2.251 2.698 2.216 -0.203 -1.398 P值 0.071 0.024 0.002 0.024 0.008 0.028 0.839 0.162组别 肾功能 心肌酶谱BUN(mmol/L) CERA(μmol/L) UA(μmol/L) CK(U/L) CK-MB(U/L) LDH(U/L)无低氧血症组 6.06 76.25 307.55 64.00 13.70 211.00合并低氧血症组 5.80 81.00 297.00 81.00 14.28 241.00 χ2/t/Z值 -0.279 -0.494 -0.364 -1.265 -1.038 -1.995 P值 0.780 0.622 0.716 0.206 0.299 0.046组别 凝血功能 血常规INR aPTT(s) Fib(g/L) D-D(mg/L) WBC(×109/L) RBC(×1012/L) HGB(g/L) PLT(×109/L) NEUT(%)无低氧血症组 1.10±0.27 35.20±7.36 4.21 2.50 10.38±3.80 4.65±0.59 137.88±20.84 215.05±90.69 76.43±11.39合并低氧血症组 1.10±0.15 35.88±8.60 5.15 3.42 11.48±4.10 4.56±0.77 137.63±21.74 191.95±63.64 80.22±8.50 χ2/t/Z值 -0.130 -0.504 -0.858 -1.462 -1.607 0.771 0.067 1.863 -2.318 P值 0.897 0.615 0.391 0.144 0.110 0.441 0.946 0.066 0.023
2.3 TBIL和TP的ROC曲线分析 TBIL和TP的ROC曲线分析结果显示,TBIL的曲线下面积为0.611,诊断价值有限;TP曲线下面积0.374,无明显诊断价值,遂未进行相关两个指标诊断试验。具体结果见图1,表4。

表3 Stanford B型主动脉夹层发生低氧血症的多因素Logistic回归分析
3 讨论
主动脉夹层作为心血管疾病中的“头号杀手”,其造成沉重疾病负担和巨额经济负担已成为社会的重大公共卫生问题。其日益加剧的流行趋势更令人担忧[8,9]。尽管我国在医疗服务可行性方面已取得了长足进步,但主动脉夹层领域的医疗服务仍面临着诊疗质量亟待改善和临床研究证据匮乏的双重挑战。令人欣慰的是国内一些主动脉外科中心就主动脉夹层手术相关风险模型、临床评价开展了大量研究,取得了大量研究成果[10-13]。但就目前主动脉夹层术前出现单脏器功能不全的危险因素研究尤其是术前低氧血症的危险因素研究仍处于探索积累阶段。

表4 TBIL和TP预测低氧血症诊断价值的AUC评价

图1 TBIL和TP的ROC曲线
临床观察到主动脉夹层术后重度低氧可引起严重并发症,甚至引发多脏器功能衰竭[14,15]。主动脉夹层术前低氧血症日益增多的流行病学现状及危害[16,17],激发了医务人员对处理主动脉夹层术后低氧血症的创新热情并取得了较好的治疗效果[18]。沈菲等[19]以PaO2/FiO2≤300 mm Hg为低氧血症标准,发现Stanford B型主动脉夹层发生低氧血症的比率为47.48%,认为急性炎性反应在低氧血症的发生中起重要作用。该研究设计未考虑主动脉夹层远端累及范围、凝血功能等变量对低氧血症的影响,且未进行多因素分析,导致研究结论欠可靠。杨婷等[20]报道,术前低氧血症的总发生率为45.99%,其中Stanford B型主动脉夹层发生低氧血症的比率为45.65%,认为BMI、吸烟史、打鼾史、CRP是主动脉夹层术前发生低氧血症的独立危险因素。该研究将Stanford A型和B型主动脉全部纳入统计模型,未分开统计,且单因素分析中未考虑主动脉剥离范围、肝肾功能等因素对低氧血症的可能影响。鉴于Stanford A型和B型主动脉原发破口位置、病理生理过程以及相关预后存在明显差异,该研究结论不能完全反映单一类型主动脉夹层发生低氧血症的特有危险因素。本研究单因素分析阳性结果进一步补充了Stanford B型主动脉夹层术前发生低氧血症的风险因子库,多因素Logistic回归分析进一步确立了TBIL的独立危险因素地位和TP的保护效应。
传统观点认为,急性主动脉夹层炎性因子释放,活性氧家族和弹性蛋白酶直接并间接引起肺毛细血管床破坏,肺间质水肿,大量液体渗出到肺泡内,弥散厚度增大,弥散膜面积减少,通气/血流比(V/Q)异常,临床表现为低氧血症。夹层累及相应脏器缺血,引起器官功能不全,细胞凋亡、溶解、破裂,大量炎性因子释放入血,从而引起低氧血症[21-23]。主动脉夹层患者发病后激活凝血纤溶系统,D-二聚体升高,毛细血管内微血栓形成,亦可引起V/Q异常,氧交换障碍[24]。国内学者高志峰等[25]证实,主动脉夹层所诱发的急性肺损伤及纤溶酶原激活物抑制物(PAI-1)含量增加导致纤溶活性抑制和肺泡内纤维蛋白沉积在其发病机制中起重要作用。本研究小组认为,主动脉夹层发生后炎性因子细胞因子释放、凝血抗凝及纤溶系统的激活为主动脉夹层普遍的病理生理过程,与多数动物疾病模型一样并非是引起低氧血症的必要条件,总胆红素水平和总蛋白水平可能在上述病理生理过程基础上的叠加效应对低氧血症的影响更大。目前已有文献报道,术前总胆红素水平是肝移植患者术后发生急性呼吸窘迫的危险因素[26]。胆红素作为内源性抗氧化剂,能保护细胞对抗氧化应激,清除体内过量的自由基,防止自由基通过自由基连锁反应对机体产生广泛的损伤(如脂质过氧化损伤)。它具有抗自由基、抑制脂类过氧化物形成、促进机体免疫应答等多种生理和药理功能,有重要的细胞保护作用[27]。动物实验证明,在一定范围内,胆红素对低氧血症的抑制作用呈量效关系[28]。但是胆红素浓度过高,则伴随明显毒性效应,体外实验和动物实验证明,高胆红素可诱发炎症、凋亡、氧化应激,导致细胞溶解[29]。部分证据表明,胆红素可直接灭活肺泡表面活性物质并减少其水平,导致肺泡表面张力增加且不易扩张,限制肺通气从而参与低氧血症发生[30]。低蛋白血症可引起肺间质水肿,胸腔积液导致肺泡弥散厚度增大,弥散膜面积减少,与高胆红素血症的毒性效应有协同作用[31]。
本研究小组从Stanford B型主动脉夹层术前一般资料、解剖特点、肝肾功能、心肌酶谱、凝血功能、炎症与血常规等指标近乎全景式扫描,精准确立了总胆红素以及总蛋白对Stanford B型主动脉夹层术前发生低氧血症的影响。本研究受课题规模限制,样本量相对较小,术前发生低氧血症的患者仅41例,尚未发现有统计学意义的分层拐点,ROC分析证明其在术前低氧发生风险的预测价值仍然有限。我们希望在接下来的研究中增加病例数,进行更为全面、深入的数据处理及研究,建立相应的风险模型,从而优化Stanford B型主动脉夹层的诊治流程。
[1]Wang W,Duan W,Xue Y,et al.Clinical features of acute aortic dissection from the Registry of Aortic Dissection in China.J Thorac Cardiovasc Surg,2014,148:2995-3000.
[2]张源明,陈曦,木胡牙提,等.乌鲁木齐市主动脉夹层病例临床特征变化趋势10年回顾性分析.中华流行病学杂志,2008,29:720-723.
[3]彭源,杨建安,刘银河,等.主动脉夹层的病因学研究进展.中国心血管病研究,2014,12:454-457.
[4]杨洁连,向定成,肖华,等.急性Stanford B型主动脉夹层腔内修复治疗时机与预后的关系.中国介入心脏病学杂志,2014,22:300-303
[5]Villar J,Pérezméndez L,Blanco J,et al.A universal definition of ARDS:the PaO2/FiO2ratio under a standard ventilatory setting-a prospective,multicenter validation study.Intensive Care Med,2013,39:583-592.
[6]Bilan N,Dastranji A,Behbahani AG.Comparison of the SpO2/FiO2Ratio and the PaO2/FiO2Ratio in Patients With Acute Lung Injury or Acute Respiratory Distress Syndrome.J Cardiovasc Thorac Res,2015,7:28-31.
[7]孙立忠.主动脉夹层诊断和治疗相关问题探讨.中华外科杂志,2005,43:5-6.
[8]Melvinsdottir IH,Lund SH,Agnarsson BA,et al.The incidence and mortality of acute thoracic aortic dissection:results from a whole nation study.Eur J Cardiothorac Surg,2016,50:1111-1117.
[9]孙立忠.急性主动脉夹层——我国主动脉外科急需攻克的难关.中华胸心血管外科杂志,2014,30:321-322.
[10]葛翼鹏,陈雷,里程楠,等.EuroSCOREⅡ预测A型主动脉夹层患者孙氏手术后院内死亡及住ICU时间延长的有效性研究.中国胸心血管外科临床杂志,2015,22:23-27.
[11]陈雷,葛翼鹏,朱俊明,等.欧洲评分Ⅱ预测Stanford A型主动脉夹层患者孙氏手术后中期生存率的有效性.中华胸心血管外科杂志,2015,31:13-15.
[12]葛翼鹏,里程楠,陈雷,等.国人预测主动脉手术风险评估系统数学模型的初步探索.中华胸心血管外科杂志,2015,31:481-485.
[13]洪翔,史振宇,符伟国,等.Stanford B型慢性主动脉夹层腔内修复术后血管重塑及其相关因素分析.中华普通外科杂志,2016,31:628-631.
[14]Yi Y,Sun L,Nan L,et al.Effects of Noninvasive Positive-Pressure Ventilation with Different Interfaces in Patients with Hypoxemia after Surgery for Stanford Type A Aortic Dissection.Med Sci Monit,2015,21:2294-2304.
[15]鞠帆,刘楠,潘旭东,等.Stanford A型主动脉夹层术后重度低氧血症风险预测模型的探索.中华医学杂志,2016,96:1001-1006.
[16]邢晓燕,孙立忠,朱俊明,等.急性A型主动脉夹层术前低氧血症相关因素分析.中华胸心血管外科杂志,2012,28:149-151.
[17]段旭洲,陈佳,徐志云.急性A型主动脉夹层术前低氧血症危险因素分析.第二军医大学学报,2016,37:111-114.
[18]李小密,刘楠,侯晓彤,等.呼吸末正压递增肺复张法在急性主动脉夹层术后低氧血症的临床应用分析.心肺血管病杂志,2016,35:741-744.
[19]沈菲,苏晞,刘成伟,等.Stanford B型急性主动脉夹层术前低氧血症原因分析及治疗体会.中国急救医学,2014,34:717-720.
[20]杨婷,马磊,林静梨,等.急性主动脉夹层患者术前发生低氧血症的危险因素分析.新疆医科大学学报,2015,38:1117-1120.
[21]Del Porto F,Di Gioia C,Tritapepe L,et al.The multitasking role of macrophages in Stanford type A acute aortic dissection.Cardiology,2014,127:123-129.
[22]Wu Z,Ruan Y,Chang J,et al.Angiotensin Ⅱ is related to the acute aortic dissection complicated with lung injury through mediating the release of MMP9 from macrophages.Am J Transl Res,2016,8:1426-1436.
[23]Wu Z,Dai F,Ren W,et al.AngiotensinⅡ induces apoptosis of human pulmonary microvascular endothelial cells in acute aortic dissection complicated with lung injury patients through modulating the expression of monocyte chemoattractant protein-1.Am J Transl Res,2016,8:28-36.
[24]孙博,刘楠,邢晓燕,等.急性Stanford A型主动脉夹层围术期急性肺损伤与D-二聚体相关性的探讨.心肺血管病杂志,2013,32:26-29.
[25]高志峰,卢家凯,程卫平,等.急性主动脉夹层围术期肺损伤与纤溶酶原激活物抑制剂的相关性探讨.心肺血管病杂志,2014,33:554-558.
[26]Zhao W,Ge X,Sun K,et al.Acute respiratory distress syndrome after orthotopic liver transplantation.J Crit Care,2015,31:163-167.
[27]Grosser N,Abate A,Oberle S,et al.Heme oxygenase-1 induction may explain the antioxidant profile of aspirin.Biochem Biophys Res Commun,2002,290:956-960.
[28]高晓玲,李建强,刘卓拉.不同剂量胆红素对内毒素致大鼠急性肺损伤的保护作用.山西医药杂志,2007,36:703-705.
[29]Zhai R,Sheu CC,Su L,et al.Serum bilirubin levels on ICU admission are associated with ARDS development and mortality in sepsis.Thorax,2009,64:784-790.
[30]Dani C,Bertini G,Cecchi A,et al.Association between peak serum bilirubin and severity of respiratory distress syndrome in infants of less than 30 weeks′gestation.J Perinat Med,2007,35:141-146.
[31]Chen J,Singhapricha T,Memarzadeh M,et al.Storage age of transfused red blood cells during liver transplantation and its intraoperative and postoperative effects.World J Surg,2012,36:2436-2442.
Risk factors analysis for preoperative hypoxemia in patients with Stanford Type B aortic dissection
MAIMAITIAILI·Aizezi*,PANG Xiu-hui,DU Yu-kui,et al.*Department of Cardiac Surgery,People′s Hospital of Xinjiang Uygur Autonomous Region,Urumqi 830001,China
DU Yu-kui,E-mail:duyukui0316@163.com
Objective To investigate the risk factors for hypoxemia in preoperative Stanford Type A aortic dissection.Methods From January 2004 to February 2016,clinical data of 200 consecutive patients with Stanford Type B aortic dissection were retrospectively analyzed.Preoperative hypoxemia was defined as the arterial partial oxygen over inspired oxygen fraction (PaO2/FiO2)more than 200 mm Hg,potential risk factors were screened out by univariate analysis between hypoxemia group and non-hypoxemia group,then independent risk factors were identified by binary logistic regression analysis.The prediction model was established upon acquired independent risk factor.Results 41 case of hypoxemia were induced by preoperative Stanford Type B aortic dissection,incidence of 20.5%.Univarite analysis showed that Left ventricular end systolic diameter,aortic forward velocity,high sensitive C reactive protein(hs-CRP),total protein(TBIL),direct bilirubin(DBIL),indirect bilirubin(IBIL),serum total protein(TP),serum albumin(ALB),serum lactate dehydrogenase(LDH),serum blood platelet count(PLT),whole blood neutrophil percentage(NEUT%)were risk factors for hypoxemia with preoperative Stanford Type B aortic dissection.Binary logistic regression analysis showed TBIL was independent risk factors for hypoxemia in preoperative Stanford Type B aortic dissection(OR=1.038,95%CI 1.003-1.075,P=0.031),TP was protective factors(OR=0.941,95%CI 0.893-0.991,P=0.022).Conclusion There is a high proportion of hypoxemia inpreoperative Stanford Type B aortic dissection.TBIL is independent risk factors for hypoxemia in preoperative Stanford Type B aortic dissection,TP indicates as protective factors.
Aortic dissection; Hypoxemia; Risk factors
杜宇奎,E-mail:duyukui0316@163.com
10.3969/j.issn.1672-5301.2017.09.015
R654.2
A
1672-5301(2017)09-0824-06
2017-03-29)
