多层螺旋CT增强扫描对交界性与侵袭性卵巢肿瘤的诊断价值
2017-07-01郑石磊
郑石磊
赖树盛2LAI Shusheng
张祥林1ZHANG Xianglin
多层螺旋CT增强扫描对交界性与侵袭性卵巢肿瘤的诊断价值
郑石磊1ZHENG Shilei
赖树盛2LAI Shusheng
张祥林1ZHANG Xianglin
中国医学影像学杂志
2017年 第25卷 第6期:465-469
Chinese Journal of Medical Imaging 2017 Volume 25 (6): 465-469
目的探讨多层螺旋CT(MSCT)增强扫描诊断交界性与侵袭性卵巢肿瘤的价值,为交界性与侵袭性卵巢肿瘤的临床治疗提供影像学依据。资料与方法回顾性分析2012年10月-2016年10月锦州医科大学附属第一医院经病理证实的101例交界性与侵袭性卵巢肿瘤患者术前全腹MSCT增强扫描影像学、临床及病理资料,观察MSCT表现并建立MSCT诊断交界性与侵袭性卵巢肿瘤的预测模型。结果交界性卵巢肿瘤组与侵袭性卵巢肿瘤组患者的发病年龄、绝经状态及两组肿瘤实性成分、最大径、分隔与边界比较,差异均有统计学意义(P<0.05);多因素Logistic回归分析得到包括肿瘤大小、实性成分及分隔在内的变量建立MSCT诊断交界性与侵袭性卵巢肿瘤的预测模型(OR>1,P<0.05)。该模型对于绝经前患者预测交界性肿瘤的敏感度和特异度分别为 81.3%(95%CI:0.622~1.000)、85.7%(95%CI:0.741~0.973);对于绝经后患者的敏感度和特异度分别为92.1%(95%CI:0.835~1.000)、91.7%(95%CI:0.761~1.000)。结论MSCT增强扫描有助于交界性与侵袭性卵巢肿瘤的鉴别诊断,对于两者的临床治疗及预后评估具有重要意义。
卵巢肿瘤;体层摄影术,螺旋计算机;诊断,鉴别
交界性卵巢肿瘤(borderline ovarian tumors,BOT)是介于卵巢良性和恶性肿瘤之间的一种特殊病理类型的肿瘤,具有上皮不典型增生、核分裂较少且不伴间质浸润等特点,占非良性卵巢肿瘤的10%~30%[1-2]。交界性与侵袭性卵巢肿瘤的临床治疗策略不同,术前准确诊断对于制订治疗方案并获得良好的预后尤其是保留生育能力具有重要临床意义。多层螺旋CT(MSCT)具有扫描速度快、辐射剂量低、较高的空间和密度分辨率等优势,能够清晰显示病变形态、结构,越来越多地应用于腹部疾病尤其是卵巢病变的诊断中[3-5]。有研究表明,MSCT增强扫描在卵巢良恶性肿瘤的诊断及恶性肿瘤的术前分期等方面均具有较高的敏感度和特异度[6]。然而,关于其应用于卵巢交界性与侵袭性肿瘤鉴别诊断方面的报道较少。本研究回顾性分析101例交界性与侵袭性卵巢肿瘤患者术前全腹MSCT增强扫描影像资料,采用Logistic回归分析建立全腹MSCT增强扫描诊断交界性与侵袭性卵巢肿瘤的预测模型,以期为临床应用提供依据。
1 资料与方法
1.1 研究对象 收集2012年10月-2016年10月在锦州医科大学附属第一医院就诊的交界性与侵袭性卵巢肿瘤患者101例,年龄25~72岁,平均(57.6±11.8)岁,绝经中位年龄49(47~52)岁。患者多因体检、下腹部不适、月经不规律、白带异常或绝经后出血等症状就诊。所有入组对象术前均行全腹MSCT增强扫描,并具有术后病理结果。交界性与侵袭性卵巢肿瘤由2位病理科副主任医师依据2003年WHO标准进行诊断[7]。所有患者中,交界性卵巢肿瘤47例、侵袭性卵巢肿瘤54例。参照国际妇产科联盟(FIGO)卵巢肿瘤分期标准[8]进行分期。其中交界性肿瘤:I期35例、II期10例、III期2例;侵袭性肿瘤:I期20例、II期24例、III期7例、IV期3例。排除标准:碘过敏、孕妇、严重肝肾功能不全、临床或病理资料不全等患者。
1.2 仪器与方法 采用Siemens De fi nition AS+128层MSCT或Philips Brilliance 256层iCT首先行常规CT平扫,扫描范围由膈肌水平至耻骨联合。采用团注法经肘静脉注入70 ml碘海醇(300 mgI/ml),流速3.0 ml/s。对比剂注射完毕后追加0.9%生理盐水40 ml,对比剂注射后40~45 s开始动脉期扫描,静脉期延迟60~65 s,平衡期延迟180 s。MSCT扫描参数:扫描层厚5 mm,矩阵512×512,管电压120 kV,管电流250 mAs或自动毫安秒,螺距0.8~1,视野12~16 cm。
1.3 图像分析 MSCT增强扫描后将所有数据进行1 mm薄层重建,传输至Siemens Syngo 2009B或Extended Brilliance Workspace工作站。由2位放射科副主任医师以双盲法分别评价横断位及多平面重建图像,以结果一致为准,出现分歧则协商达成一致。所观察的MSCT影像表现包括肿瘤大小、边界、实性成分(强化程度)、分隔(厚度及强化程度)、淋巴结、腹水、有无转移等,测定肿瘤与内部实性成分的最大径以及各期肿瘤实性成分或分隔CT值。选择感兴趣区(ROI)应避开囊性及坏死区,选取3个不同ROI测量3次取均值,强化程度分为轻度强化(增加<20 HU)、中等强化(增加20~40 HU)和明显强化(增加>40 HU)[9]。
1.4 统计学方法 采用SPSS 17.0软件。计量资料以±s表示,组间比较采用t检验,计数资料采用χ2检验,P<0.05表示差异有统计学意义。采用单因素及多因素Logistic回归分析MSCT影像表现与卵巢交界性和侵袭性肿瘤的相关性,单因素Logistic回归分析中P<0.05的变量进一步行二分类多因素分析,依据患者绝经状态分别将所得P<0.05相关因素的偏回归系数(B)建立预测模型即logit(P)。采用Hosmer-Lemeshow检验判断预测模型的拟合优度,P>0.05表示模型拟合优度可以接受。
2 结果
2.1 交界性与侵袭性卵巢肿瘤的临床资料与MSCT表现 交界性卵巢肿瘤组患者年龄低于侵袭性肿瘤组,且绝经前多发,差异均有统计学意义(P<0.01)。MSCT增强扫描显示,两组肿瘤最大径比较差异有统计学意义(P<0.05);与侵袭性卵巢肿瘤相比,交界性肿瘤边界清晰,实性成分较小且厚分隔出现较少(P<0.01)。见表1及图1、2。
2.2 MSCT表现与卵巢交界性及侵袭性肿瘤的Logistic回归分析 单因素Logistic回归分析筛选出卵巢交界性与侵袭性肿瘤鉴别的主要因素包括肿瘤最大径、边界、实性成分、分隔。采用向前进步法进行二分类多因素Logistic回归分析,结果显示肿瘤大小(P<0.05,标准误=0.673)、实性成分(P<0.05,标准误=0.454)和分隔(P<0.05,标准误=0.372)是MSCT诊断卵巢交界性与侵袭性肿瘤的重要因素。
2.3 MSCT预测模型的诊断效能 根据患者绝经状态利用多因素分析分别得到绝经前后患者的常量及各相关因素的偏回归系数建立如下预测模型,绝经前:logit(P)=-1.42+0.86×实性成分+1.62×分隔-0.02×肿瘤最大径;绝经后:logit(P)=0.53+1.61×实性成分+ 2.15×分隔-0.26×肿瘤最大径;Hosmer-Lemeshow检验P值分别为0.223、0.278。该模型在绝经前患者预测交界性肿瘤的敏感度为81.3%(95%CI:0.622~1.000),特异度为85.7%(95%CI:0.741~0.973);在绝经后患者的敏感度为 92.1%(95%CI:0.835~1.000),特异度为91.7%(95%CI:0.761~1.000),见表 2。采用交叉验证检测该模型,在绝经前患者中预测交界性肿瘤的敏感度为80.4%(95%CI:0.604~0.922)、特异度为81.6%(95%CI:0.641~0.906);在绝经后患者的敏感度为92.2%(95%CI:0.842~1.000)、 特 异 度 为 91.5(95%CI:0.805~0.993)。
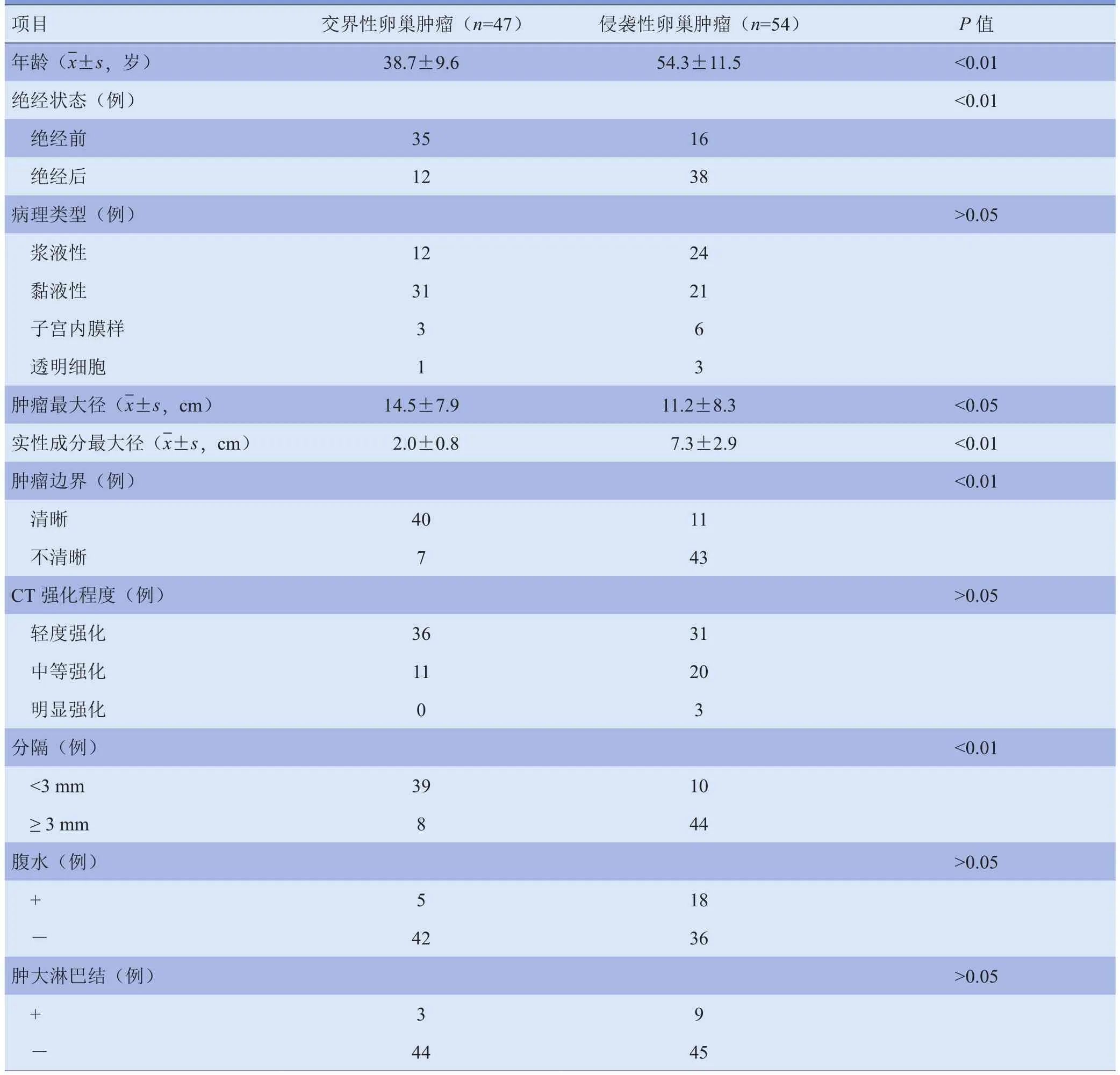
表1 交界性与侵袭性卵巢肿瘤组一般临床资料与MSCT表现
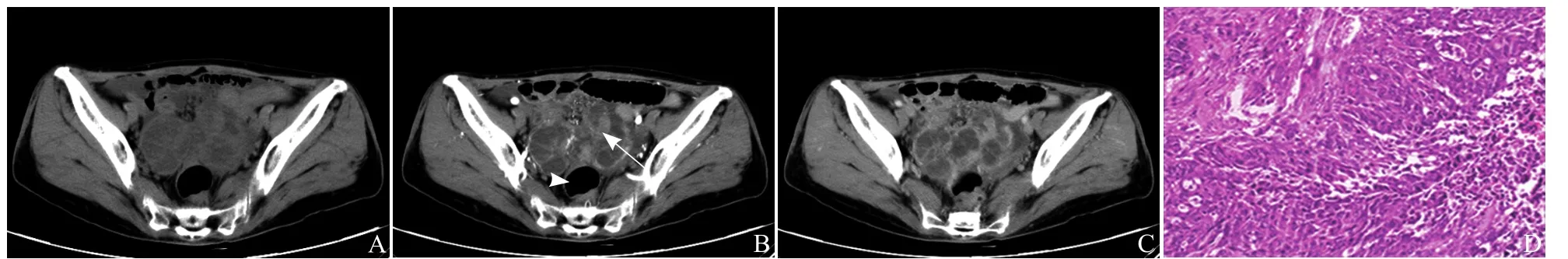
图1 女,59岁,卵巢浆液性乳头状腺癌。CT平扫示子宫旁附件区囊实性肿物,内密度不均(A);增强扫描动脉期病灶囊性部分无强化(箭头),分隔较多、较厚且薄厚不均,实性成分与分隔呈轻度-中等强化(箭,B);静脉期病灶实性成分及分隔亦有强化(C);病理示高级别浆液性乳头状腺癌(HE,×100,D)
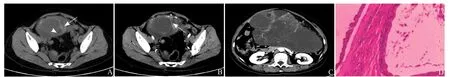
图2 女,37岁,卵巢交界性肿瘤。CT平扫示子宫右上方-中上腹部多房囊性肿物(箭头),内见薄分隔并点状钙化(箭,A);增强扫描动脉期病灶囊性部分无强化,实性成分少,分隔较薄呈无或轻度强化(箭,B);静脉期肾门水平层面,病灶体积较大、上缘达上腹部(C);病理示卵巢交界性黏液性肿瘤(HE,×100,D)

表2 交界性与侵袭性卵巢肿瘤MSCT预测模型与病理诊断结果的比较
3 讨论
交界性卵巢肿瘤与部分侵袭性肿瘤具有相似的表现和特点(如临床特征、超声等影像学表现及部分肿瘤标志物在2种肿瘤间重叠),但两者的治疗策略截然不同,其定性诊断与治疗成为重点[10-11]。对于生育期的交界性肿瘤患者,治疗通常选择单侧输卵管卵巢切除术、部分卵巢切除术等以保护未来生育为原则;侵袭性或生育期后交界性肿瘤的患者则采用经腹全子宫切除术、双侧输卵管卵巢或宏观病变完全切除术等根治性手术[12]。因此,术前准确诊断交界性与侵袭性肿瘤对于患者尤其是有生育需求患者的治疗方案选择及预后具有重要临床意义。MSCT增强扫描及后处理技术能够清晰显示卵巢肿物的形态、范围、内部成分、其他器官有无转移及微小病灶等,在卵巢肿瘤术前FIGO分期及治疗方案制订中具有重要价值[13-14]。相对于超声检查,MSCT扫描范围更大,更有助于良恶性肿瘤诊断与恶性肿瘤分期;与MRI相比,MSCT扫描时间更短,且对体内金属置入物(如节育器等)无法取出或密闭空间恐惧的患者更为适用。
3.1 交界性与侵袭性卵巢肿瘤的MSCT表现 本研究中,交界性卵巢肿瘤组肿瘤的最大径大于侵袭性肿瘤组,与李勇爱等[15]的研究结果存在一定差异,原因可能为纳入研究对象个体因素如肿瘤病理类型等差异所致。研究表明,黏液性交界性肿瘤在亚洲常见,而浆液性交界性肿瘤则在欧美常见[16]。相对于大多数侵袭性肿瘤而言,黏液性交界性肿瘤通常体积更大。本研究中的交界性肿瘤病理类型大多为黏液性,故肿瘤体积的增大一定程度降低了侵袭性肿瘤发生的风险,尤其是在绝经前患者。交界性与侵袭性卵巢肿瘤大多表现为伴不同程度实性成分的多房囊性病灶,但侵袭性肿瘤存在实性成分和厚分隔的机会明显高于交界性肿瘤,同时边界不清晰,与Chen等[10]的报道相似。推测原因可能在于其恶性程度更高,肿瘤细胞分裂活跃同时伴有较多的间质浸润,故其实性成分最大径及分隔厚度均大于交界性肿瘤(交界性肿瘤的分隔主要由间质纤维化等构成,部分伴钙化),且不具备完整包膜,并向周围组织浸润导致边界不清晰。MSCT增强扫描肿瘤实性成分的强化程度反映了肿瘤的血流、血供情况,CT强化程度与FIGO分期呈正相关,但多因素分析其并非卵巢癌预后的独立危险因素[9]。由于晚期卵巢癌诊断相对较容易,故本研究中纳入的侵袭性肿瘤主要以FIGO早期患者为主。本研究中3例高级别乳头状腺癌增强扫描实性部分及厚分隔呈明显强化,而交界性肿瘤与绝大部分早期侵袭性肿瘤则强化不显著(轻度-中等强化为主),但增强扫描能够更加清晰地显示肿瘤轮廓及与周围组织的关系,薄层重建更有助于淋巴结、腹膜种植等微小病灶的检出。
3.2 MSCT预测交界性卵巢肿瘤模型的诊断效能 本研究对交界性与侵袭性卵巢肿瘤的MSCT表现在单因素Logistic回归分析基础上进一步行二分类多因素分析,发现肿瘤最大径、实性成分、分隔为交界性与侵袭性肿瘤鉴别的主要因素。卵巢肿瘤与患者的绝经状态密切相关[10]。由于相同的相关因素在绝经前后具有不同的权重,因此本研究分别建立了绝经前后卵巢肿瘤患者MSCT表现诊断交界性或侵袭性肿瘤的预测模型,该模型在绝经前及绝经后患者预测交界性肿瘤的敏感度、特异度分别为81.3%、85.7%和92.1%、91.7%。进一步采用交叉验证检测模型,其敏感度和特异度变化幅度不大,表明该模型有助于区分交界性与侵袭性卵巢肿瘤,可应用于独立数据。该结果更进一步说明了基于MSCT表现的预测模型在诊断交界性与侵袭性卵巢肿瘤中具有较高的敏感度与特异度。
本研究采用Logistic回归分析建立MSCT表现诊断绝经前后患者交界性与侵袭性卵巢肿瘤的预测模型。不足之处在于纳入样本含量相对较少,未来应行大样本多中心临床研究进一步探索适合中国人交界性卵巢肿瘤的预测模型。另外,本研究若与MRI、肿瘤标志物等其他检查进行结合,所得结果将更有意义。
总之,MSCT增强扫描对于交界性与侵袭性卵巢肿瘤的诊断与鉴别诊断具有一定价值,肿瘤大小、实性成分和分隔是预测绝经前后女性交界性与侵袭性卵巢肿瘤的独立因素,能够为临床治疗方案制订、预后评估等提供重要的影像学参考依据。
[1] Hannibal CG, Huusom LD, Kjaerbye-Thygesen A, et al. Trends in incidence of borderline ovarian tumors in Denmark 1978-2006. Acta Obstet Gynecol Scand, 2011, 90(4): 305-312.
[2]Solmaz Hasdemir P, Guvena T. Borderline ovarian tumors: a contemporary review of clinicopathological characteristics,diagnostic methods and therapeutic options. J BUON, 2016,21(4): 780-786.
[3]Fischerová D, Zikán M, Pinkavová I, et al. The rational preoperative diagnosis of ovarian tumors-imaging techniques and tumor biomarkers. Ceska Gynekol, 2012, 77(4): 272-287.
[4]Shin JE, Choi HJ, Kim MH, et al. The serum CA-125 concentration data assists in evaluating CT imaging information when used to differentiate borderline ovarian tumor from malignant epithelial ovarian tumors. Korean J Radiol, 2011,12(4): 456-462.
[5]陈荟竹, 王梦甜. 卵巢恶性肿瘤的影像学诊断进展. 中华妇幼临床医学杂志(电子版), 2015, 11(1): 86-90.
[6]窦丽娜, 徐青, 施海彬, 等. 卵巢良恶性病变的影像学诊断价值. 南京医科大学学报(自然科学版), 2013, 33(1): 135-138.
[7]Tavassoli FA, Devilee P. World Health Organization classi fi cation of tumors//Pathology and genetics of tumors of the breast and female genital organs. France: IARC Press, 2003: 117-145.
[8]Stack MS, Fishman DA. Ovarian Cancer. 2nd ed. United States: Springer Press, 2010: 35-36.
[9]甘晓晶, 周永, 文智. CT表现与肿瘤标志物水平及术后病理对卵巢癌复发的影响. 中国医学影像学杂志, 2016, 24(2):133-137.
[10] Chen JB, Chang C, Huang HC, et al. Differentiating between borderline and invasive malignancies in ovarian tumors using a multivariate logistic regression model. Taiwan J Obstet Gynecol,2015, 54(4): 398-402.
[11] Rasmussen CB, Jensen A, Albieri V, et al. Increased risk of borderline ovarian tumors in women with a history of pelvic inflammatory disease: a nationwide population-based cohort study. Gynecol Oncol, 2016, 143(2): 346-351.
[12] 陈慧, 王晶. 卵巢交界性肿瘤的临床特征及诊治进展. 现代肿瘤医学, 2015, 23(17): 2525-2528.
[13] Miccò M, Sala E, Lakhman Y, et al. Role of imaging in the pretreatment evaluation of common gynecological cancers.Womens Health(Lond), 2014, 10(3): 299-321.
[14] Pannu HK, Bristow RE, Montz FJ, et al. Multidetector CT of peritoneal carcinomatosis from ovarian cancer. Radiographics,2003, 23(3): 687-701.
[15] 李勇爱, 强金伟, 马风华, 等. MRI鉴别交界性与恶性上皮性卵巢肿瘤. 肿瘤影像学, 2016, 25(1): 60-65.
[16] Song T, Lee YY, Choi CH, et al. Histologic distribution of borderline ovarian tumors worldwide: a systematic review. J Gynecol Oncol, 2013, 24(1): 44-51.
(本文编辑 闻 浩)
Diagnosis of Multi-slice Spiral CT Enhanced Scanning in Borderline and Invasive Ovarian Tumor
PurposeTo investigate the diagnostic value of multi-slice spiral CT (MSCT)enhanced scanning in borderline and invasive ovarian tumor, and to provide valuable image evidence for clinical treatment.Materials and MethodsOne hundred and one patients with pathological-con fi rmed borderline and invasive ovarian tumor in the First Af fi liated Hospital of Jinzhou Medical University from October 2012 to October 2016 were selected,and the preoperative abdominal MSCT enhanced imaging, clinical and pathological data were retrospectively analyzed. The MSCT imaging was observed, and the prediction model of MSCT differentiating borderline and invasive ovarian tumor was established.ResultsThe differences of onset age, menopausal status, tumor solid components, maximum diameter, septa and margin were all statistically signi fi cant between borderline and invasive ovarian tumor groups (P<0.05). The prediction model of MSCT differentiating borderline and invasive ovarian tumor was established using multivariate Logistic regression, on the basis of following variables (OR>1,P<0.05): tumor size, solid components and septa. The sensitivity and speci fi city of the prediction model were respectively 81.3% (95%CI: 0.622-1.000) and 85.7% (95%CI: 0.741-0.973) in predicting borderline ovarian tumor for patients before menopause, and respectively 92.1% (95%CI: 0.835-1.000) and 91.7% (95%CI:0.761-1.000) for those after menopause.ConclusionMSCT enhanced scanning is helpful to differential diagnose of borderline and invasive ovarian tumor, and it has important signi fi cance for clinical treatment and prognosis evaluation.
Ovarian neoplasms; Tomography, spiral computed; Diagnosis, differential
1. 锦州医科大学附属第一医院放射科 辽宁锦州 121001
张祥林
R445.3;R711
2016-12-19
10.3969/j.issn.1005-5185.2017.06.016
2017-02-25
2. 中国医科大学附属第一医院放射科 辽宁沈阳 110001
Department of Radiology, the First Af fi liated Hospital of Jinzhou Medical University, Jinzhou 121001, China
Address Correspondence to:ZHANG Xianglin
E-mail: zhangxianglinjr@163.com
