足月新生儿坏死性小肠结肠炎发生特征及危险因素分析
2017-06-01杜桂莲许艳许玲
杜桂莲 许艳 许玲
足月新生儿坏死性小肠结肠炎发生特征及危险因素分析
杜桂莲 许艳 许玲
目的 研究足月新生儿坏死性小肠结肠炎(NEC)发生特征以及危险因素。方法 52例足月新生儿NEC患儿作为观察组, 52例足月新生儿非NEC患儿作为对照组, 分析两组的临床资料, 观察足月新生儿NEC的发病特征及发病危险因素。结果 两组患儿胃潴留、腹壁静脉显露红斑、肠穿孔、体温不稳、肌张力减低所占比例比较差异均无统计学意义(P>0.05), 观察组患儿呕吐、腹胀、便血、肠鸣音减弱、皮肤苍灰所占比例(65.38%、61.54%、82.69%、73.08%、53.85%)明显高于对照组(30.77%、26.92%、23.08%、36.54%、25.00%), 差异均具有统计学意义(P<0.05)。单因素结果显示, 胎龄、生后窒息、母乳喂养、口服益生菌、败血症、毒性红斑、先天性心脏病、先天性肠道畸形、巨细胞病毒(CMV)均与足月新生儿NEC发病有关(P<0.05)。经Logistic多因素分析显示, 生后窒息、败血症、先天性心脏病、先天性肠道畸形是引发足月新生儿NEC发病的危险因素(P<0.05);而母乳喂养、口服益生菌是足月新生儿NEC发病的保护因素(P<0.05)。结论 足月新生儿NEC的发病危险因素与生后窒息、败血症、先天性心脏病、先天性肠道畸形有关, 而对患儿进行母乳喂养以及口服益生菌可降低新生儿NEC发生的几率。
坏死性小肠结肠炎;足月新生儿;发生特征;危险因素
NEC是指肠黏膜损害和炎症, 严重时小肠可能发生坏死,导致发生肠穿孔和腹膜炎[1-4]。NEC常在早产儿中发病, 但在足月新生儿中也较常见。目前临床上对NEC的发病原因尚未明确[2,6-8]。为寻找发病诱因, 提高临床疗效, 本文对本院52例足月新生儿NEC患儿进行了研究, 现报告如下。
1 资料与方法
1.1 一般资料 选取本院2014年7月~2016年5月收治的52例足月新生儿NEC患儿作为观察组, 另外选取同时段在本院住院治疗的52例非NEC患儿作为对照组。纳入标准:①根据患儿临床症状以及相关检查结果确诊为足月新生儿NEC;②排除合并代谢性疾病的患儿。对照组男31例, 女21例, 出生体重≥2500 g 36例, 1500~2500 g 16例, 孕周均>37周;观察组男33例, 女19例, 出生体重≥2500 g 37例, 1500~2500 g 15例, 发病时间2~10 d, 孕周均>37周。
1.2 方法 回顾性分析两组患儿的临床资料, 主要内容:①患儿的孕母情况:胎膜早破、妊娠期高血压以及产前使用抗生素;②患儿的一般情况:性别、出生体重、胎龄、发病时间;③出生时情况:羊水有无污染、分娩方式以及有无窒息史(Apgar评分<3分, pH<7.0, 或存在多功能脏器损害);④喂养情况:喂养方式、益生菌应用情况;⑤发病前合并疾病情况:新生儿呼吸窘迫综合征、肺炎、败血症(血培养结果阳性)、高胆红素血症、新生儿毒性红斑、先天性心脏病、先天性肠道畸形、CMV感染等。
1.3 观察指标 比较两组患儿的临床特征, 分析足月新生儿发生NEC的危险因素。
1.4 统计学方法 采用SPSS18.0统计学软件处理数据。计数资料以率(%)表示, 采用χ2检验;新生儿NEC发病危险因素采用Logistic多因素回归分析。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患儿临床特征比较 两组患儿胃潴留、腹壁静脉显露红斑、肠穿孔、体温不稳、肌张力减低所占比例比较差异均无统计学意义(P>0.05), 观察组患儿呕吐、腹胀、便血、肠鸣音减弱、皮肤苍灰所占比例明显高于对照组, 差异均具有统计学意义(P<0.05)。便血是新生儿NEC常见的发病特点。见表1。
2.2 NEC危险因素的单因素分析 单因素结果显示, 胎龄、生后窒息、母乳喂养、口服益生菌、败血症、毒性红斑、先天性心脏病、先天性肠道畸形、CMV均与足月新生儿NEC发病有关(P<0.05)。见表2。
2.3 NEC危险因素的Logistic多因素分析 经Logistic多因素分析显示, 生后窒息、败血症、先天性心脏病、先天性肠道畸形是引发足月新生儿NEC发病的危险因素(P<0.05);而母乳喂养、口服益生菌是足月新生儿NEC发病的保护因素(P<0.05)。见表3。
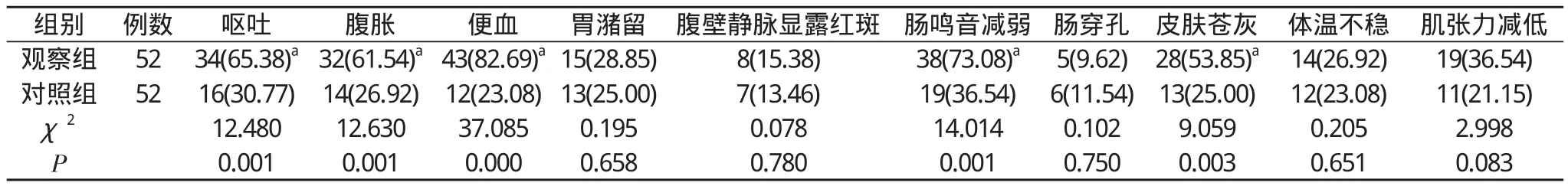
表1 两组患儿临床特征比较[n(%)]

表2 NEC危险因素的单因素分析[n(%)]

表3 NEC危险因素的Logistic多因素分析
3 讨论
NEC是新生儿中一种常见的急腹症, 发病严重时会导致患儿发生败血症等并发症, 严重威胁着新生儿的生命健康[9-12]。并且NEC在足月儿以及早产儿中发病时临床症状均有不同的表现, 所以大大加大了临床治疗难度[13-16]。相关学者研究了新生儿NEC的发病原因, 结果表明, 新生儿的早产、肠道感染、缺氧缺血、喂养不当等均可引起NEC的发病[3,4]。而在本文研究结果中, 单因素结果显示, 胎龄、生后窒息、母乳喂养、口服益生菌、败血症、毒性红斑、先天性心脏病、先天性肠道畸形、CMV均与足月新生儿NEC发病有关(P<0.05)。经Logistic多因素分析显示, 生后窒息、败血症、先天性心脏病、先天性肠道畸形是引发足月新生儿NEC发病的危险因素(P<0.05)。这一研究结果与上述研究结果相似。并且本文研究结果还表明, 呕吐、腹胀、便血、肠鸣音减弱、皮肤苍灰等临床症状均是足月新生儿NEC的发病特征, 而便血是足月新生儿NEC常见的发病特点。
为降低新生儿出生后患NEC的几率, 临床上采取了一些预防措施, 相关学者研究了母乳对NEC的预防作用, 结果证明, 新生儿的母乳喂养可有效的降低NEC的发病率[5]。而林燕[6]研究了益生菌对NEC的预防作用, 结果表明, 口服益生菌也可在一定程度上预防NEC的发病。而本文的研究结果与上述学者所提出的研究结果相似。
综上所述, 足月新生儿患NEC后会表现出呕吐、腹胀、便血、肠鸣音减弱、皮肤苍灰等临床特征, 并且足月新生儿NEC的发病危险因素与生后窒息、败血症、先天性心脏病、先天性肠道畸形有关, 而予以母乳喂养以及口服益生菌可降低新生儿NEC发生的几率。
[1] 郭丽侠, 王月怡.新生儿坏死性小肠结肠炎的临床分析.中国妇幼保健, 2015, 30(7):1040-1041.
[2] 钱甜, 张蓉, 朱丽, 等.足月儿坏死性小肠结肠炎临床特点分析.中华医学杂志, 2016, 96(22):1766-1772.
[3] 晏俪鸶.新生儿坏死性小肠结肠炎发病原因及预后研究进展.国际儿科学杂志, 2016, 43(6):470-473.
[4] 曹立园.64例足月新生儿坏死性小肠结肠炎高危因素临床分析.吉林大学, 2015.
[5] 卢露, 屠文娟.预防坏死性小肠结肠炎的母乳成分及其作用机制研究进展.中华实用儿科临床杂志, 2017, 32(2):149-151.
[6] 林燕.益生菌防治新生儿坏死性小肠结肠炎的研究进展.国际儿科学杂志, 2015, 42(5):514-518.
[7] 梁玉美, 冯燕妮, 潘红飞, 等.早产儿与足月儿坏死性小肠结肠炎临床特征及危险因素分析.中国妇幼保健, 2012, 27(36):5941-5943.
[8] 罗洁, 姜敏, 林影.足月儿与早产儿坏死性小肠结肠炎临床表现及危险因素分析.北京医学, 2009, 31(11):669-671.
[9] 张文勇, 李禄全.影响足月新生儿坏死性小肠结肠炎预后的危险因素分析.中国妇幼保健, 2010, 25(5):644-645.
[10] 吴小玲, 黄翠兰, 林菲.早产儿坏死性小肠结肠炎危险因素的分析及预防措施.中国处方药, 2014(11):80-81.
[11] 卢安庭, 黄洁, 张海珠.足月儿新生儿坏死性小肠结肠炎临床分析.中国农村卫生, 2013(4Z):374.
[12] 黄国盛.早产儿坏死性小肠结肠炎危险因素及预防.广西医科大学学报, 2013, 30(2):290-292.
[13] 吕爱君, 林泽军.引起新生儿坏死性小肠结肠炎相关因素的分析.中国医药指南, 2013(10):161-163.
[14] 于论, 孙斌, 缪珀, 等.82例新生儿坏死性小肠结肠炎预后危险因素分析.中国当代儿科杂志, 2013, 15(12):1082-1085.
[15] 黄志宇.早产儿坏死性小肠结肠炎危险因素分析.现代诊断与治疗, 2014(6):1352-1353.
[16] 张秋枫.新生儿坏死性小肠结肠炎危险因素临床分析.大家健康旬刊, 2017, 11(1):204-205.
Analysis of epidemiological features and risk factors of full-term neonatal necrotizing enterocolitis
DU Gui-lian, XU Yan, XU Ling.
Department of Neonatology, Shenzhen City Baoan District Fifth People’s Hospital, Shenzhen 528105, China
Objective To study the epidemiological features and risk factors of full-term neonatal necrotizing enterocolitis (NEC).Methods There were 52 full-term NEC newborns as observation group, and 52 full-term non-NEC newborns as control group.Their clinical data were analyzed to observe the epidemiological features and risk factors of full-term NEC newborns.Results Both groups had no statistically significant difference in proportion of gastric retention, abdominal vein revealed erythema, bowel perforation, temperature instability, and muscle tension reduction (P>0.05).The observation group had obviously higher proportion of vomiting, abdominal distension, hematochezia, hypoactive bowel sounds and pale gray skin (65.38%, 61.54%,82.69%, 73.08% and 53.85%) than the control group (30.77%, 26.92%, 23.08%, 36.54% and 25.00%), and their difference had statistical significance (P<0.05).Single factor results showed that gestational age, asphyxia after birth, breastfeeding, oral probiotics, sepsis, erythema, congenital heart disease, congenital intestinal abnormalities, cytomegalovirus (CMV) were all correlated to full-term neonatal NEC occurrence (P<0.05).Logistic multiplefactor analysis showed that asphyxia after birth, sepsis, congenital heart disease, congenital intestinal abnormalities were risk factors induced full-term neonatal NEC occurrence (P<0.05) and breastfeeding and oral probiotics were protect factors for full-term neonatal NEC occurrence (P<0.05).Conclusion Risk factors of full-term neonatal NEC occurrence are correlated to after birth, sepsis, congenital heart disease, congenital intestinal abnormalities, and breastfeeding and oral probiotics can reduce incidence of neonatal NEC.
Necrotizing enterocolitis; Full-term neonatal; Epidemiological features; Risk factors
10.14164/j.cnki.cn11-5581/r.2017.09.010
2017-03-08]
528105 深圳市宝安区第五人民医院新生儿科
