急性临床型垂体腺瘤卒中1例报告并文献复习
2017-04-24张继振
张继振
山东莒南县人民医院神经内科 莒南 276600
急性临床型垂体腺瘤卒中1例报告并文献复习
张继振
山东莒南县人民医院神经内科 莒南 276600
急性临床型垂体腺瘤卒中;病例报告;文献复习
临床型垂体腺瘤卒中是因垂体腺瘤突然出血或梗死而导致头痛、视力损害、眼肌麻痹和意识状态改变的一种罕见的临床综合征。近日我院神经内科收治1例,治疗效果良好,现报告如下。
1 病例资料
患者,女,73岁。因“头痛、呕吐2 h”于2016-05-29下午14:59入住我院神经内科。患者于入院前2 h无明显诱因突然出现头痛,呈持续性搏动性痛,以顶枕部为重,伴恶心、呕吐,呕吐物为胃内容物。无意识障碍,无言语障碍,无眼痛及眶内疼痛,无视力障碍,无复视,无肢体感觉及活动障碍。急诊行脑CT检查示“符合垂体窝占位CT表现”,急诊以“头痛、垂体瘤”收入住院。既往有“高血压、糖尿病、冠心病”病史10余年,平时服用阿司匹林及降压、降糖药物;有“垂体瘤”病史6 a,未治疗。入院检查:T 36.0 ℃,P 57次/min,R 20次/min,BP 151/87 mmHg。内科检查无异常。神经科检查:神志清,言语流利。脑膜刺激征阴性。视力正常。双侧瞳孔等大正圆,直径3.0 mm,对光反射灵敏。无上睑下垂,眼球各方向运动充分,无复视,无眼震。鼻唇沟对称,伸舌居中。四肢肌力、肌张力正常。双侧腱反射正常,病理反射未引出。颅脑CT:符合垂体窝占位CT表现(图1)。
初步诊断:(1)头痛原因待查;(2)垂体肿瘤;(3)高血压;(4)糖尿病;(5)冠心病。
治疗措施:(1)内科护理常规,Ⅱ级护理;(2)抗血小板聚集治疗;(3)改善心脑供血治疗;(4)合理控制血压、血糖;(5)对症处理;(6)完善相关检查。
病情演变情况:入院后给予上述治疗,头痛无缓解,且呈进行性加重,给予甘露醇降颅内压、布桂嗪镇痛等治疗,头痛仍无缓解,期间多次神经科检查未发现脑神经损害表现。T19:00患者左眼突然失明。检查示左眼无光感,右眼视力正常。左侧上睑下垂,左侧瞳孔直径4.0 mm,对光反射消失,左眼球固定,各方向运动受限。右侧瞳孔及眼球运动正常。复查颅脑CT:垂体窝区占位效应较入院时有所增大,左侧海绵窦受压更明显(图2)。
定位诊断:左侧视神经、动眼神经、外展神经完全性损害,定位在左侧海绵窦、眶尖部。
定性诊断:结合患者垂体瘤病史及颅脑CT影像学表现,诊断为垂体腺瘤卒中。
鉴别诊断:(1)痛性眼肌麻痹:表现为眶上及眶内顽固性疼痛,伴眼肌麻痹,为一种位于眶尖、眶上裂及海绵窦前部的肉芽肿病变。本患者无眼痛、眶内痛,由单纯头痛发展为同侧视神经及眼球运动神经损害的变化太迅速,故不支持。(2)海绵窦血栓性静脉炎:无球结膜充血、突眼等表现,不支持;突然失明也不支持。(3)偏头痛:眼外肌麻痹基础上合并单眼失明不支持眼肌麻痹性偏头痛;单眼失明基础上合并眼球运动神经麻痹,也不支持视网膜性偏头痛。
后续治疗及病情转归情况:起病突然,保守治疗无效,病情仍继续加重,患者及家属情绪不稳,强烈要求转院,考虑到临床型垂体卒中为急症,起病急,病情变化迅速、凶险,很有可能出现垂体危象,需要急症手术进行垂体减压,故于当日22:00转上级医院。5月30日上午行颅脑MRI检查(图3-1,3-2):鞍内异常信号肿块影,视交叉受压,左侧海绵窦受累。下午行经蝶窦入路手术减压、治疗,术后当日复查垂体CT(图4):垂体窝明显扩大,密度混杂,可见气体影,鞍底骨质部分缺如。术后第2天视力明显改善,动眼神经、外展神经麻痹部分改善;术后1个月随访,患侧视力恢复正常,外展神经恢复正常,动眼神经大部分恢复,仍遗留轻微上睑下垂,左眼内收轻微受限。目前正在进一步康复中。

图1 入院时脑CT示,垂体窝占位表现 图2 发病后6 h复查脑CT示,垂体窝区占位效应较入院时有所增大,左侧海绵窦受压更明显
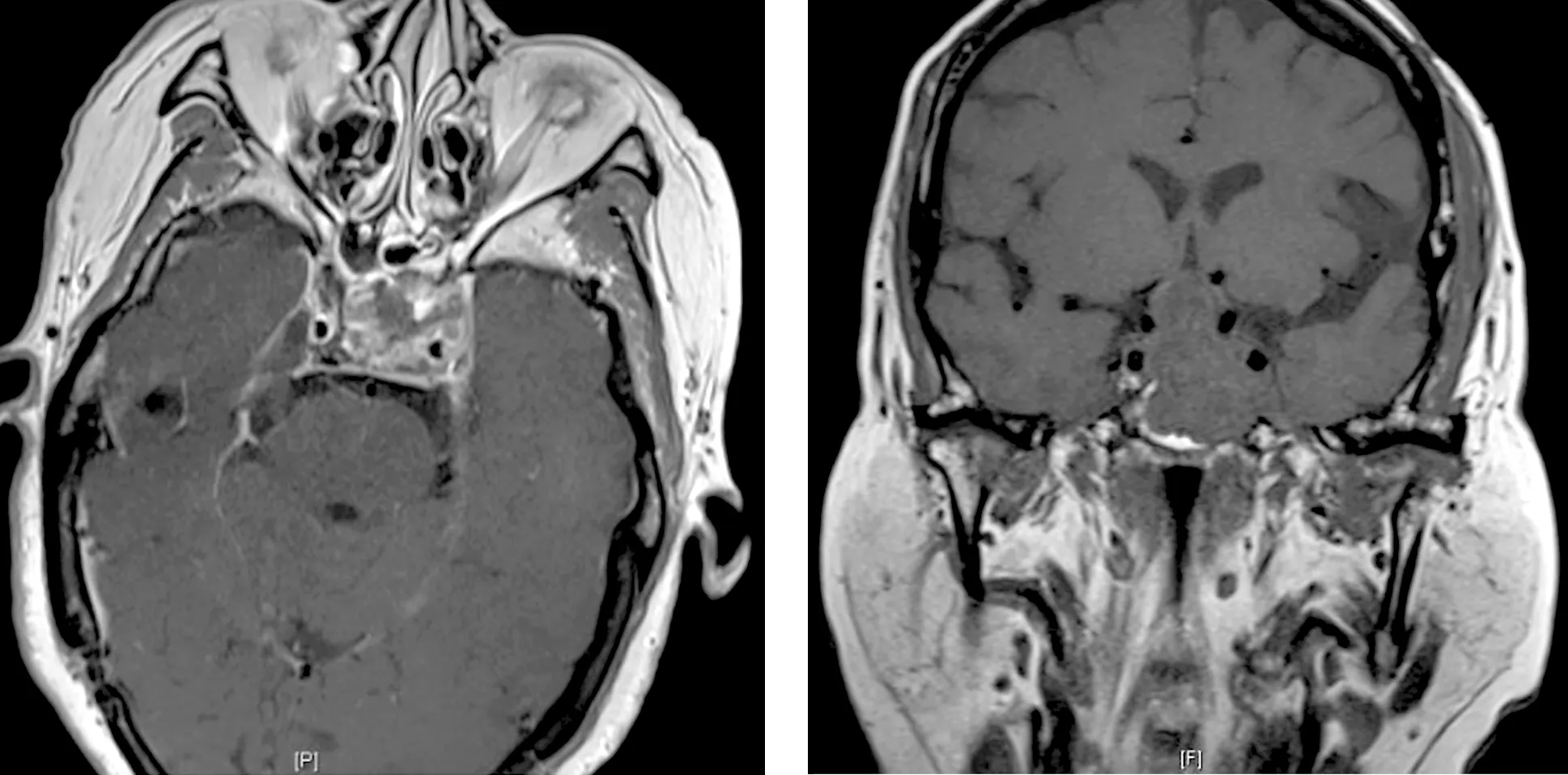
图3-1 发病第2天(术前)脑MRI片横断位 图3-2 发病第2天(术前)脑MRI片冠状位

图4 术后脑CT示,垂体窝可见气体影,鞍底骨质部分缺如
2 讨论
临床型垂体腺瘤卒中通常指由于垂体腺瘤内梗死或出血而引起的一组综合征,可表现为剧烈头痛,短期内视力下降、视野缺损、眼肌麻痹,重症患者可出现意识障碍。急性临床型垂体腺瘤卒中病情凶险,可出现垂体危像,甚至危及生命。近年来,由于影像学的发展,特别是MRI的广泛应用,临床上虽无明显垂体腺瘤卒中症状,但通过影像学检查发现并经手术证实为肿瘤内出血坏死的病例并不少见,称为亚临床型垂体卒中[1]。文献[2]报道,临床型垂体卒中发生率为2%~7%,而亚临床型可达25%。
垂体腺瘤卒中的临床表现主要取决于肿瘤的扩展方向、出血速度、出血量、压迫周围神经的程度及垂体破坏多少,不同类型有不同表现,典型者可出现:(1)瘤内出血导致瘤体急剧扩大,使鞍隔膨胀而出现剧烈头痛、呕吐;(2)压迫视神经、视交叉,视力急剧下降,严重者在几分钟内失明;(3)海绵窦受压,有球结膜充血、水肿,眼球运动神经、三叉神经麻痹等;(4)血液和坏死的瘤体组织流入蛛网膜下腔出现脑膜刺激征;(5)下丘脑受损出现应激性胃溃疡、高热、血糖增高等;(6)急剧的垂体-肾上腺皮质功能不全时可出现休克、低血糖;(7)意识障碍较为常见,且常是病情恶化的征兆。
急性临床型垂体腺瘤卒中的早期诊断非常重要,对于伴头痛、视功能障碍、眼肌麻痹表现的患者应高度警惕垂体卒中的可能性,影像学检查尤其是MRI检查对垂体卒中的诊断具有重要意义,垂体卒中在MRI上主要表现为出血、坏死或囊变。MRI不仅可显示肿瘤与视神经、视交叉及海绵窦、第三脑室等的解剖关系,且对选择手术入路有指导价值。
垂体卒中的治疗:(1)解决急性垂体卒中导致的肾上腺皮质激素分泌功能减低及其引起的全身症状;(2)手术减压,缓解蝶鞍周围组织受压所引起的症状。由于垂体卒中极易发生急性肾上腺功能低下,所以需要立即应用皮质类固醇激素,有尿崩征象时必须密切监测电解质。早期补充糖皮质激素的观点已得到广泛认可,手术时机目前仍存在争议,但多数学者主张对伴脑神经损害的急性垂体卒中尽快手术减压:周晓坤等[3]研究发现,超早期经蝶窦手术是改善垂体卒中患者视功能的有效方法,伴视功能障碍的垂体卒中患者应在发病48 h内尽早手术,以获得最好的疗效。马杰科等[4]研究发现,垂体卒中合并动眼神经麻痹患者需尽快手术治疗,经蝶窦入路手术减压、肿瘤切除是治疗垂体卒中所致脑神经麻痹的安全有效的治疗方法。Chuang等[5]研究认为,一旦诊断垂体卒中,特别是合并脑神经麻痹者,应尽早选择手术治疗,术前瞳孔无散大、无外展神经麻痹、卒中病程相对较短的病例预后相对较好。
临床型垂体腺瘤卒中比较罕见,起病急,进展快,短期内出现视神经、眼球运动神经的损害,甚至出现垂体危象,易误诊、漏诊,因此在临床上遇到头痛合并视功能、眼球运动障碍的患者,要高度警惕垂体卒中的可能,争取早期明确诊断、早期手术减压,以取得更好预后。
[1] Semple PL,Jane JA,Lopes MB,et al.Pituitary apople-xy:correlation between magnetic resonance imaging and histopathological results[J].J Neurosurg,2008,108(5):909-915.
[2] Rajasekaran S,Vanderpump M,Baldeweng S,et al.UK guidelines for the management of pituitary apoplexy:Pituitary Apoplexy Guidelines Development Group:May 2010[J].Clin Endocrinol,2011,74(1):9-20.
[3] 周晓坤,杜贻庆,莫万彬,等.垂体卒中伴视功能障碍患者经蝶窦手术后视功能恢复状况分析[J].中国全科医学,2013,16(4):1 398-1 400.
[4] 马杰科,幸兵,王任值,等.表现为动眼神经麻痹的垂体腺瘤卒中的诊治(附15例分析)[J].中华神经外科疾病研究杂志,2014,13(2):105-109.
[5] Chuang CC,Chen E,Huang YC,et al.Surgical outcome of oculomotor nerve palsy in pituitary adenoma[J].J Clin Neurosci,2011,18(11):1 463-1 468.
(收稿2016-11-27)
R739.41
D
1673-5110(2017)08-0126-02
