AECOPD患者短期复发及再入院的相关因素分析
2017-04-22杨小倩张义宏范骏陈涛吕彦天沈景
杨小倩+张义宏+范骏+陈涛+吕彦天+沈景昊+朱广宇
【摘要】目的分析影響慢性阻塞性肺疾病急性加重期(AECOPD)患者出院后短期(一月内)及一年内复发再入院的相关因素。方法回顾性分析2012.03至2013.02期间在我院住院治疗的166例AECOPD患者出院后一月内复发及一年内再入院与否与吸烟史、病程长短、肺功能分级、改良版英国医学研究会呼吸问卷(mMRC)、上一年发作次数、血清白蛋白水平、有无并发疾病、入院前缓解期用药方案等影响因素之间的关系。结果出院后短期复发者占21.1%(35/166)。一年内未再入院患者占35.5%(59/166),1次者占41.0%(68/166),2次及以上者占23.5%(39/166)。短期复发与吸烟史、肺功能分级、mMRC分级、上一年发作次数、血清白蛋白水平、住院期间绿脓杆菌感染、缓解期用药方案密切相关(P均<0.05)。其中吸烟800-2000年支(HR=2.145)、肺功能III-IV级(HR=15.629)、血清白蛋白<35g/L(HR=1.78)、上一年发作≥2次(HR=10.947)、mMRC≥2级(HR=4.173)是出院后一年内复发再入院的独立危险因素,而与病程长短、住院期间有无绿脓杆菌感染和稳定期用药种类无显著关系。结论AECOPD患者易复发,再入院率高,主要影响因素包括吸烟量、肺功能、自我症状评估、血清白蛋白水平及上一年的发作次数。
【关键词】COPD;AECOPD;急性发作;住院;危险因素
Risk factors to short-term exacerbations and one-year re-hospitalization in discharged AECOPD patients
Yang Xiaoqian1, Zhang Yihong1,*, Fan Jun1, Cheng Tao2, Lv Yantian3, Sheng Jinghao1, Zhu Guangyu1
1. Department of Respiration, Suzhou Xiangcheng Peoples Hospital, Jiangsu 215131, China; 2. Department of Respiration, The First Affiliated Hospital of Soochow University, Jiangsu 215006, China; 3. Department of Respiration, Suzhou Municipal Hospital, Jiangsu 215007, China.
Abstract:Purpose:To evaluate the factors associated with recurrence in one month (short-term) and re-hospitalization in one year in discharged AECOPD patients. Methods:166 discharged AECOPD patients in our hospital from March 2012 to February 2013 were retrospectively studied. The correlation between short-term and long-term readmissions post-discharge and clinical characteristics, such as smoke history, duration of COPD, severity of COPD, mMRC scores, frequency of exacerbations over last 12 months, serum albumin levels, co-morbidities and treatments in relieving period were analyzed by univariate and multivariate ways.Results:Of 166 patients, 21.1% (35/166) had short-term recurrence in one month. 35.5% (59/166)had no readmission in one year, while 41.0% had once (68/166) and 23.5% (39/166) had twice or more.Smoke history, severity of COPD, mMRC scores, frequency of exacerbations over last 12 months, serum albumin levels, pseudomonas aeruginosa infection during hospitalization and treatments in relieving period were correlated with short-term exacerbations. Heavy smokers (HR=2.145), COPD with stage III-IV (HR=15.629), serum albumin <35g/L(HR=1.78), twice or more exacerbations over last 12 months (HR=10.947) and mMRC scores ≥2 (HR=4.173) were independent high risk factors associated with re-hospitalization in one year. Conclusion:Patients with AECOPD had high risk of short-term recurrence and re-hospitalization which were correlated with smoke status, severity of COPD, mMRC scores, serum albumin levels and frequency of exacerbations over last 12 months.
Key words: COPD; AECOPD; exacerbation; hospitalization; risk factors
【中图分类号】R4 【文献标识码】A 【文章编号】1671-8801(2016)06-0004-03
慢性阻塞性肺病(COPD)是一种常见的老年呼吸系统疾病,具有较高的发病率和致死率,对患者及家庭造成了严重的生理、心理和经济负担[1]。因此,了解COPD反复发作的危险因素对疾病的预防、治疗和提高患者生活质量及远期生存率具有重要意义。近年来有国内外文献相继报道了AECOPD与一些危险因素之间的关系,但各有侧重且部分结果并不一致[2-4]。本文对我院住院的AECOPD患者进行了回顾性分析,旨在明确影响AECOPD治疗出院后短期复发和再入院的危险因素,为临床治疗提供依据。
1. 对象与方法
1.1研究对象
选取2012年03月1日至2013年02月28日期间在我科接受治疗的AECOPD患者166例,收集其住院期间临床资料及出院后一年内就诊及随访资料。
入选标准:(1)依据慢性阻塞性肺疾病防治全球倡议(GOLD)2013,入院主要诊断为AECOPD的患者;(2)年龄>50岁;(3)经住院治疗症状稳定后出院的患者。排除标准:同时患有活动性肺结核、肺纤维化、气胸、肺栓塞、肺癌、急性心衰、急性心梗、肾衰、中重度帕金森综合征以的患者。本研究经苏州相城人民医院伦理委员会备案。
1.2 方法
1.2.1资料采集
所有入选患者的资料收集包括:年龄、性别、吸烟史(年支)、病程、FEV1%、肺功能分级、改良版英国医学研究会呼吸问卷(mMRC)、慢性阻塞性肺疾病自我評估测试(CAT)、入院前上一年发作次数、血清白蛋白水平、并发疾病种类及数量(包括糖尿病、高血压、心肌缺血、肾脏疾病、肝脏疾病等)、住院期间痰培养结果、入院前稳定期用药方案及是否接受家庭氧疗。
1.2.2治疗方案及相关临床指标判断标准
所有入选患者住院期间及出院后治疗方案均依据GOLD指南。急性期处理方案包括:吸氧、支气管扩张剂雾化吸入、激素、抗生素、化痰等;出院后根据病情给予短期抗胆碱药/β2激动剂、长效抗胆碱药/β2激动剂、激素、茶碱及磷酸二酯酶抑制剂等治疗。
AECOPD患者经治疗症状稳定出院后一月内症状再次发作门诊就诊或住院治疗判断为短期复发。
肺功能分级依据GOLD标准:吸入支气管扩张剂后——I级,FEV1%≥80%;II级,50%-80%;III级,30%-50%;IV级,<30%或<50%伴右心衰。
mMRC共分五级:0级,仅在费力运动时出现呼吸困难;1级,平地快步行走或步行爬小坡时出现气短;2级,由于气短,平地行走时比同龄人慢或者需要停下来休息;3级,行走100米左右或数分钟后需要停下来休息;4级,因严重呼吸困难以致不能离开家,或在穿衣服、脱衣时出现呼吸困难。
CAT评分总分0-40分, 0-10分为“轻微影响”,11-20分为“中等影响”,21-30分为“严重影响”,31-40分为“非常严重影响”。
1.2.3数据处理及统计学分析
采用GraphPad Prism 6.0统计软件分析数据及作图。所有数据均经正态性检验,正态数据以Mean±SD表示,两组间比较采用非配对t检验;非正态数据用Mediam(Range)表示,以及两组间不符合Chi-square检验条件的等级资料比较采用Mann Whitney检验。性别、血清白蛋白水平、并发疾病数量、用药方案、氧疗比较采用Fisher Exact检验。AECOPD患者出院一年内再入院的多因素分析采用Logistics统计,各相关因素危险度采用COX风险比例模型统计。极高危与一般患者的复发比较采用Kaplan-Meier生存曲线表示和Log-rank检验。P<0.05为有统计学意义,P<0.01为有显著统计学意义。
2. 结果
2.1 患者一般情况
入选患者一般情况见表1。166例入选患者中,出院后短期复发者占21.1%(35/166)。一年内未再入院患者占35.5%(59/166),1次者占41.0%(68/166),2次及以上者占23.5%(39/166)。出院后6月以内再入院者占33.1%(55/166)。
2.2 短期复发相关因素分析
如表1所示,短期复发患者在吸烟量、FEV1%、肺功能分级、mMRC分级、CAT评分、上一年发作次数、血清白蛋白水平、住院期间绿脓杆菌感染及入院前用药方案方面与无复发患者见存在显著差异(P均<0.05)。而在病程长短、并发疾病数量以及是否接受家庭氧疗方面无显著差异(P均>0.05)。
2.3 一年内再入院的相关因素分析
结果显示,吸烟量800-2000年支(OR=4.847,P=0.008)、肺功能III-IV级(OR=10.755,P=0.003)、血清白蛋白<35g/L(OR=3.529,P=0.021)以及mMRC≥2级(OR=3.505,P=0.041)是导致AECOPD患者一年内再入院的独立危险因素,如表2示。但与短期复发不同,住院期间绿脓杆菌感染、稳定期用药种类以及是否在一月内复发对一年内再入院与否并无显著影响(P均>0.05)。
2.4导致一年内再入院相关因素的危险性分析
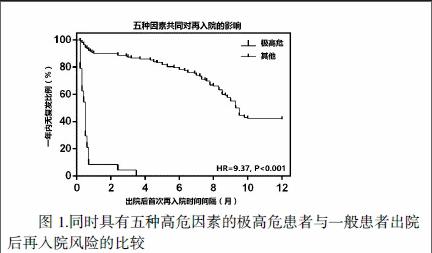
为进一步分析各相关因素对再入院的危险程度,本文通过COX风险比例模型进行了估计。如表3所示,吸烟量800-2000年支、肺功能III-IV级、血清白蛋白<35g/L、上一年发作≥2次以及mMRC≥2级的危险度分别为2.145(P=0.002)、15.629(P<0.001)、1.78(P=0.013)、10.947(P=0.005)、4.173(P=0.019)。同时具有上述五种危险因素的极高危患者一年内复发的概率显著高于其他患者(OR=9.37,P<0.001),如图1。
3. 討论
COPD的反复发作受多因素影响,是导致疾病进行性加重和死亡率升高的主要原因[5]。本文中AECOPD患者治疗稳定出院后短期复发的几率为21.1%,而一年内再入院患者的比例高达64.5%,其中约1/3为住院两次及以上。在所有再入院患者中约三成发生在6个月以内,这与Bahadori等人一项对310名COPD患者的研究结果相近[6],说明COPD是一种极易复发的慢性迁延性疾病,了解影响其反复发作的危险因素对临床治疗和改善预后具有重要价值。
首先本文分析了与短期复发可能相关的常见危险因素,主要包括疾病严重程度、既往病史和平时一般状况三类相关因素。在疾病严重程度方面,FEV1%、肺功能分级、mMRC分级与CAT评分较差的患者显然更易出现短期复发,这可能与COPD的进行性发展和组织损伤的不可逆性有关。此外,短期复发患者中住院期间痰绿脓杆菌培养的阳性率也显著高于无复发患者,而最近一项研究显示痰培养绿脓杆菌阳性的AECOPD患者具有更严重的临床症状[7]。在既往因素中,吸烟史和入院前一年的发作次数都与短期复发显著相关。虽然较早的研究对吸烟和AECOPD之间的联系存有争议[8],但近年研究认为吸烟可以通过增加气道和肺组织炎症[9]以及干扰正常免疫蛋白酶活性[10]诱导AECOPD的发生。此外,结果显示短期复发患者的平均病程长于无复发患者,但并无统计学差异。血清白蛋白水平、稳定期用药方案和家庭氧疗三个一般因素中短期复发与无复发患者间仅前两者具有差异。这提示,应充分重视COPD患者的营养支持并尽量减少稳定期激素药物的使用。
本研究通过对一年内再入院危险因素的进一步分析发现,除住院期间绿脓杆菌阳性与否、稳定期药物使用种类外其他危险因素与短期复发相同。前三位危险因素分别为肺功能分级、上一年发作次数和mMRC分级。同时存在五种危险因素的患者其复发时间和概率明显高于其他患者。此外,值得注意的是,一年内是否再住院与短期复发与否并无联系。这说明AECOPD患者即便短期内症状能维持稳定,但仍然有可能在某些诱因下随时发作,而反复的发作又是日后疾病发作频率增加的独立危险因素,从而恶性循环,应引起患者和医生的高度重视。
综上所述,COPD是一种反复发作、进行性加重的慢性迁延性疾病,半数以上患者症状稳定出院后一年内再次加重入院,且大多在半年以内。影响复发再入院的危险因素主要为吸烟量、肺功能分级、呼吸症状评分、血清白蛋白水平以及上一年的发作次数,应引起临床医生重视。
参考文献:
[1]Global Initiative for Chronic Obstructive Lung Disease strategy for the diagnosis, management and prevention of chronic obstructive pulmonary disease: an Asia-Pacific perspective. Respirology, 2005,10(1):9-17.
[2]曹振英, Cheng TW, Pin NT. 慢性阻塞性肺疾病急性加重患者频繁再入院与其危险因素. 中国临床保健杂志, 2005,(01):14-16.
[3]Bahadori K, FitzGerald JM. Risk factors of hospitalization and readmission of patients with COPD exacerbation--systematic review. Int J Chron Obstruct Pulmon Dis, 2007,2(3):241-51.
[4]Coventry PA, Gemmell I, Todd CJ. Psychosocial risk factors for hospital readmission in COPD patients on early discharge services: a cohort study. BMC Pulm Med, 2011,11:49.
[5]Miravitlles M, Vogelmeier C, Roche N, et al. A review of national guidelines for management of COPD in Europe. Eur Respir J, 2016.
[6]Bahadori K, FitzGerald JM, Levy RD, et al. Risk factors and outcomes associated with chronic obstructive pulmonary disease exacerbations requiring hospitalization. Can Respir J, 2009,16(4):e43-9.
[7]Boixeda R, Almagro P, Diez-Manglano J, et al. Bacterial flora in the sputum and comorbidity in patients with acute exacerbations of COPD. Int J Chron Obstruct Pulmon Dis, 2015,10:2581-91.
[8]Kessler R, Faller M, Fourgaut G, et al. Predictive factors of hospitalization for acute exacerbation in a series of 64 patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med, 1999,159(1):158-64.
[9]Dong R, Xie L, Zhao K, et al. Cigarette smoke-induced lung inflammation in COPD mediated via LTB4/BLT1/SOCS1 pathway. Int J Chron Obstruct Pulmon Dis, 2016,11:31-41.
[10]Kammerl IE, Dann A, Mossina A, et al. Impairment of Immunoproteasome Function by Cigarette Smoke and in COPD. Am J Respir Crit Care Med, 2016.
