下尿路疾病预后与尿动力学检查指标的关系研究
2017-04-07黄华松李扬健陈志刚王华康杨海情
黄华松,李扬健,郑 重,陈志刚,王华康,杨海情,马 涛,周 明
(西昌市人民医院外一科,西昌615000)
下尿路疾病预后与尿动力学检查指标的关系研究
黄华松,李扬健,郑 重,陈志刚,王华康,杨海情,马 涛,周 明
(西昌市人民医院外一科,西昌615000)
目的:探讨下尿路疾病预后与尿动力学检查指标的关系。方法:以2014年3月~2015年6月在我院接受治疗的下尿路疾病患者为观察对象。所有患者均在治疗前行尿流动力学等检查。6个月后观察患者排尿症状改善情况;比较不同尿动力学指标的患者IPSS-S和OABSS得分的差异。结果:经过治疗后,58例患者IPSS-S评分明显改善,65例患者OABSS评分明显改善;治疗前,不同临床参数的BPH患者IPSS-S得分无明显差别,而治疗后有所降低,且治疗前逼尿肌压力≥40H2O、残尿量<50mL、最大尿流率≥15mL/s的BPH患者IPSS-S改善明显;治疗前,不同临床参数的BPH患者OABSS得分无明显差别,而治疗后,虽都降低,而治疗前逼尿肌压力≥40H2O、残尿量<50mL、最大尿流率≥15mL/s的BPH患者OABSS得分改善明显;将年龄、治疗前逼尿肌压力、残尿量、最大尿流率和膀胱体积作为自变量,将临床症状改善与否作为因变量,结果显示治疗前逼尿肌压力、残尿量和最大尿流率是影响患者治疗后症状改善的因素,OR值分别为4.685、4.957和5.263。结论:下尿路疾病患者的预后与治疗前尿动力学指标密切相关,可作为预测患者预后的指标。
动力学;下尿路;IPSS-S;OABSS
下尿路疾病是临床泌尿系统的常见疾病,主要疾病为良性前列腺增生(benign prostatic hyperplasia,BPH)与膀胱过度活动症(overactive bladder,OAB)。随着生活节奏的加快、工作压力增大、生活水平的提高,BPH与OAB疾病的发生率不断升高,患者常会出现尿频、尿急、尿痛等刺激膀胱刺激征与排尿困等临床病症,对患者的生活质量造成严重影响[1]。尿动力学检查、国际前列腺症状评分表(IPSS-S)和膀胱过度活动症症状评分表(OABSS)在下尿路疾病的诊断、治疗、疗效评价方面发挥了良好作用[2]。本研究对我院收治的123例下尿路疾病患者,分析治疗前后尿动力学资料,总结尿动力学特点,根据尿动力学检查结果协助临床医生决定下尿路疾病的治疗方案,提高治疗效果,降低复发率。
1 资料与方法
1.1 研究对象 选取2014年3月~2015年6月在我院接受治疗的下尿路疾病患者为研究对象。纳入标准:(1)年龄≥18周岁;(2)经检查确诊为前列腺增生或膀胱过度活动症(OAB)等下尿路疾病[3];(3)无盆腔及尿道手术史。排除标准:(1)不符合纳入标准者;(2)合并其他系统严重疾病者;(3)不愿参与本项研究者。根据纳入排除标准共纳入研究对象85例,其中男48例,女37例,年龄35-72岁,平均52.46±5.88岁。本项研究经医院伦理委员会评审通过,且所有患者均知情同意。
1.2 检测方法 所有患者保持平卧位,采用国产维信Nidoc970+型尿动力学仪器,测压管选取F8尿道测压管,选择1:5000呋喃西林溶液作为灌注液,并以2mL/ min速度灌注,再以1mm/s速度牵引,严格按照说明书进行操作,检测逼尿肌压力(detrusor pressure,Pdet)、残尿量(postvoiding residual urine volume,PVR)、最大尿流率(Maximum flow rate,Qmax)。
1.3 评价指标 比较治疗前不同临床参数患者治疗后IPSS-S和OABSS得分的差异;分析影响患者排尿症状改变的因素。采用前列腺症状评分表(IPSS-S)和膀胱过度活动症症状评分表(OABSS)进行症状改善的依据,两个量表均得分越高症状越重。判断患者治疗后症状改善的标准:OAB症状评分(IPSS-S和OABSS评分)与治疗前评分的比值≤50%,即治疗后OAB症状的改善超过治疗前一半。
1.4 统计学处理 所有数据经双人录入后,采用SPSS 11.5统计软件进行统计学分析。计数资料采用例或百分率表示,计量资料采用均数±标准差表示。治疗前不同临床参数患者治疗后IPSS-S和OABSS得分的比较采用t检验进行分析,采用Logistic回归分析法分析影响患者排尿症状改变的因素。P<0.05记为差异有统计学意义。
2 结果
2.1 患者预后状况分析 由图1可知,经过治疗后,58例患者IPSS-S评分明显改善,65例患者OABSS评分明显改善。

图1 A:患者治疗后IPSS-S评分改善情况;B:患者治疗后OABSS评分改善情况。
2.2 治疗前不同临床参数BPH患者手治疗前后IPSS-S得分的比较 由表2可知,治疗前,不同临床参数的BPH患者IPSS-S得分无明显差别,而治疗后有所降低,且治疗前逼尿肌压力≥40H2O、残尿量<50mL、最大尿流率≥15mL/s的BPH患者IPSS-S改善明显(P<0.05)。

表2 治疗前不同临床参数BPH患者手治疗前后IPSS-S得分的比较
2.3 治疗前不同临床参数BPH患者手治疗前后OABSS得分的比较 由表3可知,治疗前,不同临床参数的BPH患者OABSS得分无明显差别,而治疗后,虽都降低,而治疗前逼尿肌压力≥40H2O、残尿量<50mL、最大尿流率≥15mL/s的BPH患者OABSS得分改善明显(P<0.05)。
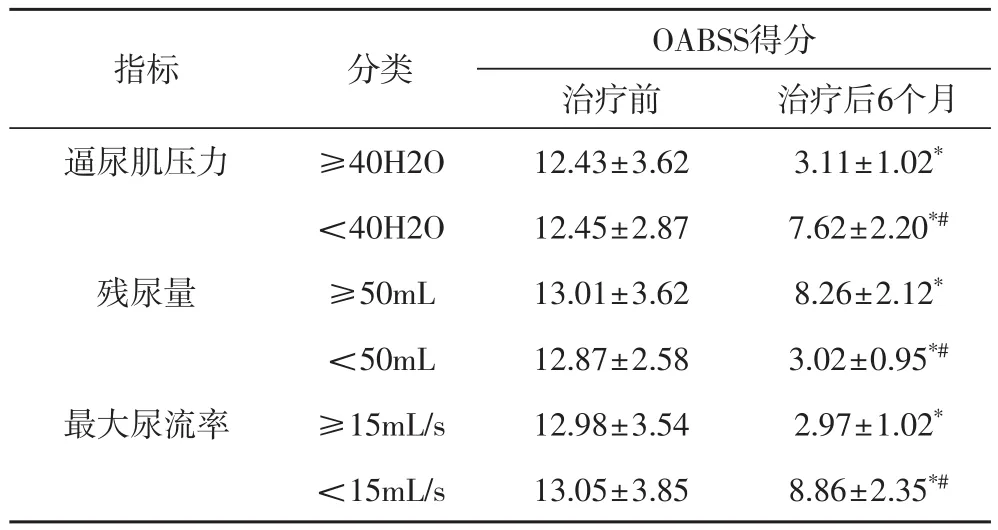
表3 治疗前不同临床参数BPH患者手治疗前后OABSS得分的比较
2.4 影响BPH患者治疗后症状改变的Logist回归分析 将年龄、治疗前逼尿肌压力、残尿量、最大尿流率和膀胱体积作为自变量,将临床症状改善与否作为因变量,结果显示治疗前逼尿肌压力、残尿量和最大尿流率是影响患者治疗后症状改善的因素,OR值分别为4.685、4.957和5.263。

表4 影响BPH患者治疗后症状改善因素的Logist回归分析
3 讨论
膀胱过度活动症(OAB)是一组膀胱与尿道肌肉不明原因的过度活动为主要特征的病变,以尿急、尿频、尿失禁为主要临床病症[4];良性前列腺增生(BPH)是常见的男性疾病,因增生的前列腺与膀胱颈纤维环张力增高所致膀胱出口梗阻,排尿困难[5]。两种疾病作为泌尿科的常见的下尿路疾病,若不及时治疗,则会发生严重并发症,对患者的生活质量与生命安全造成严重影响[6]。手术是治疗下尿路疾病的主要措施,虽然能够解除下尿路梗阻,但仍存在尿频、尿急、排尿无力、尿潴留等排尿刺激病症[7]。临床常采用经腹部彩超测量前列腺体积(PV)、残余尿(PVR)、前列腺突入膀胱程度(IPP)等指标判断膀胱功能与膀胱出口梗阻状况,但在实际检测操作中存在技术高、费用高等局限性,无法推广使用[8-9]。因此,本研究选择尿动力学检查,以提高其检测精确度,为临床治疗提供可靠的数据。
尿动力学检查注意根据流体力学与电生理学等基本原理,测量膀胱、尿道、直肠等部位压力、尿流率与生物电活动,并以数字、图形的方式评估患者膀胱、尿道功能,准确、客观的了解患者下尿路疾病的病理生理变化[10-11]。患者自诉尿意次数增加只是一种感觉,当膀胱收缩所致逼尿肌压升高时,尿动力学检查能够客观、清晰的显示出逼尿肌压力、残尿量、最大尿流率等参数,为临床治疗提供依据[12]。本研究中,经过治疗后,58例患者IPSS-S评分明显改善,65例患者OABSS评分明显改善,这说明治疗后下尿路疾病患者的逼尿肌压力、尿道压力、尿流率均得到了改善。尿道压力的测量有助于掌握患者排尿期尿道功能状态,排尿过程中,正常状态下,膀胱内部压力、后尿道压力相同,但尿道出现梗阻时,后尿道压力会下降[13];国际前列腺症状评分表(IPSS-S)的制定旨在量化前列腺增生严重程度的指标,评估下尿路梗阻的严重程度,反应逼尿肌的功能[14]。本研究中治疗前,不同临床参数的BPH患者IPSS-S得分无明显差别,而治疗后有所降低,且治疗前逼尿肌压力≥40H2O、残尿量<50mL、最大尿流率≥15mL/s的BPH患者IPSS-S改善明显,这说明治疗前BPH患者尿道梗阻严重,尿道压力较高,治疗后解除了梗阻,降低了尿道压迫。尿动力学检查能够有效检测出患者膀胱出口是否存在梗阻,并准确反应出尿路梗阻对患者膀胱逼尿肌功能的损害程度[15],本研究发现,治疗后不同临床参数的BPH患者OABSS得分虽都降低,而治疗前逼尿肌压力≥40H2O、残尿量<50mL、最大尿流率≥15mL/s的BPH患者OABSS得分改善明显,这表明尿动力学检查具有直观、准确、量化、可比性高的特征,能够充分了解患者膀胱的功能状况,在下尿路疾病的诊断与预后方面具有重要的参考价值。本研究将年龄、治疗前逼尿肌压力、残尿量、最大尿流率和膀胱体积作为自变量,将临床症状改善与否作为因变量,结果显示治疗前逼尿肌压力、残尿量和最大尿流率是影响患者治疗后症状改善的因素,这提示下尿路疾病与逼尿肌不稳定、膀胱感觉过敏、尿道与盆底功能异常因素相关,尿道各处的压力参数,有利于掌握梗阻与膀胱功能的变化,对临床治疗提供了可靠的数据。由于尿动力学检查为有创性操作,因此在实际操作过程中应在无菌环境下操作,提高操作水平,避免诱发泌尿系感染,加重临床病症。
综上所述,下尿路疾病患者的预后与治疗前尿动力学指标密切相关,可作为预测患者预后的指标。
[1] Izumi K, Li L, Chang C. Androgen receptor and immune inflammation in benign prostatic hyperplasia and prostate cancer[J]. Clinical Investigation, 2014, 04(10): 935-950.
[2] 沈冬元, 赵建新, 蒋兆杰. MSCTU及MRU对梗阻性尿路疾病的诊断价值[J]. 现代仪器与医疗, 2015, 21(5): 78-79.
[3] 伊光慧, 王宁兰. 前列腺增生患者尿流动力学检查分析[J]. 山西医药杂志, 2015, 12(10): 1170-1171.
[4] Opal L, Clark P E, Miller N L, et al. Surgical intervention for symptomatic benign prostatic hyperplasia is correlated with expression of the AP-1 transcription factor network[J]. Prostate, 2014, 74(06): 669–679.
[5] Yuan-An G, Yan H, Rui Z, et al. Benign prostatic hyperplasia: prostatic arterial embolization versus transurethral resection of the prostate--a prospective, randomized, and controlled clinical trial[J]. Radiology, 2014, 270(03): 920-928.
[6] 陈卫国, 蒋昱枫, 侯建全, 等. 尿流动力学检查评估老年男性急性尿潴留的临床意义[J]. 上海交通大学学报: 医学版, 2014, 12(06): 34-38.
[7] 文建国, 高新梅, 黄书满, 等. 非侵入性尿动力学检查在小儿膀胱功能评估中的应用研究[J]. 中华小儿外科杂志, 2014, 35(12): 936-939.
[8] 仲津漫, 任静, 宦怡. 单域抗体在前列腺癌分子影像学中的研究进展[J]. 磁共振成像, 2015, 6(9): 716-720.
[9] 黄书满, 文建国. 尿动力学检查在小儿排尿功能障碍诊断中的应用研究进展[J]. 中华实用儿科临床杂志, 2014, 29(05): 380-384.
[10] 张昊, 徐卫丽, 张凯, 等. 影像尿动力学检查在U形缝合原位回肠新膀胱术后的应用价值[J]. 中华泌尿外科杂志, 2015, 36(03): 230-232.
[11] 刘伟华, 金晓东, 苏耀武, 等. 尿动力学检测在ⅢB型前列腺炎治疗选择中的意义[J]. 中华男科学杂志, 2015, 21(01): 35-37.
[12] 王丽娜, 朱鑫卿, 郑伟, 等. 女性膀胱出口梗阻的诊治及尿动力学检查的应用[J]. 大连医科大学学报, 2015, 09(02): 177-181.
[13] 杨欣, 谈诚, 安方, 等. 尿动力学检查与阴道前壁重度脱垂患者手术前后膀胱过度活动症症状关系的前瞻性研究[J]. 中华妇产科杂志, 2014, 49(11): 829-833.
[14] 贾利民, 张晨光, 王艳凤. 尿动力学检测在前列腺增生患者中的意义[J]. 中国性科学, 2014, 12(04): 62-64.
[15] 唐青, 吴奇, 付强, 等. 尿动力学检查在女性膀胱过度活动症中的临床应用[J]. 江西医药, 2014, 19(02): 138-140.
Study on the relationship between lower urinary tract disease prognosis and urodynamic index
Huang Hua-song, Li Yang-jian, Zheng Zhong, Chen Zhi-gang, Wang Hua-kang, Yang Hai-qing, Ma Tao, Zhou Ming
(Xichang People’s Hospital, 615000, China)
Objective To explore the relationship between lower urinary tract disease prognosis and urodynamic index. The lower urinary tract disease method in Methods 2014~2015 year in June in our hospital for treatment as the observation object. All patients were underwent urodynamic examination. After 6 months to observe the voiding symptoms to improve the situation; to compare the differences among different urodynamic indexes in patients with IPSS-S and OABSS. Results After treatment, 58 cases of patients with IPSS-S score improved significantly, 65 cases of patients with OABSS score improved significantly; Before treatment, the different clinical parameters of patients with BPH IPSS-S score had no significant difference, and after treatment decreased, and the treatment of detrusor pressure was greater than or equal to 40H2O, residual urine volume<50mL, maximum urinary flow rate was more than or equal to 15mL/s BPH patients IPSS-S improved; Age, treatment of detrusor pressure, residual urine volume, maximal urinary flow rate and volume of bladder as independent variables, clinical symptom improvement and not as dependent variable. The results showed that the treatment of detrusor pressure, residual urine volume and maximum urinary flow rate was the effect after treatment in patients with symptomatic improvement factors. The or value were 4.685, 495.7 and 5.263. Conclusion The prognosis and treatment of patients with urinary tract diseases before urodynamic parameters are closely related, can be used as indicators to predict patient prognosis.
dynamics; lower urinary tract; IPSS-S; OABSS
R697.32
A
1673-016X(2017)01-0130-03
2016-12-10
黄华松,E-mail:649499869@qq.com
