胃癌患者术前NLR PLR RDW值与病理参数的关系
2017-02-21贾静陈颖林露王淋陈德东叶星明陈燕
贾静陈颖林露王淋陈德东叶星明陈燕
·临床研究与应用·
胃癌患者术前NLR PLR RDW值与病理参数的关系
贾静①陈颖①林露①王淋①陈德东②叶星明①陈燕②
目的:研究外周血中性粒细胞与淋巴细胞比值(neutrophil-to-lymphocyte ratio,NLR)、血小板与淋巴细胞比值(platelet-tolymphocyte ratio,PLR)、红细胞分布宽度(red blood cell distribution width,RDW)与胃癌患者术后临床病理参数之间的关系。方法:回顾性分析福建省肿瘤医院2012年2月至2014年12月初诊入院手术的434例胃癌患者术前全血细胞计数及术后病理资料,同时选取年龄及性别匹配的342例慢性萎缩性胃炎患者及309例健康对照者进行对比分析。结果:胃癌组NLR、PLR和RDW的中位数值显著高于胃炎及正常对照组(P<0.000 1)。Kruskal-Wallis相关分析显示患者NLR、PLR及RDW值随着病理分期的进展逐步升高(NLR、PLR:P<0.000 1;RDW:P<0.05),但与肿瘤分化程度和肿瘤生长部位无显著相关。多因素回归分析结果表明NLR和PLR是肿瘤病理分期和T分期的独立相关因素(P<0.000 1)。ROC曲线分析结果显示NLR和PLR对术前预判胃癌T分期有一定诊断疗效。结论:胃癌患者术前NLR及PLR值与胃癌TNM分期密切相关,可作为术前分期预判的非特异性标志物。
胃癌 TNM分期 中性粒细胞与淋巴细胞比值 血小板与淋巴细胞比值 红细胞分布宽度
胃癌(gastric cancer,GC)是中国常见的消化道恶性肿瘤之一。近年来,恶性肿瘤与炎症的关系成为肿瘤领域的研究热点。作为反映机体系统性炎症状态的新型标志物,中性粒细胞与淋巴细胞比值(neutrophil-to-lymphocyte ratio,NLR)、血小板与淋巴细胞比值(platelet-to-lymphocyte ratio,PLR)和红细胞分布宽度(red blood cell distribution width,RDW)等外周血检查指标在肿瘤临床诊治中的应用价值得到了进一步的研究。多项研究显示,肿瘤患者治疗前NLR和/或PLR水平可作为独立预后因子,在多种实体肿瘤的临床预后判别中具有重要应用价值[1-5]。针对RDW的少量研究报道亦显示出其在肿瘤早诊、预后等方面的潜在价值[6-8]。在胃癌研究方面,Dutta等[9]研究显示,术前高NLR水平与早期胃癌患者的预后较差有关。Lee等[10]研究显示,NLR和PLR可作为晚期胃癌患者化疗后的独立预后因素。然而,对于如何解释这个现象以及这些指标和胃癌的临床病理分期、淋巴结转移、远处转移、分化程度及发生部位等的关系尚不明确。本研究综合分析1组胃癌患者的术前NLR、PLR及RDW值与临床病理分期、淋巴结和远处转移状态、肿瘤分化程度及发生部位等的关系,旨在进一步阐明炎性标志物与肿瘤进展的关系以及在胃癌诊治应用中的潜在价值。
1 材料与方法
1.1 临床资料
选取福建省肿瘤医院2012年2月至2014年12月初诊入院手术的胃腺癌患者497例,其中符合纳入标准的434例。纳入标准:1)术前胃恶性肿瘤诊断明确;2)术后组织病理学证实为胃腺癌;3)无血液、肾脏疾病及近期感染等影响血液检查结果的疾病;4)未接受放化疗、无输血史者。病例剔除标准:病理学诊断资料不全者。回顾性分析患者术前全血细胞计数、癌胚抗原(CEA)水平以及术后病理分期资料(AJCC/UICC第7版胃癌TNM分期系统)。
1.2 方法
患者全血细胞计数值和CEA检测值取自入院第1次检测记录(未接受任何抗肿瘤治疗前)。同时选取于院内体检、性别及年龄匹配的342例萎缩性胃炎患者(胃镜下显示黏膜光滑,无充血、水肿,糜烂等炎症表现,活检病理诊断排除炎症活动期)及309例健康对照者进行对比分析。为便于分析,本研究根据肿瘤生长部位将位于胃食管交接处、贲门部和胃底的肿瘤定义为上部、胃体部肿瘤为中部、幽门部肿瘤为下部。本研究经医院伦理委员会批准,所有患者均签署知情同意书。
1.3 统计学分析
所有数据以中位数和四分位数间距(IQR 25%~75%)表示。采用GraphPad Prism 5和SPSS 17版软件进行统计学分析。两组样本均数间的比较采用Mann Whitney test;多组样本均数间的比较采用Kruskal-Wallis检验结合Dunn's multiple comparison test进行。相关性研究采用Kruskal-Wallis和多元回归模型分析。以P<0.05为差异具有统计学意义。NLR=中性粒细胞计数/淋巴细胞计数;PLR=血小板计数/淋巴细胞计数。
2 结果
2.1 研究对象的临床病理资料
胃癌患者的中位数年龄为60(51~66)岁。Ⅰ~Ⅳ期的胃癌患者分别占患者总数的24.4%、19.6%、50.5%和5.5%。根据TNM分期分类,57.1%患者肿瘤浸润深度达T4级,66.4%患者有淋巴结转移(N>0),5.5%患者有远处转移(M=1)。肿瘤发生部位较为均衡,以胃体部略多。中、低分化癌是主要细胞类型(表1)。
进一步分析显示除白细胞计数,NLR、PLR、RDW等,其他血细胞计数指标在胃癌、胃炎和正常对照组之间均存在显著性差异;对三组人群间的各项指标进行两两比较,结果显示:胃癌组的中性粒细胞明显高于正常对照组,但与胃炎组无显著性差别,且胃癌组淋巴细胞计数及血红蛋白显著低于胃炎及正常对照组,而其它指标则显著高于胃炎及正常对照组;胃炎组与正常对照组间的各指标均无显著性差异(表2)。

表1 胃癌组、胃炎组及正常对照组的基本信息Table 1Demographic information of GC patients,gastritis patients,and controls
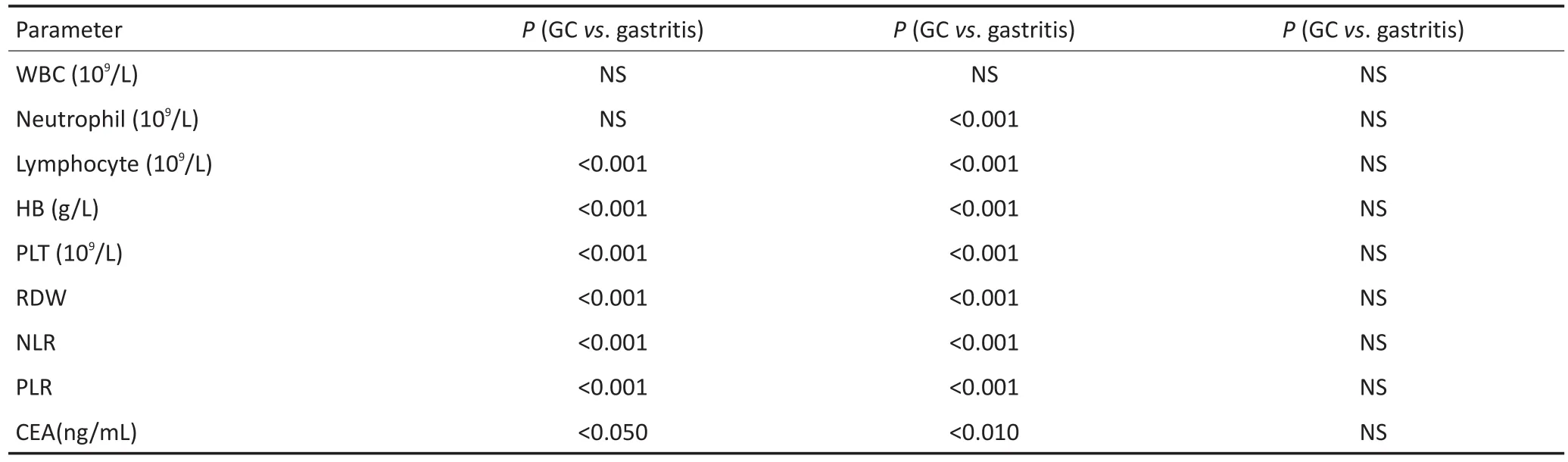
表2 胃癌、胃炎及正常对照组之间数据的两两比较Table 2Multiple comparisons of GC patients,gastritis patients,and controls
2.2 胃癌患者的NLR、PLR、RDW与肿瘤发生部位及分化程度的关系
分析显示,NLR、PLR和RDW值在胃癌不同发生部位或不同分化程度上的差异均无统计学意义(图1)。
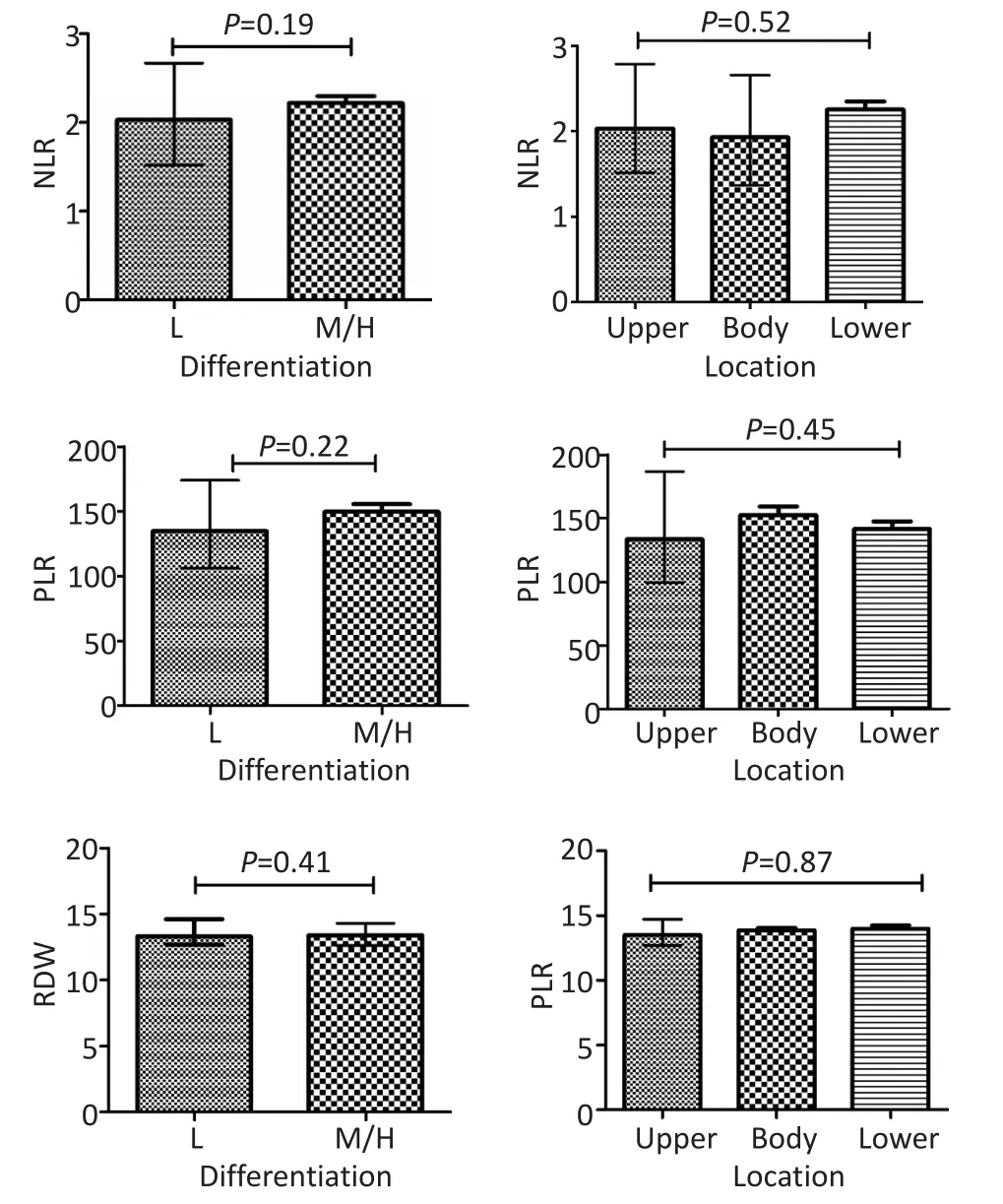
图1 胃癌患者不同部位和不同分化程度的NLR、PLR、RDW值比较Figure 1Comparative distribution of NLR,PLR,and RDW in GC patients with varying tumor locations and differentiation degrees
2.3 胃癌患者的NLR、PLR、RDW与肿瘤分期的关系
患者NLR、PLR(P<0.000 1)及RDW值(P=0.034)与肿瘤TNM分期进展密切相关,呈同步升高趋势。同时,中性粒细胞计数、血小板计数、CEA水平同步升高,淋巴细胞计数水平逐渐降低(表3)。
根据TNM分期分析显示NLR和PLR值的升高与肿瘤浸润深度(T)的进展、区域淋巴结转移检出枚数(N)的增加以及发生远处转移(M)之间均存在显著相关。而RDW值在其间的变化均无统计学意义(表4)。
多元回归分析进一步显示,NLR和PLR与临床病理分期及肿瘤浸润深度(T)均存在显著相关(P<0.000 1),可视为独立的相关因素。同样,RDW值与各肿瘤分期之间无显著相关。
综上所述,NLR和PLR值的升高与肿瘤浸润深度(T)之间存在显著相关性,本研究进一步对胃癌患者的T1/T2期和T3/T4期进行了ROC曲线统计分析,兼顾敏感性和特异性,取NLR=1.84和PLR=127.0作为分界值,其敏感度分别为65.1%和60.6%,特异度分别为60.0%和64.8%,AUC值分别为0.64和0.66。对T4期的预测效力达到了0.62和0.63。
3 讨论
胃癌的发生发展与炎症反应有着密切关系,其病理起源与炎症驱使的恶性转化过程有关[11]。慢性萎缩性胃炎伴有肠上皮化生及不典型增生者被认为是胃癌的癌前病变,与胃癌的发生关系密切。
本研究回顾性分析1组胃癌患者的术前NLR、PLR及RDW值与临床病理分期、淋巴结和远处转移状态、肿瘤分化程度及发生部位等的关系。同时选取1组萎缩性胃炎患者及1组健康对照者进行对比分析。研究结果显示:1)胃癌患者术前NLR值、PLR值和RDW值均显著高于胃炎组及正常对照组,而胃炎组与正常对照组之间无显著性差异,提示这3个指标用于初步区分良、恶性肿瘤患者有一定的临床价值;2)胃癌患者组3个炎性指标的变化与肿瘤TNM分期进展密切相关,但与肿瘤的生长部位及分化程度无关;3)NLR和PLR值是肿瘤TNM分期及T分期的独立预测因素;4)NLR和PLR值对术前预判胃癌T分期有一定诊断疗效。
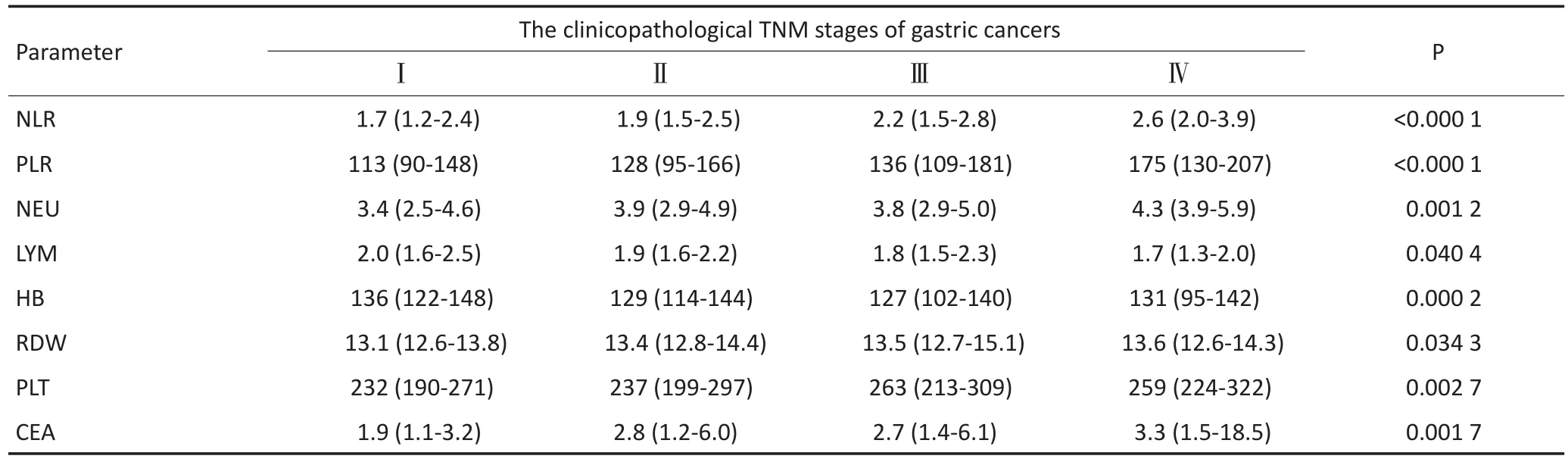
表3 胃癌患者不同病理分期与各实验室检测指标的关系Table 3Association between laboratory data and tumor stages in GC patients
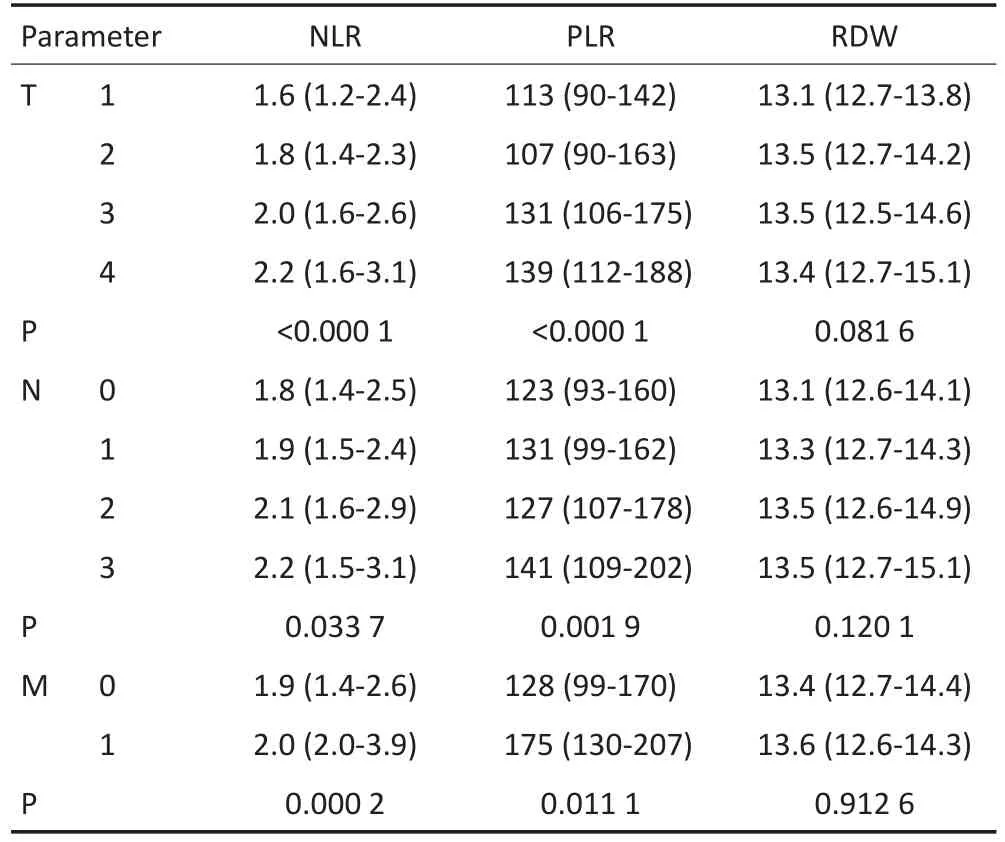
表4 不同TNM分期与炎性指标NLR、PLR、RDW的关系Table 4Association between NLR,PLR,and RDW and the TNM stages in GC patients
Farah等[12]的研究发现HP感染的B型胃炎患者其NLR值显著高于未感染HP者,且NLR值与胃炎的严重程度呈正相关。本研究中,未发现胃炎组与正常对照组之间的NLR值存在显著性差异,原因之一可能是由于所比较的两组对象中未区分HP感染状态所致。目前,国内外尚鲜见PLR和RDW与胃炎关系的相关报道。本研究中NLR和PLR在胃癌组均显著高于非癌对照组的现象,表明在非可控性炎症恶性转化过程中,炎性细胞扮演了重要的角色。肿瘤患者体内出现了中性粒细胞为主导的亲肿瘤炎症应答强于以淋巴细胞为主的抗肿瘤免疫效应,以及以血小板介导的促肿瘤生长的炎症反应现象。NLR、PLR与肿瘤TNM分期及T分期的密切关系说明了中性粒细胞以及血小板在胃癌病情发展中的重要作用。本研究观察到,中性粒细胞及血小板数量随着肿瘤分期进展不断升高。大量的研究表明慢性炎症引发的持续性中性粒细胞活化可造成组织损伤、DNA不稳定并促进肿瘤的发生,显示中性粒细胞不仅参与了肿瘤的发生过程[13],还与肿瘤的转移密切相关[14-16]。血小板与肿瘤的发生发展同样密不可分。新生肿瘤可通过分泌白介素-6和组织因子等活性物质促进血小板的生成和活化[17-19],而活化的血小板则可分泌如血管内皮生长因子、血小板衍生生长因子和转化生长因子β等有利于肿瘤生长的因子进一步促进肿瘤新生血管的形成和肿瘤的发展[20]。本研究结果可在一定程度上解释既往研究报道中关于高NLR值和高PLR值与患者较差预后或生存率之间的关系[4]。
RDW作为反映红细胞体积异质性的参数,其升高与多种疾病状态相关;与肿瘤伴随的慢性炎症、营养不良等情况显著影响红细胞生成素的合成或其活性从而影响RDW值[21]。有研究发现RDW值可用于结肠癌的筛查[22]。在肺癌和肾细胞癌的研究中,Koma等[6]和Wang等[7]分别报道了RDW值与肿瘤分期之间的密切相关性,这些研究结果与本研究在胃癌中的发现是一致的。但本研究同时发现,与NLR和PLR值相比,胃癌患者的RDW值并不是胃癌分期的独立风险预测因子,该结论还有待于更大样本量的深入研究。
此外,本研究对肿瘤发生部位及分化程度的差异分析显示,NLR、PLR和RDW值在胃癌不同发生部位或不同分化程度上的差异无统计学意义。蔡军等[23]报道了胃癌患者NLR与病理分期密切相关,但与分化程度无关,这一结果与本研究在胃癌中的发现一致。李书梅等[24]的研究中对胃癌发病部位进行分层分析的结果也未显示PLR与不同部位的胃癌患者的预后有关。
本研究结果显示患者术前NLR、PLR值是胃癌的TNM分期和T分期的独立预测因子。由于临床上T分期是影响手术切除率和手术方式的主要因素,目前主要通过超声内镜及多层螺旋CT技术进行术前T分期的预判,受仪器灵敏度及医生诊断技术水平的影响较大。而NLR和PLR与T分期显著相关,其区分T1/T2与T3/T4胃癌患者的AUC值分别为0.64、0.66,对T4期的预测效力亦达到了0.62和0.63。因此,NLR和PLR有望成为一种简单、经济的指标,用于胃癌术前T分期的预测,辅助指导临床选择适当的手术方式。由于本研究为回顾性分析且仅涉及胃腺癌病例,其对胃癌分期的预测价值还需通过进一步的大样本量、前瞻性研究加以证实。
[1]Sarraf KM,Belcher E,Raevsky E,el al.Neutrophil/lymphocyte ratio and its association with survival after complete resection in nonsmall cell lung cancer[J].J Thoac Cardiovas Surg,2009,137(2):425-428.
[2]Li MX,Liu XM,Zhang XF,et al.Prognostic role of neutrophil-to-lymphocyte ratio in colorectal cancer:a systematic review and metaanalysis[J].Int J Cancer,2014,134(10):2403-2413.
[3]Pichler M,Hutterer GC,Stoeckigt C,et al.Validation of the pretreatment neutrophil-lymphocyte ratio as a prognostic factor in a large European cohort of renal cell carcinoma patients[J].Br J Cancer,2013,108(4):901-907.
[4]Deng QW,He BS,Liu X,et al.Prognostic value of pre-operative inflammatory response biomarkers in gastric cancer patients and the construction of a predictive model[J].J Transl Med,2015,13:66.
[5]Gunduz S,Mutlu H,Tural D,et al.Platelet to lymphocyte ratio as a new prognostic for patients with metastatic renal cell cancer[J]. Asia Pac J Clin Oncol,2015,11(4):288-292.
[6]Koma Y,Onishi A,Matsuoka H,et al.Increased red blood cell distribution width associates with cancer stage and prognosis in patients with lung cancer[J].PLoS One,2013,8(11):e80240.
[7]Wang FM,Xu GJ,Zhang Y,et al.Red cell distribution width is associated with presence,stage,and grade in patients with renal cell carcinoma[J].Dis Markers,2014,2014:860419.
[8]Ay S,Eryilmaz MA,Aksoy N,et al.Is early detection of colon cancer possible with red blood cell distribution width[J]?Asian Pac J Cancer Prev,2015,16(2):753-756.
[9]Dutta S,Crumley AB,Fullarton GM,et al.Comparison of the prognostic value of tumour and patient related factors in patients undergoing potentially curative resection of gastric cancer[J].Am J Surg,2012,204(3):294-299.
[10]Lee S,Oh SY,Kim SH,et al.Prognostic significance of neutrophil lymphocyte ratio and platelet lymphocyte ratio in advanced gastric cancer patients treated with FOLFOX chemotherapy[J].BMC Cancer,2013,13:350.
[11]Coussens LM,Werb Z.Inflammation and cancer[J].Nature,2002, 420(6917):860-867.
[12]Farah R,Khamisy-Farah R.Association of neutrophil to lymphocyte ratio with presence and severity of gastritis due to Helicobacter pylori infection[J].J Clin Lab Anal,2014,28(3):219-223.
[13]Mariani F,Sena P,Roncucci L.Inflammatory pathways in the early steps of colorectal cancer development[J].World J Gastroenterol, 2014,20(29):9716-9731.
[14]Jia J,Zheng XW,Chen Y,et al.Stage-dependent changes of preoperative neutrophil to lymphocyte ratio and platelet to lymphocyte ratio in colorectal cancer[J].Tumor Biol,2015,36(12):9319-9325.
[15]Fridlender ZG,Albelda SM,Granot Z.Promoting metastasis:neutrophils and T cells join forces[J].Cell Res,2015,25(7):765-766.
[16]Coffelt SB,Kersten K,Doornebal CW,et al.IL-17-producing γδ T cells and neutrophils conspire to promote breast cancer metastasis [J].Nature,2015 522(7556):345-348.
[17]van Rossum AP,Vlasveld LT,Vlasveld IN,et al.Granulocytosis and thrombocytosis in renal cell carcinoma:a pro-inflammatory cytokine response originating in the tumour[J].Neth J Med,2009,67 (5):191-194.
[18]Goubran HA,Stakiw J,Radosevic M,et al.Platelet-cancer interactions[J].Semin Thromb Hemost,2014,40(3):296-305.
[19]Kaser A,Brandacher G,Steurer W,et al.Interleukin-6 stimulates thrombopoiesis through thrombopoietin:role in inflammatory thrombocytosis[J].Blood,2001,98(9):2720-2725.
[20]Goubran HA,Burnouf T,Radosevic M,et al.The platelet-cancer loop [J].Eur J Intern Med,2013,24(5):393-400.
[21]Salvagno GL,Sanchis-Gomar F,Picanza A,et al.Red blood cell distribution width:A simple parameter with multiple clinical applications [J].Crit Rev Clin Lab Sci,2015,52(2):86-105.
[22]Spell DW,Jones DV Jr,Harper WF,et al.The value of a complete blood count in predicting cancer of the colon[J].Cancer Detect Prev,2004,28(1):37-42.
[23]Cai J,Yin J,Song JN,etal.Study on significance of neutrophil to lymphocyte ratio(NLR)in patients with gastric cancer[J].Journal of Clinical and Experimental Medicine,2014,13(12):996-998.[蔡军,尹杰,宋建宁,等.胃癌患者外周血中性粒细胞与淋巴细胞比值的临床意义研究[J].临床和实验医学杂志,2014,13(12):996-998.]
[24]Li SM,Xu XL,Liang D,et al.Prognostic value of blood neutrophil-tolymphocyte ratio(NLR)and platelet-to-lymphocyte ratio(PLR)in patients with gastric cancer[J].Chin J Oncol,2014,36(12):910-915. [李书梅,徐小莉,梁迪,等.外周血中性粒细胞与淋巴细胞比值以及血小板与淋巴细胞比值评估胃癌患者预后的价值[J].中华肿瘤杂志,2014,36(12):910-915.]
(2016-10-26收稿)
(2017-01-16修回)
(编辑:武斌校对:郑莉)

贾静专业方向为消化道肿瘤与炎症的相关研究。
E-mail:45488951@qq.com
Correlation between preoperative NLR,PLR,and RDW and clinical pathological parameters in gastric cancer patients
Jing JIA1,Ying CHEN1,Lu LIN1,Lin WANG1,Dedong CHEN2,Xingming YE1,Yan CHEN2
1Central Laboratory;2Department of Laboratory Medicine,Fujian Cancer Hospital&Fujian Medical University Cancer Hospital,Fuzhou 350014,China
Ying CHEN;E-mail:fjbccy@hotmail.com
Objective:To assess the association between preoperative neutrophil–lymphocyte ratio(NLR),platelet-lymphocyte ratio (PLR),and red cell distribution width(RDW)and the tumor pathological features in gastric cancer(GC)patients.Methods:We reviewed the records of 434 patients from 2012 to 2014 in Fujian Cancer Hospital.All patients were admitted to the hospital for the first time,and no patients received any cancer-specific pretreatment.For comparison,309 age-and gender-matched healthy individuals who underwent annual physical examination at the hospital and 342 patients with chronic atrophic gastritis were enrolled.Results:GC patients had higher NLR,PLR,and RDW than the controls(P<0.000 1).Elevated NLR,PLR,and RDW were associated with the development of tumor stages as indicated by the Kruskal-Wallis analysis.However,no similar association was observed between the tumor differentiation grade and location and those three markers.Multivariate regression analysis further revealed that both NLR and PLR were independent predicting factors for either the tumor TNM or T stage(P<0.000 1).ROC curve analysis showed that NLR and PLR had a certain diagnostic effect on the preoperative T staging of GC.Conclusion:The preoperative NLR and PLR levels are closely correlated with the tumor TNM stages in GC patients.Both these parameters have potential values as markers to assist either in early diagnosis or preoperative tumor stage evaluation in GC.
gastric cancer,TNM stage,neutrophil-to-lymphocyte ratio,platelet-to-lymphocyte ratio,red cell distribution width
10.3969/j.issn.1000-8179.2017.02.231
