慢性阻塞性肺疾病急性加重期嗜酸性粒细胞水平与预后关系的分析
2017-02-11陆召辉杨刚金炬袁义
陆召辉 杨刚 金炬 袁义
慢性阻塞性肺疾病急性加重期嗜酸性粒细胞水平与预后关系的分析
陆召辉 杨刚 金炬 袁义
目的 探讨慢性阻塞性肺疾病(慢阻肺)急性加重期血嗜酸性粒细胞水平与预后的关系。方法 回顾分析2013年3月至2015年3月在我科住院的慢阻肺急性加重期患者。入院时均进行相关资料登记,出院后对其随访1年。对病人的基本情况、血常规中嗜酸性粒细胞百分比、中性粒细胞/淋巴细胞比值、CRP水平、D-二聚体水平、住院时间(天)、再住院与否、是否死亡进行资料统计。根据嗜酸性粒细胞水平进行分组:组1(嗜酸性粒细胞组),嗜酸性粒细胞百分比>2%;组2(非嗜酸性粒细胞组),嗜酸性粒细胞百分比≤2%。出院后患者生存情况采用K-M生存分析评估。结果 共有1200位慢阻肺急性加重期患者最终入组。35%的患者嗜酸性粒细胞升高。嗜酸性粒细胞组(组1)D-二聚体水平、CRP水平、中性粒细胞/淋巴细胞比值(NLR)、住院时间均较非嗜酸性粒细胞组(组2)低,有统计学差异(P<0.05)。随访1年后两组患者再住院率分别为40.7%、63.7%,有统计学差异(P<0.05)。根据K-M生存分析发现两组随访1年病死率无明显差异(P>0.05)。结论 慢阻肺急性加重期患者非嗜酸性粒细胞组再住院率高、住院时间延长,D-二聚体、CRP、NLR值较高,随访1年两组病死率无明显差异。外周血嗜酸性粒细胞水平能够指导临床判断预后。
慢阻肺;加重期;C-反应蛋白;嗜酸性粒细胞
慢阻肺(chronic obstructive pulmonary disease)是一种严重危害人类健康的常见病、多发病,严重影响患者的生活质量,病死率较高。据“全球疾病负担研究(The Global Burden of Disease Study)”估计,2020年慢阻肺将居全球死亡原因的第3位[1]。急性加重或反复住院其死亡风险明显增加,且医疗费用大大增加。细菌、病毒、非典型病原菌感染、空气污染、过敏原吸入、吸烟等均可诱发慢阻肺急性加重,但约1/3的患者急性加重原因尚难以明确[2]。随着慢阻肺表型研究的深入,我们发现一部分慢阻肺急性加重期嗜酸性粒细胞升高,诱导痰嗜酸性粒细胞在慢阻肺中研究较多,但关于外周血嗜酸性粒细胞研究较少。最近国外有个案报道外周血嗜酸性粒细胞在慢阻肺加重期作为一种炎症标志物,可预测再住院率及死亡风险等,国内未见相关报导,故我们进行本研究。
资料与方法
一、临床资料
2013年3月至2015年3月我科住院慢阻肺(既往或本次依据肺功能明确诊断为慢阻肺)急性加重期患者共2126位,除外合并肺炎、肺癌、支气管扩张、间质性肺疾病、支气管哮喘、哮喘-慢阻肺重叠综合征(ACOS)、活动性肺结核、过敏性鼻炎的患者及失访者,最终共1200例符合条件的患者。
慢阻肺急性加重:短期内患者的呼吸道症状加重,超出了其日常的波动范围,需要更改药物治疗。
二、方法
将符合条件的患者根据嗜酸性粒细胞百分比分为2组:嗜酸性粒细胞百分比大于2%组(组1);嗜酸性粒细胞百分比小于等于2%组(组2)。对病人的基本情况、血常规中嗜酸性粒细胞百分比、中性粒细胞/淋巴细胞比值、D-二聚体水平、CRP水平、住院时间(天)、出院后一年内再住院与否(同一患者再住院多次,住院率计算仅算一次)、是否死亡进行资料统计。本研究经过我院医学伦理委员会通过并征得患者及家属同意。
三、统计学处理

结 果
经过筛选最终纳入的1200例患者,共420例嗜酸性粒细胞升高(组1,E%>2%组),780例非嗜酸性粒细胞升高(组2,E%≤2%组)。
嗜酸性粒细胞组及非嗜酸性粒细胞组,两组间在性别、年龄、吸烟指数、病程、肺功能、家庭氧疗、吸入短效β受体激动剂或吸入LABA/ICS比较差异均无统计学意义,(见表1)。
嗜酸性粒细胞组嗜酸性粒细胞百分比较非嗜酸性粒细胞组明显升高,嗜酸性粒细胞组NLR、D-二聚体水平、CRP水平均较非嗜酸性粒细胞组低,嗜酸性粒细胞组住院时间较非嗜酸性粒细胞组明显缩短,以上均有统计学差异,P均<0.05,(见表2)。

表1 嗜酸性粒细胞组及嗜酸性粒细胞非升高组纳入对象的基本信息
注:SABA:短效β2受体激动剂;LABA/ICS:长效β受体激动剂/吸入性糖皮质激素

表2 嗜酸性粒细胞组及非嗜酸性粒细胞组化验室检验结果比较
注:EOS,嗜酸性粒细胞;NLR,中性粒细胞/淋巴细胞比值;CRP,C-反应蛋白;与组1比较,P<0.05
在患者出院后的一年随访中,嗜酸性粒细胞组因慢阻肺急性加重而住院的比例明显低于非嗜酸性粒细胞组,有显著统计学差异(P<0.05),但随访1年中两组生存率无明显差异。(见表3、图1)。
表2中的数据,将再住院、NLR、CRP、住院时间作为参数,采用Cox回归模型分析,其危险因素(见表4)。

表3 随访一年后嗜酸性粒细胞组及非嗜酸性粒细胞组再住院比较
注:P<0.05
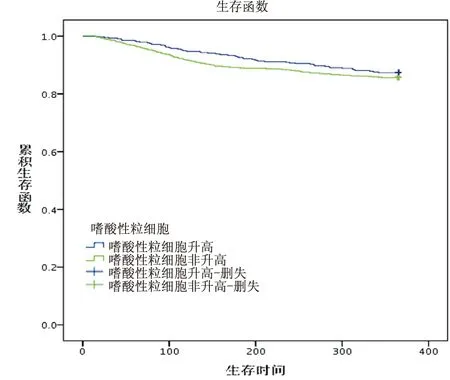
图1 Kaplan-Meier生存曲线
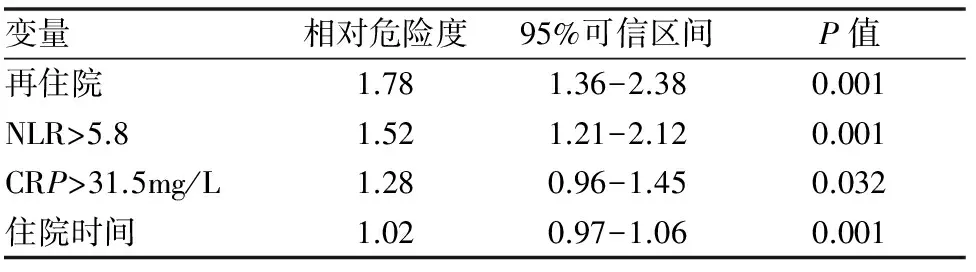
变量相对危险度95%可信区间P值再住院1.781.36-2.380.001NLR>5.81.521.21-2.120.001CRP>31.5mg/L1.280.96-1.450.032住院时间1.020.97-1.060.001
注:CI,可信区间;NLR,中性粒细胞/淋巴细胞比率
讨 论
慢阻肺是以持续的气道炎症反应为特征的疾病,表现为中性粒细胞、巨噬细胞、淋巴细胞浸润[3]。目前,嗜酸性粒细胞在慢阻肺中的作用并不明确。多项研究表明,部分稳定期慢阻肺患者诱导痰中嗜酸性粒细胞的比例及数量的平均水平并不低于哮喘者。嗜酸性粒细胞阳离子蛋白(ECP)是嗜酸性粒细胞分泌的一种物质,提示嗜酸性粒细胞的活化程度。在一些中重度慢阻肺患者的诱导痰中,ECP明显升高,甚至超过了哮喘患者的水平[4]。我们知道,慢阻肺急性加重的治疗常常使用糖皮质激素,但有时其疗效有限。然而,嗜酸性粒细胞升高的慢阻肺患者使用激素效果较好。这一现象提示,嗜酸性粒细胞在部分慢阻肺患者的发病过程中起重要作用。
既往发现在部分慢阻肺急性加重患者中,嗜酸性粒细胞在诱导痰、支气管活检中嗜酸性粒细胞升高,但在外周血中情况尚不清楚。本研究显示慢阻肺急性加重期35%患者嗜酸性粒细胞升高,与一些文献报道的10%-45%[5-7]相似。本研究发现嗜酸性粒细胞组住院时间较非嗜酸性粒细胞组明显缩短,通过出院后一年的随访,我们发现慢阻肺急性加重期患者嗜酸性粒细胞组再住院率明显低于非嗜酸性粒细胞组,病死率无明显区别,这与Duman等[8]报道的结果相同。Saltürk等[9]报道慢阻肺加重合并急性呼吸衰竭而入住ICU的患者,嗜酸性粒细胞组住ICU时间明显短于非嗜酸性粒细胞组,住院期间死亡率明显低于非嗜酸性粒细胞组。Bafadhel等[10]亦报道重度慢阻肺急性加重患者,嗜酸性粒细胞组住院时间明显短于非嗜酸性粒细胞组,12个月后两组病死率无明显区别。Mohammad等[11]报道嗜酸性粒细胞减少的重度慢阻肺加重期患者与嗜酸性粒细胞非减少患者相比较,住院时间明显延长,机械通气比例更高,住院期间病死率更高。Holland等[12]亦报道重症慢阻肺急性加重期患者,嗜酸性粒细胞减少组住院时间明显延长,病死率亦明显增高。但Mohammad、Holland均分为嗜酸性粒细胞减少组及对照组,这与我们的分组有部分不同。Garcia-Aymerich等研究显示慢阻肺患者出院后进行13个月的随访,再住院率为63%,病死率为29%,但其未根据嗜酸性粒细胞计数分组进行预后分析。这些研究结果的不同,可能与随访时间长短有关,随访时间越长,病死率及再住院率越高,可能差异将逐渐出现;另可能与入组患者病情严重程度、入组的时节(如冬季入组与春季入组可能差别较大)、医疗水平、治疗方案、经济水平、患者的顺从性、国内近年来严重空气污染、雾霾等有关。临床中我们亦发现慢阻肺急性加重期单纯嗜酸性粒细胞升高患者住院时间较短,对糖皮质激素治疗效果较好,提示嗜酸性粒细胞能够指导全身性糖皮质激素的使用。
CRP是一个众所周知的炎性标志物,在慢阻肺急性加重期,其能够协助分析急性加重是否存在细菌感染,并能够协助判断预后[13]。NLR在不同疾病中亦引起关注,但其在慢阻肺急性加重期评估炎症程度方面知之甚少。Gunay等报道NLR在慢阻肺急性加重期,其值较稳定期组及对照组明显升高,与CRP呈正相关。我们的研究亦发现非嗜酸性粒细胞组CRP、NLR水平明显高于嗜酸性粒细胞组,CRP值>31.5mg/L、NLR>5.8时,在出院后随访的1年中死亡率明显增加。
D-二聚体的生成或增高反应了凝血和纤溶系统的激活,可以作为体内血栓前状态和血栓形成的分子标志物之一。慢阻肺患者处于高凝状态,急性加重期患者中无论是否合并深静脉栓塞,D-二聚体均明显升高[14-15],如果合并肺栓塞则更高。程珊珊研究发现D-二聚体水平与慢阻肺严重程度分级呈正相关[16]。张明等研究发现D-二聚体可能作为慢阻肺的一个炎症标志物,与CRP呈正相关。Fruchter等研究发现D-二聚体升高组慢阻肺患者无论是近期死亡率还是远期死亡率均较对照组明显增加[17]。本研究中,我们发现非嗜酸性粒细胞组D-二聚体值明显高于嗜酸性粒细胞组,与CRP、NLR呈正相关。
慢阻肺急性加重期嗜酸性粒细胞升高最近几年更常见,考虑可能与近年来空气污染较重有关,如日益受关注的雾霾等。嗜酸性粒细胞升高主要考虑可能为外界过敏因素刺激、病毒感染等所致可能性大,而NLR、CRP明显升高可能主要为细菌感染所致,因慢阻肺患者肺组织结构部分改变,故易出现细菌定植,且容易发生反复细菌感染,故非嗜酸性粒细胞组住院时间更长,更易反复住院。
临床上能够根据嗜酸性粒细胞比例、CRP、NLR、D-二聚体等炎性指标协助判断急性加重表型(如嗜酸性粒细胞型、细菌型等),这些研究有助于指导慢阻肺急性加重的治疗,如抗生素使用与否、激素使用与否及使用的剂量、疗程等。值得一提的是,在慢阻肺急性加重期,无论是痰液中、BALF中、还是血液标本中得到的生物学标志物,由于缺乏特异性、重复性差等多种因素,并不是个个能够完全反映慢阻肺的生物标志物。
总之,本研究我们发现在慢阻肺加重期患者中,非嗜酸性粒细胞组与嗜酸性粒细胞组比较预后较差。非嗜酸性粒细胞组再住院率增加,住院时间延长,随访1年病死率与嗜酸性粒细胞组无明显区别。外周血嗜酸性粒细胞水平能够指导临床判断预后。由于相关研究极少,故其结论尚需大样本、多中心地更深入地研究。
[1] Lopez AD,Jamison DT,Murray CJL,et al.Global Burden of Disease and Risk Factors[M].New York:Oxford University Press,2006:45-239.
[2] 金哲,王广发.慢性阻塞性肺疾病全球倡议 (2014 更新版) 解读[J/CD].中国医学前沿杂志(电子版),2014,6(2):94-97.
[3] Holloway RA,Donnelly LE. Immunopathogenesis of chronic obstructive pulmonary disease[J]. Curr opin Pulm Med,2013,19(2):95-102.
[4] Brightling CE,McKenna S,Hargadon B,et al.Sputum eosinophilia and the short term response to inhaled mometasone in chronic obstructive pulmonary disease[J].Thorax,2005,60(3):193-198.
[5] Brightling CE. Biomarkers that predict and guide therapy for exacerbation of chronic obstructive pulmonary disease[J]. Ann Am Thorac Soc,2013,10:S214-S219.
[6] Bafadhel M,Davies L,Calverley PM,et al. Blood eosinophil guided prednisolone therapy for exacerbation of COPD:a further analysis[J].Eur Respir J,2014,44(3):789-791.
[7] Bafadhel M,Mckenna S,Terry S,et al.Blood eosinophil to direct corticosteroid treatment of exacerbations of chronic obstructive pulmonary disease:a randomized placebo-controlled trial[J].Am J Respir Crit Care Med,2012,186(1):48-55.
[8] Duman D,Aksoy E,Agca MC,et al.The utility of inflammatory markers to predict readmissions and mortality in COPD cases with or without eosinophilia[J].Int J chron Obstruc Pulmon Dis,2015,10:2469-2478.
[9] Saltürk C,Karakurt Z,Adiguzel N,et al.Does eosinophilic COPD exacerbation have a better patient outcome than non-eosinophilic in the intensive care unit?[J].Int J Chron Obstruct Pulmon Dis,2015,10(1):1837-1846.
[10] Bafadhel M,Greening NJ,Harvey-Dunstan TC,et al.Blood eosinophils and outcomes in severe hospitalised exacerbations of COPD[J].Chest,2016,150(2):320-328.
[11] RAHIMI-RAD MH, ASGARI B, HOSSEINZADEH N, et al.Eosinopenia as a Marker of Outcome in Acute Exacerbations of Chronic Obstructive Pulmonary Disease[J].Maedica (Buchar),2015,10(1):10-13.
[12] Holland M,Alkhalil M,Chandromouli S,et al.Eosinopenia as a marker of mortality and length of stay in patients admitted with exacerbations of chronic obstructive pulmonary disease[J].Respirology,2010,15(1):165-167.
[13] Thomsen M,Ingebrightsen TS,Marott JL,et al.Inflammatory biomarkers and exacerbation in chronic obstructive pulmonary disease[J].JAMA,2013,309(22):2353-2361.
[14] Akgun M,Meral M,Onbas O,et al.Comparison of clinical characteristics and outcomes of patients with COPD exacerbation with or without venous thromboembolism[J].Respiration,2006,73(4):428-433.
[15] Karwat K,Ko?ciuch J,Chazan R.Is microembolism present and is it important element of COPD exacerbation?[J].Pol Merkur Lekarski,2005,18(106):385-388.
[16] 程彬彬.D-二聚体、纤维蛋白原测定评价COPD严重程度的分级[J].临床肺科杂志,2014,19(10):1770-1772.
[17] Fruchter O,Yigla M,Kramer MR.D-dimer as a prognostic biomarker for mortality in chronic obstructive pulmonary disease exacerbation[J].Am J Med Sci,2015,349(1):29-35.
Analysis of the relationship between eosinophil levels and the prognosis of AECOPD
LUZhao-hui,YANGGang,JINJu,YUANYi
DepartmentofRespiratoryMedicine,theSecondPeopleHospitalofWuhu,Wuhu,Anhui241000,China
Objective To probe the relationship between blood eosinophil level and the prognosis of AECOPD. Methods A retrospective observational cohort study was carried out in our department from March 2013 to March 2015. All hospitalized AECOPD patients were enrolled in our department. The related information was registered at their initial hospitalization and followed-up for one year after discharge. Base data were collected from the hospital database. Subject's characteristics, hemogram parameters, C-reactive protein levels, neutrophil to lymphocyte ratio (NLR), D-dimer level on admission, duration of hospital stay, readmission,and mortality were recorded. They were divided into two groups according to peripheral blood eosinophil (PBE) level: the group 1 with eosinophil percentage >2% and the group 2 (non-eosinophil group, ≤2%). Their survival situation after hospital discharge was evaluated by Kaplan-Meier survival analysis. Results A total of 1200 patients hospitalized with AECOPD were included, and the PBE elevated proportion was 35%. The levels of D-dimer, C-reactive protein, and neutrophil to lymphocyte ratio (NLR) on admission, and the duration of hospital stay were significantly lower in the group1 than in the group 2 (AllP<0.05). The readmission rate was 40.7% and 63.7% respectively in the group 1 and the group 2 (P<0.05). According to Kaplan-Meier survival analysis, the mortality after discharge was not distinctly different in the two groups. Conclusion the AECOPD patients in the non-eosinophil group have higher readmission rate, longer duration of hospital stay, and high value of CRP, NLR and D-dimer, and the mortality shows no significant difference during the first year of follow-up between the two groups, which means PBE can guide the clinical prognosis.
chronic obstructive pulmonary disease; exacerbation; CRP; eosinophils
10.3969/j.issn.1009-6663.2017.03.005
241000 安徽 芜湖,芜湖市第二人民医院呼吸内科
2016-07-07]
