颈动脉间隙神经鞘瘤的诊治进展
2016-12-15郑晓珂王卓颖
郑晓珂,王卓颖
复旦大学附属肿瘤医院头颈外科,复旦大学上海医学院肿瘤学系,上海200032
颈动脉间隙神经鞘瘤的诊治进展
郑晓珂,王卓颖
复旦大学附属肿瘤医院头颈外科,复旦大学上海医学院肿瘤学系,上海200032
颈动脉间隙中迷走神经鞘瘤(schwannomas of vagus nerve,SVN)和交感神经鞘瘤(schwannomas of the cervical sympathetic nerve,SSN)最为常见。由于神经鞘瘤无特征性症状和体征,且迷走神经和交感神经解剖位置临近,故术前诊断较为困难。除此之外,目前神经鞘瘤的手术方式尚未达成统一。该文综述了颈动脉间隙神经鞘瘤的研究结果,主要对SVN和SSN的诊断和处理进行探讨。
神经鞘瘤;颈动脉间隙;迷走神经;交感神经
神经鞘瘤(schwannomas)起源于施万细胞(Schwann cell),除嗅、视神经外,任何有髓鞘的周围神经、植物神经或颅神经都可发生[1]。颈动脉间隙(carotid space)位于腮腺间隙的内侧,咽旁间隙的后方,咽后间隙外侧,是由颈动脉鞘包绕而成的颈深筋膜间隙。颈动脉间隙中迷走神经鞘瘤(schwannomas of vagus nerve,SVN)和交感神经鞘瘤(schwannomas of the cervical sympathetic nerve,SSN)最为常见,但两者发生的比例文献报道不一,其中Kang等[2]认为SVN最常见(约占29%),其次为SSN(约占23%),而Liu等[3]则认为最常见的是SSN(占33%),其次是SVN(占20%)。但是颈动脉间隙神经鞘瘤发生例数少,临床缺乏经验且无大宗文献报道,因此SVN和SSN发生比例尚无定论。除此之外,暂未见文献报道以解剖结构如舌骨为界来区分SVN和SSN的位置特点。由于迷走神经和交感神经解剖位置邻近,而SVN和SSN的术中风险、手术方式以及术后并发症等方面不同,故术前明确颈动脉间隙神经鞘瘤的神经来源对术中神经保护、术后并发症预防等具有重要的临床意义。
1 诊断和鉴别诊断
神经鞘瘤生长较为缓慢,有文献报道其生长速度为每年2.75~3 mm[4-5],术前多表现为颈部无特征性的实质性肿块,常通过影像学检查协助诊断。
1.1颈动脉间隙神经鞘瘤和其他肿瘤鉴别
多种疾病均可出现颈动脉间隙占位,如淋巴瘤、副神经节瘤、转移性癌、神经纤维瘤和神经鞘瘤等。Sinkkonen等[1]认为可通过病理学检查如细针穿刺活检(fine needle aspiration biopsy,FNAB)或切取活检可排除原发或转移性恶性肿瘤。一般对于神经鞘瘤在镜下见特征性Verocay小体或梭形细胞即可确诊,但由于受到样本量及检查者经验的影响,文献报道FNAB的诊断准确率仅为20%[3],而活检虽然准确率可高达86%,但并不适用于大多数患者[1]。Siqueira等[6]认为术前在手术部位做活检或其他创伤性的操作,术后出现神经损伤的可能性会增加2.7倍。
在影像学方面,文献报道CT是最为常用(63.5%)的检查方式,其次为MRI或MRA(59.8%)和超声(23.2%)[7]。神经鞘瘤在超声检查中多表现为边界清晰的圆形或椭圆形结构,内部可见均匀的混杂信号和囊性变,以实质性低回声最多见;而在CT中多表现为不均匀强化,在MRI的T1加权像表现为低信号或等信号,T2加权像呈不均匀的高信号。由于神经鞘瘤外周存在脂肪组织,而脂肪组织在MRI中成像更为清晰,因此Anil等[8]认为相较于CT,MRI对于神经鞘瘤诊断可能更具有优势。
Kang等[2]认为,随着神经鞘瘤肿块不断增大,肿瘤内部的囊性变越明显,这可能与肿瘤黏液样变性、出血、坏死或小囊肿形成相关;而神经纤维瘤则较少发生退行性囊变,相反,钙化和骨样变较为常见[9]。神经鞘瘤来源于神经的鞘膜,而副神经节瘤起源于化学感受器系统,相较于神经鞘瘤其血供丰富。颈动脉间隙内的副神经节瘤多为颈动脉瘤体或迷走神经体瘤。其中颈动脉体瘤常位于颈总动脉分叉处,可将颈内、外动脉向两侧撑开,间距多大于10 mm[10],MRI常有血管流空征象,超声成像常显示肿瘤包绕颈动脉。
颈动脉间隙与椎旁间隙位置紧邻,颈丛和臂丛神经鞘瘤是最常见的椎旁间隙外周神经鞘瘤。文献报道颈丛和臂丛神经鞘瘤多表现为部分肿瘤延伸至椎管内引起椎间孔扩大,椎管内肿物向椎间孔外生长[11]。此外,曾炜等[12]对40例颈丛和臂丛神经鞘瘤回顾分析后认为,颈丛和臂丛神经鞘瘤均紧靠颈椎横突外侧,内前端不超过横突前缘,且肿瘤与血管间有明显的肌肉和脂肪组织相隔。
除此之外,恶性神经鞘瘤(malignant peripheral nerve sheath tumor,MPNST)也需要在术前鉴别,Goertz等[13]认为Ⅰ型神经纤维瘤(neurofibromatosis type 1,NF1)和长期放射线暴露是MPNST发生的两个重要危险因素;同时,由于肿瘤对外周侵犯,术前神经损伤相关症状的发生率相较于良性神经鞘瘤明显增高。Pekmezci等[17]通过免疫组化分析指出MPNST高表达p75NTR,并且可通过Ki-67指标高于正常值20%以上来诊断MPNST,其灵敏度和特异度分别为87%和96%。
1.2迷走神经鞘瘤和交感神经鞘瘤的鉴别
迷走神经和颈交感干解剖位置邻近,其中迷走神经由颅后窝发出与颈内静脉及颈(内)动脉走行平行;颈交感神经位于颈动脉鞘的后内侧椎前筋膜深面,纵行生长于头长肌和颈长肌表面。但SVN和SSN的症状、术中风险以及术后恢复情况等方面不同,所以术前明确诊断颈动脉间隙神经鞘瘤的神经来源至关重要。
影像学检查是区分SVN和SSN的主要方法。由于迷走神经位于颈动脉和颈内静脉之间(图1[9]),相较于交感神经其更靠近颈内静脉,SVN多表现为肿瘤将颈内(外)动、静脉分别挤向其内、外两侧,动静脉分离呈90°以上甚至180°[18];但如果肿瘤位置较高时,尤其是在舌骨以上水平诊断较为困难,Saito等[19]在2007年对12例咽旁间隙神经鞘瘤的患者进行回顾性分析后认为,SVN也可仅表现为是颈内静脉和颈内(外)动脉后方的占位,而无动静脉分离现象。颈交感干位于颈动脉间隙后内方,由于相较于迷走神经其更靠近颈动脉,所以SSN不会出现动、静脉分离现象,而是将颈动、静脉移位于肿瘤的外侧半。除CT和MRI外,Yamazaki等[20]提出若神经鞘瘤直径较大时,超声对检测起源神经更具有优势,对明确诊断更具有帮助。
2 术后并发症
颈动脉间隙神经鞘瘤术后神经损伤是主要的并发症。对于SVN术后患者主要存在声音嘶哑、饮水呛咳、吞咽困难等症状。Cavallaro等[21]行Meta分析后发现,53例SVN患者中仅有14例描述了术后并发症,其中声音嘶哑最常见,占85.7%。Navaie等[7]总结了89例SSN患者的临床资料后发现,术后80%的患者出现不同程度的Horner征,有20%出现了第一口综合征(first-bite syndrome,FBS),即咀嚼第一口食物时腮腺区域爆发性、针刺样疼痛,严重者甚至传导至颞下颌关节出现抽搐。FBS常发生于咽旁间隙、腮腺深叶和交感神经术后的患者,推测疼痛与颈交感干损伤后副交感神经过度激活有关,从而引起腮腺区域肌上皮细胞过度收缩[22],然而据Abdeldaoui等[23]的回顾性研究显示,在17例的FBS患者中仅有12例同时伴有Horner征,提示FBS可能还有其他的发病机理。
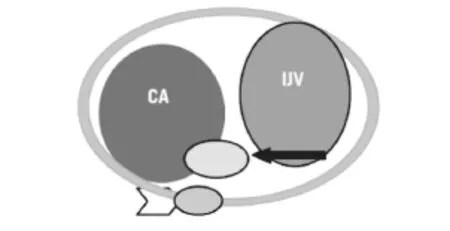
图1 左侧颈动脉间隙示意图Fig. 1 Cross sectional view of left carotid space Carotid artery (CA), internal jugular vein (IJV), cervical vagus nerve (black arrow) and cervical sympathetic chain (white arrow); This figure was quoted from Behuria S, et al, 2015[9]
3 手术方式和功能保护进展
手术切除是治疗神经鞘瘤的主要方式,对于身体状况不稳定或是老年的患者,密切观察或随访也是一种选择[24]。目前暂无神经鞘瘤的标准术式,因此SVN和SSN的手术方式多样,而不同的手术方式所造成的神经损伤情况也不同。Navaie等[7]收集的89例SSN患者中,仅有12.4%为囊内切除,87.6%患者为囊外切除,术后75例出现了不同程度的并发症。Liu等[3]认为,对于神经纤维未撑开的偏心性神经鞘瘤,囊内摘除是较适合的手术方式,其术后并发症可降至67%。Battoo等[25]对10例头颈部神经鞘瘤行神经分离包膜下切除术,仅有2例出现术后并发症,随访2年均无复发。王弘士等[26]在10例SVN术中通过迷走神经干的浅面与神经纵轴平行的小静脉区分出喉返束及非喉返束,循非喉返束切开肿瘤包膜行囊内摘除,术后仅有1例出现声音嘶哑。
近年来,术中神经探测仪已逐渐被用于甲状腺手术特别是二次手术,气管内通过插入导管用神经探头判断肌电信号,从而有效监测喉返神经的电生理变化。Barczyński等[27]对854例患者队列研究后发现,神经探测仪可以有效的保护喉返神经,显著降低术后暂时性神经损伤风险。因此,Gibber等[28]在2012年报道了1例用显微镜和神经探测仪的SVN囊内摘除术,术后患者迷走神经功能正常。因此,术中神经监测运用可能是一种有效降低SVN手术神经功能损伤发生的新方法。
术后康复也是神经鞘瘤后续治疗的一个值得关注的问题,据Valentino等[29]报道,术中神经未完全切除的患者,术后64%会产生神经永久性损伤,29%为短暂性损伤。对于神经暂时性损伤患者,术后6个月到1年内可恢复[10]。SSN患者术后并非立即出现FBS,文献报道约在术后3个月才出现,可通过进食时放松、第一口进食清淡食物、针灸、在腮腺区注射A型肉毒毒素[10]或服用药物如加巴喷丁[30]或阿片类药物来缓解,约69%的FBS患者得到改善[31]。除此之外,施剑斌等[32]认为改良杓状软骨内收术对于单侧声带麻痹患者是一种有效的声带内移术,可恢复良好的发声功能,并且可减少误吸可能,对于SVN术后神经严重损伤声嘶及饮水呛咳严重的患者也可行此手术。Ducic等[33]对47例接受外周神经损伤修复术的患者进行分析后发现,对于不同程度的神经损伤需要根据神经缺失的不同选择相应的修复方式,如放置神经导管、自体神经移植和同种异体神经移植。Zhang等[4]在2007年对1例面神经神经鞘瘤术后进行了腓肠神经移植,术后面神经功能恢复到House-Brackmann 3级。还有文献报道通过组织工程技术神经移植可以改变神经周围微环境,从而有利于损伤神经的恢复[34],硫酸锌联合弥可保治疗2~4周有利于神经传导速度的恢复[35]。同时Morrison等[36]通过对坐骨神经损伤的小鼠实验后发现单羧酸转运体1(monocarboxylate transporter 1,MCT1)对感觉和运动神经元轴突再生至关重要,促进损伤外周神经的恢复。
4 总结
综上所述,颈动脉间隙神经鞘瘤中以SVN和SSN最为常见,术前明确诊断可有效降低并发症,然而暂无大宗病例报道,因此神经鞘瘤手术方式仍未统一。声音嘶哑、Horner征以及FBS是SVN和SSN术后最常见的并发症。囊内切除、神经探测仪和显微外科技术等的应用可有效保护神经,减少术后并发症。改良杓状软骨内收术、神经营养剂、神经移植技术和组织工程技术等的应用可有效改善神经损伤后功能的恢复。
[1] SINKKONEN S T, HILDÉN O, HAGSTRÖM J, et al. Experience of head and neck extracranial schwannomas in a whole population-based single-center patient series[J]. Eur Arch Oto-Rhino-L, 2014, 271(11): 3027-3034.
[2] KANG G C, SOO K C, LIM D T. Extracranial non-vestibular head and neck schwannomas: a ten-year experience[J]. Ann Acad Med Singapore, 2007, 36(4): 233-238.
[3] LIU H L, YU S Y, LI G K, et al. Extracranial head and neck schwannomas: a study of the nerve of origin[J]. Eur Arch Oto-Rhino-L, 2011, 268(9): 1343-1347.
[4] ZHANG H, CAI C, WANG S, et al. Extracranial head and neck schwannomas: a clinical analysis of 33 patients[J]. Laryngoscope, 2007, 117(2): 278-281.
[5] DE ARAUJO C E, RAMOS D M, MOYSES R A, et al. Neck nerve trunks schwannomas: clinical features and postoperative neurologic outcome[J]. Laryngoscope, 2008, 118(9): 1579-1582.
[6] SIQUEIRA M G, SOCOLOVSKY M, MARTINS R S, et al. Surgical treatment of typical peripheral schwannomas: the risk of new postoperative deficits[J]. Acta Neurochir, 2013, 155(9): 1745-1749.
[7] NAVAIE M, SHARGHI L H, CHO-REYES S, et al. Diagnostic approach, treatment, and outcomes of cervical sympathetic chain schwannomas: a global narrative review[J]. Otolaryngol Head Neck Surg, 2014, 151(6): 899-908.
[8] ANIL G, TAN T Y. CT and MRI evaluation of nerve sheath tumors of the cervical vagus nerve[J]. AJR Am J Roentgenol, 2011, 197(1): 195-201.
[9] BEHURIA S, ROUT T K, PATTANAYAK S. Diagnosis and management of schwannomas originating from the cervical vagus nerve[J]. Ann R Coll Surg Engl, 2015, 97(2): 92-97.
[10] LANGERMAN A, RANGARAJAN S V, ATHAVALE S M, et al. Tumors of the cervical sympathetic chain--diagnosis and management[J]. Head Neck, 2013, 35(7): 930-933.
[11] 陈定章, 朱永胜, 赵睿, 等. 超声在颈部神经肿瘤诊断中的临床应用[J]. 中国超声医学杂志, 2014, 30(10): 865-867.
[12] 曾炜, 王弘士, 朱世亮, 等. 颈部颈丛和臂丛神经鞘瘤的彩色多普勒超声定位诊断[J]. 中国超声医学杂志, 2000,16(11): 22-25.
[13] GOERTZ O, LANGER S, UTHOFF D, et al. Diagnosis, treatment and survival of 65 patients with malignant peripheral nerve sheath tumors[J]. Anticancer Res, 2014, 34(2): 777.
[14] FAN Q, YANG J, WANG G. Clinical and molecular prognostic predictors of malignant peripheral nerve sheath tumor[J]. Clin Transl Oncol, 2014, 16(2): 191-199.
[15] KOLBERG M, HOLAND M, AGESEN T H, et al. Survival meta-analyses for >1 800 malignant peripheral nerve sheath tumor patients with and without neurofibromatosis type 1[J]. Neuro Oncol, 2013, 15(2): 135-147.
[16] ZOU C, SMITH K, LIU J, et al. Clinical, pathological, and molecular variables predictive of malignant peripheral nerve sheath tumor outcome[J]. Annals Surg, 2009, 249(6): 1014-1022.
[17] PEKMEZCI M, REUSS D, HIRBE A, et al. Morphologic and immunohistochemical features of malignant peripheral nerve sheath tumors and cellular schwannomas[J]. Mod Pathol, 2015, 28(2): 187.
[18] 王弘士, 王卓颖. 颈交感神经鞘瘤与迷走神经鞘瘤的CT定位诊断[J]. 中华放射学杂志, 2004, 38(5): 36-40.
[19] SAITO D M, GLASTONBURY C M, EL-SAYED I H, et al. Parapharyngeal space schwannomas: preoperative imaging determination of the nerve of origin[J]. Arch Otolaryngol Head Neck Surg, 2007, 133(7): 662-667.
[20] YAMAZAKI H, KANEKO A, OTA Y, et al. Schwannoma of the mental nerve: usefulness of preoperative imaging: a case report[J]. Oral Surg Oral Med Oral Pathol Oral Radiol Endod, 2004, 97(1): 122-126.
[21] CAVALLARO G, PATTARO G, IORIO O, et al. A literature review on surgery for cervical vagal schwannomas[J]. World J Surg Oncol, 2015, 13(1): 1-4.
[22] LINKOV G, MORRIS L, SHAH J, et al. First bite syndrome: Incidence, risk factors, treatment, and outcomes[J]. Laryngoscope, 2012, 122(8): 1773-1778.
[23] ABDELDAOUI A, OKER N, DUET M, et al. First bite syndrome: A little known complication of upper cervical surgery[J]. 2013, 130(3): 123-129.
[24] MOUKARBEL R V, SABRI A N. Current management of head and neck schwannomas[J]. Curr Opin Otolaryngol Head Neck Surg, 2005, 13(2): 117-122.
[25] BATTOO A J, SHEIKH Z A, THANKAPPAN K, et al. Nervesparing subcapsular resection of head and neck schwannomas: technique evaluation and literature review[J]. J LaryngolOtol, 2013, 127(07): 685-690.
[26] 王弘士, 王卓颖, 李端树. 保护发音功能的迷走神经鞘瘤切除术[J]. 中华耳鼻咽喉科杂志, 2003, 38(1): 57-59.
[27] BARCZYŃSKI M, KONTUREK A, PRAGACZ K, et al. Intraoperative nerve monitoring can reduce prevalence of recurrent laryngeal nerve injury in thyroid reoperations: results of a retrospective cohort study[J]. World J Surg, 2014, 38(3): 599-606.
[28] GIBBER M J, ZEVALLOS J P, URKEN M L. Enucleation of vagal nerve schwannoma using intraoperative nerve monitoring[J]. Laryngoscope, 2012, 122(4): 790-792.
[29] VALENTINO J, BOGGESS M A, ELLIS J L, et al. Expected neurologic outcomes for surgical treatment of cervical neurilemomas[J]. Laryngoscope, 1998, 108(7): 1009-1013.[30] LEE B J, LEE J C, LEE Y O, et al. Novel treatment of first bite syndrome using botulinum toxin type A[J]. Head Neck, 2009, 31(8): 989-993.
[31] PHILLIPS T J, FARQUHAR-SMITH W P. Pharmacological treatment of a patient with first-bite syndrome[J]. Anaesthesia, 2009, 64(1): 97-98.
[32] 施剑斌, 郑宏良, 陈世彩, 等. 改良杓状软骨内收术治疗单侧声带麻痹[J]. 听力学及言语疾病杂志, 2010, 18(1): 29-32.
[33] DUCIC I, FU R, IORIO M L. Innovative treatment of peripheral nerve injuries:combined reconstructive concepts[J]. Ann Plast Surg, 2012, 68(2): 180-187.
[34] GU X, DING F, WILLIAMS D F. Neural tissue engineering options for peripheral nerve regeneration[J]. Biomaterials, 2014, 35(24): 6143-6156.
[35] XU Q, PAN J, YU J, et al. Meta-analysis of methylcobalamin alone and in combination with lipoic acid in patients with diabetic peripheral neuropathy[J]. Diabetes Res Clin Pract, 2013, 101(2): 99-105.
[36] MORRISON B M, TSINGALIA A, VIDENSKY S, et al. Deficiency in monocarboxylate transporter 1 (MCT1) in mice delays regeneration of peripheral nerves following sciatic nerve crush[J]. Exp Neurol, 2015, 263(10): 325-338.
Advances in the diagnosis and management of schwannomas in carotid space
ZHENG Xiaoke, WANG Zhuoying
(Department of Head and Neck Surgery, Fudan University Shanghai Cancer Center; Department of Oncology, Fudan University Shanghai Medical College, Shanghai 200032, China) Correspondence to: WANG Zhuoying E-mail: zhuoyingwang@hotmail.com
Schwannomas of the vagus nerve (SVN) and schwannomas of the cervical sympathetic nerve (SSN) are the two most common schwannomas in the carotid space. Because schwannomas are asymptomatic, moreover, the vagus nerve and the cervical sympathetic nerve have adjacent anatomical location, it is difficult to differentiate SVN or SSN. In addition, the current surgical treatment of schwannomas still remains controversial. This article summarized the studies on SVN and SSN, and meanwhile discussed the advances in the diagnosis and management of the disease.
Schwannomas; Carotid space; Vague nerve; Cervical sympathetic nerve
10.19401/j.cnki.1007-3639.2016.11.013
R739.43
A
1007-3639(2016)11-0952-05
王卓颖E-mail:zhuoyingwang@hotmail.com
(2015-06-15
2016-01-15 )
