持续负压吸引防止老年人吸入性肺炎临床研究
2016-11-28魏硕游哲斌林春锦何玲玲郭太
魏硕+游哲斌++林春锦++何玲玲++郭太林++林帆
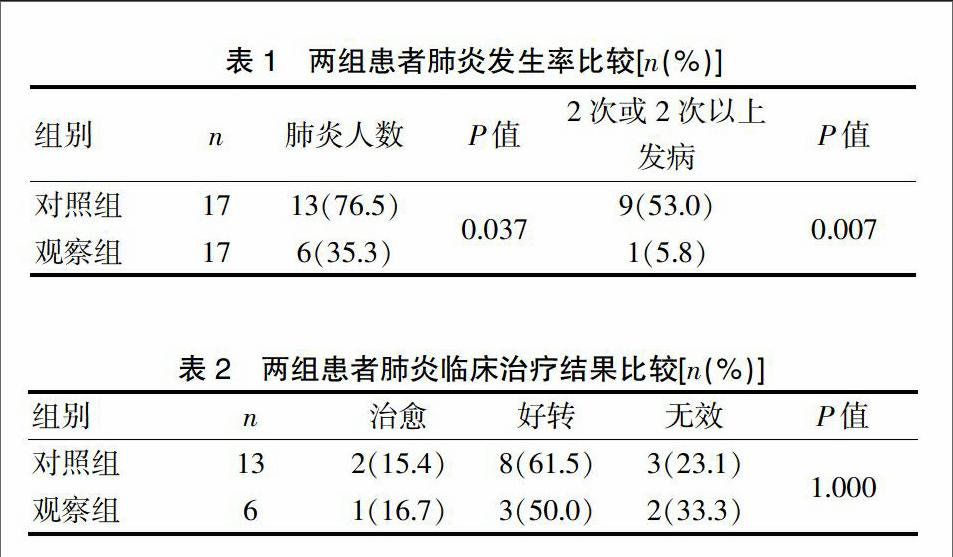
[摘要] 目的 探讨口腔分泌物负压持续吸引减少卧床老年患者吸入性肺炎的临床疗效。 方法 选择2013年1月~2016年1月福建省立医院收治的卧床长期住院患者36例,随机分为两组,观察组18例使用口腔负压持续吸引,对照组18例未使用口腔负压持续吸引,观察患者半年内吸入性肺炎的发病率以及反复发作吸入性肺炎的发病率,比较两组第一线抗生素治疗的成功率。 结果 观察组吸入性肺炎发生率、反复吸入性肺炎发生率较对照组明显下降(35.3% vs 76.5%,P=0.037;5.8% vs 53.0%,P=0.007)。两组第一线抗生素治疗的成功率无显著差异(66.7% vs 76.9%,P=1.000)。 结论 口腔负压持续吸引,方法简单易行,无明显痛苦,可有效减少老年人吸入性肺炎发生率,但不能提高肺炎的治疗成功率。
[关键词] 吸入性肺炎;口腔负压持续吸引;老年;吞咽障碍
[中图分类号] R563.1 [文献标识码] B [文章编号] 1673-9701(2016)26-0078-03
中国社会逐渐老龄化,老年人肺炎死亡率比年轻成年人高1000倍。肺炎是老年男性≥90岁[1]死亡的首要原因。据报道,大多数老年人肺炎为吸入性肺炎[2]。因此,吸入性肺炎是一个至关重要的健康问题,尤其是在中国。吸入性肺炎(aspiration pneumonia,AP)是指因口咽或胃内容物误吸到喉和下呼吸道导致的肺炎[3,4]。既往临床研究着重于吸入偶然的外在刺激性化学物质如石油导致的吸入性肺炎[5,6],但是,随着人口老龄化,近来致力于研究口咽部分泌物误吸导致的吸入性肺炎逐渐增多。老年人特别是患有脑血管病并伴随意识障碍者,反应性差,易使上呼吸道带菌的食物、呕吐物或分泌物吸入下呼吸道进而导致AP[7-11]。留置胃管可改善进食时食物误入下呼吸道的风险,合理安排鼻饲时间及鼻饲量可以防止胃内容物返流吸入气道所致的吸入性肺炎。但是,如何防止带菌的口腔分泌物呛咳入下呼吸道所致吸入性肺炎,国内外未见报道。本文通过分析持续口腔分泌物负压吸引治疗吞咽障碍老年人吸入性肺炎的临床疗效,为针对该病的诊治提供参考。现报道如下。
1 资料与方法
1.1 一般资料
选择我科2013年1月~2016年1月的收治的36例卧床的长期住院的老年患者为研究对象。本研究经医院伦理委员会备案,且所有患者均签署知情同意书。患者年龄77~98岁,平均(84.4±4.1)岁;男30例,女6例;重症脑卒中患者4例,老年性精神障碍患者14例,高龄(90岁以上)无法生活自理的患者9例,植物状态的患者9例。纳入标准:因病情重、年老体弱长期卧床,存在吞咽障碍、呛咳需留置胃管。日本呼吸协会(JRS)一致共识存在明显的吞咽困难症状和病史为吞咽障碍患者。排除标准:肺部恶性肿瘤、结构性肺病、慢性阻塞性肺疾病、呼吸衰竭患者。随机分为观察组(使用口腔负压持续吸引组,18例)与对照组(未用口腔负压持续吸引组,18例)。观察时间6个月,36例老年卧床患者长期住院6个月。使用倾向评分方法相匹配两组年龄、性别、临床症状和基础疾病等,两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 所有患者均给予能量营养、维持酸碱及水电解质平衡、翻身拍背等常规治疗。
1.2.2 观察组 所有患者在对照组治疗基础上,使用口腔负压持续吸引,将吸痰管与吸引器连接,将吸痰管前端置于患者口腔至适合深度并固定,保持持续吸力。负压控制在6~7 kPa为宜。
1.3 评价指标
(1)对比半年内两组患者肺炎的发病率以及发作1次以上即反复发作肺炎的发病率,平均观察期半年。世界卫生组织(WHO)2008年公布的有关吸入性肺炎的诊断标准[12]:①伴有基础疾病:如脑血管病、各种原因所致的意识障碍等。②临床表现:食物在口腔滞留咀嚼时间过长,吞咽前、中、后发生咳嗽、窒息,餐后口腔残留食物等吞咽功能障碍表现以及肺部炎症的症状或体征阳性。③影像学提示肺部炎症。④痰培养阳性。根据以上标准本研究纳入吸入性肺炎的标准具体如下:①临床表现为咳嗽、咳痰、发热、呼吸困难;②胸片证实肺部有新发生的浸润性炎症表现;③血液化验显示白细胞增高等炎症证据;④有吞咽呛咳、咽反射减弱、留置鼻饲管等吞咽困难证据。(2)比较两组第一线抗生素治疗的成功率,两组均采用了抗生素治疗,单用头孢哌酮舒巴坦(舒普深)或联合莫西沙星(拜复乐)2种抗生素治疗。(3)临床疗效评估主要基于体温、白细胞计数、CRP、胸部X线表现、体征和肺炎的症状。根据由日本呼吸协会推荐的有效性的临床疗效评价标准进行评价[13]。疗效评定:①治愈:患者各临床体征均正常、症状均消失;②好转:患者各临床体征及症状均有所改善;③无效:未达上述标准。有效率=治愈率+好转率。
1.4 统计学分析
应用SPSS 19.0统计学软件分析研究数据,计量资料以(x±s)表示,比较采用t检验,计数资料用百分比表示,比较采用Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者肺炎发生率比较
两组患者在治疗过程中无明显不良反应发生。观察组发生肺炎6例,1例多次发生肺炎;对照组发生肺炎13例,多次发生肺炎者9例。观察期间共死亡2例,其中观察组死亡1例,死亡原因:急性心梗、心力衰竭。对照组死亡1例,死亡原因:肺炎。持续组吸入性肺炎发生率、反复吸入性肺炎发生率较对照组明显下降(35.3% vs 76.5%。P=0.037;5.8% vs 53.0%,P=0.007)。见表1。
2.2 两组患者肺炎临床治疗结果比较
观察组肺炎治疗治愈1例(16.7%),好转3例(50.0%),对照组治愈2例(15.4%),好转8例(61.5%)。两组第一线抗生素治疗的有效率无显著差异(66.7% vs 76.9%,P=1.000)。见表2。
3 讨论
肺炎是一种常见的感染性疾病,吸入性肺炎在老年人群中很常见,引起显著发病率和死亡率。随着人口老龄化、医护技术的不断进展,患有慢性病的老年人逐渐增多,其生活自理能力日渐下降,长期卧床成为众多老年人的生活方式。由于老年人慢性病多、病情重、体质弱,长期卧床导致其肺顺应性降低,肺功能不同程度的损害,肺功能低下,咳嗽无力、反应迟钝、吞咽困难,使痰液不易咳出,淤积于气道,严重影响肺通气功能,容易继发肺部感染。老年人因病理性和生理性因素易导致隐性误吸和显性误吸,且老年人本身免疫力较低,致使吸入性肺病多发于该类人群[14]。
有研究报告显示反复吸入性肺炎可能是致命的,从最初发生到死亡一般时间较短。这提醒我们在吸入性肺炎的初期,是疾病治疗的重要阶段,否则将严重影响患者生活和生存质量[15]。目前的研究表明,老年人吸入性肺炎的危险因素为站立、移动减少、咳痰无力、肾损害、痴呆以及吞咽功能受损。为了防止重复吸入性肺炎,老年患者吸入性肺炎护理包括吸痰,膳食调整,鼻饲,胃造瘘术管饲。长期卧床老年患者均需吸氧,植物人状态的患者需机械吸痰与气管切开。患者饮食时的注意事项:饮水、进食时患者头部应抬高30°,尤其鼻饲时应抬高30°~45°,并至少保持1 h。当胃内容物储留量达到腹部听诊听不见肠鸣音时停止鼻饲,防止胃内容物返流吸入气道引起吸人性肺炎[1,2,16]。
然而,研究表明吞咽障碍的老年患者,唾液分泌和呼吸道分泌物误入下呼吸道这个特定风险因素是老年人吸入性肺炎的主要原因,仅仅有限的吸痰、留置胃管往往难以降低吸入性肺炎的风险[1,2,17]。我们研究的对象是老年吸入性肺炎患者,平均年龄(84.4±4.1)岁。需要对吞咽评估,以确定吞咽困难。然而,传统的吞咽评估侧重于饮食能力,而不是误吞咽唾液及气道分泌物(除用餐时)。除了吃饭吞咽困难,在夜间唾液和呼吸道分泌物误吞咽也是显著的危险因素[1]。日本呼吸协会(JRS)指出不能功能性地评估吞咽功能(例如,水吞咽测试中重复吞咽唾液测试,或简单的吞咽激发试验),JRS一致共识存在明显的吞咽困难症状和病史为吞咽障碍患者。以此识别吸入性肺炎的早期危险因素,需防止唾液分泌导致老年人吸入性肺炎的发生[1,18-20]。
口腔负压持续吸引可有效减少老年人吸入性肺炎发病率,对于肺炎抗生素治疗的成功率则无明显改善。本研究证明持续负压引流能够保持负压引流,从而减少唾液和上呼吸道分泌物误入下呼吸道,减少对下呼吸道刺激,有效的预防老年人吸入性肺炎的发生。负压引流管可以有效的引流出唾液的分泌,而且持续负压引流相对痛苦小,患者并无明显不良反应。临床操作方法较简便,将吸痰管与吸引器连接,将吸痰管前端置于患者口腔至适合深度并固定,保持持续吸力。根据笔者的经验,以负压控制在6~7 kPa为宜。引流压力过高可导致口腔干燥黏膜坏死,压力过小可导致引流不充分。持续负压引流具有以上较多优越性,但针对老年患者的特殊情况,需要注意几个问题:①一定要保持有效负压,每日检查,因为这是持续负压引流技术的关键,直接影响治疗的效果,可随时观察唾液的引流量、流涎情况调整负压大小。②做好患者及家属的心理护理工作,避免患者不积极配合治疗,影响疗效。③谨防压力过大造成口腔黏膜坏死。
综上所述,持续负压引流可明显降低老年人吸入性肺炎的发生率,且操作方法较简便,基层医院也可进行,值得临床更广泛地应用与推广。由于本研究样本量相对较少,有待于更大样本量的研究,制定更为深入的预防策略。
[参考文献]
[1] Lan-Fen LI. Risk factors for aspiration pneumonia in older adults[J]. Plo S One,2015,10(10):e0140060.
[2] Hayashi M,Iwasaki T,Yamazaki Y,et al. Clinical features and outcomes of aspiration pneumonia compared with non-aspiration pneumonia: A retrospective cohort study[J]. Journal of Infection & Chemotherapy,2014,20(7):436-442.
[3] Marik PE. Aspiration pneumonitis and aspiration pneumonia[J]. New England Journal of Medicine,2001,344(9):665-671.
[4] Marik PE,Kaplan D. Aspiration pneumonia and dysphagia in the elderly[J]. Chest,2003,124(1):328-336.
[5] 3Rd SA,Hirschmann JV. Exogenous lipoid pneumonia[J]. Archives of Internal Medicine,1994,136(6):686-692.
[6] Dikensoy O,Usalan C,Filiz A. Foreign body aspiration:Clinical utility of flexible bronchoscopy[J]. Postgraduate Medical Journal,2002,78(78):399-403.
[7] Komiya K,Ishii H,Kadota J. Healthcare-associated Pneumonia and Aspiration Pneumonia[J]. Aging & Disease,2015,6(1):27-37.
[8] Marik PE,Kaplan D. Aspiration pneumonia and dysphagia in the elderly[J]. Chest,2003,124(1):328-336.
[9] El-Solh AA,Pietrantoni C,Bhat A,et al. Microbiology of severe aspiration pneumonia in institutionalized elderly[J]. American Journal of Respiratory & Critical Care Medicine,2003,167(12):1650-1654.
[10] Fernández-Sabé N,Carratalà J,Rosón B,et al. Community-acquired pneumonia in very elderly patients:Causa-tive organisms,clinical characteristics,and outcomes[J]. Medicine,2003,82(3):159-169.
[11] Zissin R,Shapiro-Feinberg M,Rozenman J,et al. CT findings of the chest in adults with aspirated foreign bodies[J]. European Radiology, 2001,11(4):606-611.
[12] 郑洪,陈佳宁,禹玺,等. 老年患者吸入性肺炎临床特点及病原学分析[J]. 中华医院感染学杂志,2008,18(3):372-375.
[13] 季瑞芬,边瓯,马宁,等. 乌司他丁佐治吸入性肺炎高龄男性患者的临床评价[J]. 临床军医杂志,2015,43(8):834-836.
[14] Tomita S,Oeda T,Umemura A,et al. Impact of Aspiration Pneumonia on the Clinical Course of Progressive Supranuclear Palsy: A Retrospective Cohort Study[J]. Plo S One,2015,10(8):e0135823.
[15] 韩海涛. 长期卧床的老年患者肺部感染的相关因素及护理对策[J]. 实用医技杂志,2015,(8):899-900.
[16] 李国建. 老年人吸入性肺炎诊治的难点和对策[J]. 世界最新医学信息文摘:连续型电子期刊,2015,15(34):128.
[17] Martinez-Ramirez D,Almeida L,Giugni JC,et al. Rate of aspiration pneumonia in hospitalized Parkinsons disease patients:A cross-sectional study[J]. Bmc Neurology,2014,15(1):1-6.
[18] Taylor JK,Fleming GB,Singanayagam A,et al. Risk Factors for Aspiration in Community-acquired Pneumonia:Analysis of a Hospitalized UK Cohort[J]. American Journal of Medicine,2013,126(11):995-1001.
[19] Hu X,Yi ES,Ryu JH. Aspiration-related deaths in 57 consecutive patients:Autopsy Study[J]. Plo S One,2014, 9(7):e103795.
[20] Park S,Cho Y J,Lee YJ. Clinical impact of early bronchoscopy in mechanically ventilated patients with aspiration pneumonia[J]. Respirology,2015,20(s1):1115-1122.
(收稿日期:2016-07-25)
