帕罗西汀联合认知行为疗法治疗强迫症的临床对照研究
2016-09-06刘成文程从彬王慢利
刘成文,程从彬,王慢利
(自贡市精神卫生中心,四川 自贡 643020)
帕罗西汀联合认知行为疗法治疗强迫症的临床对照研究
刘成文,程从彬,王慢利
(自贡市精神卫生中心,四川自贡643020)
目的比较单用帕罗西汀与帕罗西汀联合认知行为疗法对强迫症的临床疗效。方法采用半随机法将符合《中国精神障碍分类与诊断标准(第3版)》(CCMD-3)强迫症诊断标准的86例患者分为研究组和对照组各43例,两组均给予帕罗西汀治疗,研究组在此基础上给予每周1次的认知行为治疗,均观察12周。于治疗前和治疗后第4、8、12周分别采用耶鲁-布朗强迫量表(Y-BOCS)、汉密尔顿焦虑量表(HAMA)评定临床疗效,于治疗第4、8、12周采用副反应量表(TESS)评定不良反应。结果治疗4周末起两组Y-BOCS总评分均较治疗前低(P均<0.01),研究组HAMA评分低于对照组(P<0.01),第8周末起研究组Y-BOCS评分低于对照组(P<0.05);治疗12周末,研究组强迫行为因子评分低于对照组(P<0.05),且研究组总有效率高于对照组(86.05%vs.62.79%,P<0.05),研究组和对照组不良反应发生率差异无统计学意义(16.28%vs.20.93%,P>0.05)。结论单用帕罗西汀与帕罗西汀联合认知行为疗法均可缓解强迫障碍患者症状,但帕罗西汀联合认知行为疗法的效果优于单用帕罗西汀治疗,尤其对强迫行为的改善更为突出。
强迫症;帕罗西汀;认知行为疗法;耶鲁-布朗强迫量表;汉密尔顿焦虑量表
强迫症(Obsessive-compulsive disorder,OCD)是一种常见的难治性神经症性障碍,其病因复杂,与遗传、生化、心理、社会等多种因素均有一定关系[1],临床上单纯应用药物治疗或心理治疗,总体效果都难以令人满意[2]。药物联合认知行为疗法(cognitive behavioral therapy,CBT)是否优于单纯药物治疗或CBT的研究结果尚不明确,有研究显示联合治疗优于单纯治疗,但也有研究认为两者的疗效相当[3]。为进一步探讨单用帕罗西汀与帕罗西汀联合认知行为疗法对强迫症的临床疗效进行了对照研究。
1 对象与方法
1.1对象
选取2015年1月-10月在自贡市精神卫生中心住院及门诊治疗的强迫症患者为研究对象。入组标准:①符合《中国精神障碍分类与诊断标准(第3版)》(Chinese Classification and Diagnostic Criteria of Mental Disease, third edition,CCMD-3)强迫症诊断标准;②耶鲁布朗强迫症状量表(Yale-Brown Obsessive Compulsive Scale,Y-BOCS)总评分≥16分;③一周内未使用OCD相关药物治疗或心理治疗。排除标准:脑器质性病变者,严重躯体疾病者,物质依赖者,妊娠及哺乳期妇女。共入组86例,按照入组先后顺序进行编号,进行半随机分组,奇数序号进入研究组,偶数序号进入对照组,每组各43例。研究组男性23例,女性20例;年龄14~59岁,平均(27.23±9.95)岁;病程2~21月,平均(5.98±3.92)月。对照组男性24例,女性19例;年龄14~52岁,平均(27.46±8.99)岁;病程2~18月,平均(5.95±3.72)月。两组性别、年龄、病程比较差异均无统计学意义(P均>0.05)。患者本人均签署知情同意书,本研究已通过自贡市精神卫生中心伦理委员会批准。
1.2治疗方法1.2.1药物治疗
两组均接受帕罗西汀(乐友,浙江华海药业股份有限公司,008A14026)治疗,研究组在此基础上接受认知行为治疗,两组均观察12周。两组帕罗西汀起始剂量均为10 mg/d,4周加至治疗剂量30~60 mg/d。研究组和对照组治疗剂量比较差异无统计学意义[(44.19±7.94)mg/d vs.(44.88±8.56) mg/d,P>0.05]。
1.2.2认知行为治疗
研究组在药物治疗基础上联合认知行为治疗,每周一次,每次50分钟。治疗师由经过CBT系统培训的精神科医师和心理治疗师担任。具体方法:①建立关系:对患者参与治疗表示欢迎,全面收集患者基本信息,尤其是与OCD有关的信息,界定强迫思维和强迫行为,列出症状清单;②开展心理教育,以便使障碍“正常化”,减少病耻感和焦虑,和患者一起讨论CBT治疗OCD是如何起作用的,一起商定实施治疗的计划;③根据患者症状清单的具体情况,创建症状等级清单,选择等级最低的患者容易做到的症状作为初始目标,以增加患者对治疗计划的依从性;④教会患者运用CBT,按照治疗方案布置家庭作业,在治疗过程中重视获取患者的信息反馈(包括成功和失败),让患者每日监测记录一周的强迫想法、强迫行为,检查并讨论家庭作业,必要时调整暴露等级,使患者能够完成并能够从成功案例中体会到CBT带来的好处,并及时鼓励,以增加患者治疗依从性。鼓励患者将CBT反复用于同一症状,直到焦虑回落到基线水平,然后逐步提高等级,如法炮制将CBT技术用于其他症状;⑤以强迫思维为主要表现的症状采取CBT中的“思维中断”技术,以强迫行为为突出表现的症状采用暴露和反应阻止(ERP)的方法;⑥在治疗过程中告诉患者可以采用他们认为有效的放松方法(如深呼吸、渐进性肌肉放松、深呼吸、转移注意力等)来减轻紧张和焦虑,让焦虑回到基线水平,使他们能完成暴露治疗而不逃避。
1.3疗效和安全性评定
于治疗前和治疗第4、8、12周末采用Y-BOCS、汉密尔顿焦虑量表(Hamilton Anxiety Scale,HAMA)评定临床疗效,于治疗第4、8、12周末采用副反应量表(Treatment Emergent Symptom Scale,TESS)评定不良反应。治疗12周末,以Y-BOCS总评分减分率评定疗效,减分率=(治疗前评分-治疗后评分)/治疗前评分×100%,减分率≥75%为痊愈,50%≤减分率<75%为显著进步,25%≤减分率<50%为进步,减分率<25%为无效;总有效率=痊愈率+显著进步率+进步率。
1.4统计方法

2 结 果
2.1两组临床疗效比较
治疗12周末,研究组痊愈12例,显著进步18例,进步7例,无效6例;对照组分别为4例、18例、5例、16例。两组总有效率比较差异有统计学意义(86.05% vs. 62.79%,χ2=6.11,P<0.05)。
2.2两组Y-BOCS评分比较
治疗前两组Y-BOCS总评分、强迫思维因子评分、强迫行为因子评分比较差异无统计学意义(P>0.05)。治疗4周末起,两组Y-BOCS总评分、强迫思维因子评分、强迫行为因子评分均较治疗前低(P均<0.01)。治疗第8周末起,研究组Y-BOCS总评分低于对照组(P<0.05),治疗12周末,研究组强迫行为因子评分低于对照组(P<0.05)。治疗前,两组各自的强迫行为因子评分与强迫思维因子评分比较差异均无统计学意义(P均>0.05)。治疗12周末,研究组强迫行为因子评分低于强迫思维因子评分(P<0.05),对照组差异无统计学意义(P>0.05)。见表1。
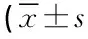
表1 两组Y-BOCS评分比较,分)
注:与同组治疗前比较,aP<0.01;两组同期比较,bP<0.05
2.3两组HAMA评分比较
治疗前两组HAMA评分比较差异无统计学意义(P>0.05);治疗4、8、12周末两组HAMA评分均较治疗前低(P均<0.01);治疗第4、8、12周末研究组HAMA评分均低于对照组(P均<0.01)。见表2。
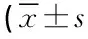
表2 两组HAMA评分比较,分)
注:与治疗前比较,aP<0.01;同期与对照组比较,bP<0.01
2.4两组不良反应比较
治疗12周后,研究组出现不良反应7例(16.28%),其中头晕3例,恶心2例,口干1例,激越1例;对照组出现不良反应9例(20.93%),其中头晕4例,口干2例,恶心2例,便秘1例。两组不良反应发生率比较差异无统计学意义(χ2=0.31,P>0.05)。治疗前后两组血、尿常规、肝、肾功能,心电图,脑电图检查均无明显异常改变。
3 讨 论
大脑皮质-纹状体-丘脑-皮质环路功能异常被认为是强迫障碍的核心病理基础,围绕该环路的5-HT能、DA能及谷氨酸能系统失衡则成为抗强迫治疗药物的主要靶标[4]。强迫症病理研究的核心是探究引发和维持强迫症的因素,认知-行为理论认为这些因素主要是功能失调性信念(dysfunctional beliefs)、中和行为(neutralization)和应对策略(coping strategies),而功能失调性信念又是导致强迫症产生的关键因素[5]。美国精神病学会(APA)《强迫障碍患者治疗实用指南》中CBT(含ERP)和SSRIs类药物被认为是治疗OCD的安全和有效的首选治疗方法[6]。黄芳芳等[3]在比较联合治疗和单纯药物治疗疗效并纳人Meta分析的4项研究中,有3项研究认为联合治疗优于单纯药物治疗。Jenike[7]对10项随机对照试验进行的Meta分析结果显示,SSRI类药物联合心理治疗能显著改善患者的强迫症状,增强难治性强迫症患者对治疗的反应率。本研究显示,两种治疗方法对缓解患者的强迫症状和焦虑症状均有效。但帕罗西汀联合认知行为疗法比单用帕罗西汀治疗起效更快,疗效更佳(总有效率分别为86.05%和62.79%),且对强迫行为更有效,这与既往研究结果相似[2-3,7-11]。这可能与OCD患者的认知模式有关,由于本研究是在药物治疗的基础上,通过CBT让患者识别并矫正歪曲认知和仪式性行为,用放松训练来减轻紧张和焦虑,逐步减少或停止强迫思维或强迫行为,从而提高了治疗依从性,最终塑造了新的行为模式。
综上所述,帕罗西汀联合认知行为疗法与单用帕罗西汀治疗对强迫症均有效,但帕罗西汀联合认知行为疗法在整体疗效上优于单用帕罗西汀治疗,尤其对强迫行为的疗效更为明显。由于本研究样本量较小,观察时间较短,因此其远期疗效及安全性有待大样本、长时间的研究进一步验证。
[1]王国强,张亚林,杨世昌. 强迫症病因病机的临床辨证思考[J].临床心身疾病杂志,2006,12(6):67-69.
[2]李树敏,黎海云,陈梓朗,等.帕罗西汀联合认知行为疗法治疗强迫症对照研究[J].临床心身疾病杂志,2015,21(1):67-69.
[3]黄芳芳,李占江,韩海英,等.认知行为治疗联合药物治疗强迫症疗效的meta分析[J].中国心理卫生杂志,2013,27(9):643-649.
[4]陈松,杨甫德. 强迫障碍药物循证治疗进展[J].中华精神科杂志,2015,48(1):46-49.
[5]张众良,张仲明,李红. 强迫症病理的认知-行为研究述评[J].心理科学进展,2010,18(2):306-313.
[6]Koran LM, Hanna GL, Hollander E. Practice guideline for the treatment of patients with obsessive-compulsive disorder[J]. Am J Psychiatry,2007,164(7 Suppl):5-53.
[7]Jenike MA. Clinical practice:Obsessive-compulsive disorder[J]. N Engl J Med,2004, 350(3):259-265.
[8]刘向阳,刘家梅,龙金亮. 帕罗西汀合并认知行为疗法治疗强迫症的对照研究[J].中国健康心理学杂志,2005,13(2):86-87.
[9]徐青.帕罗西汀联合认知行为疗法治疗青少年强迫症疗效分析[J].中国实用神经疾病杂志,2011,14(12):58-59.
[10] 孟繁强,李占江,罗佳,等. 认知行为治疗联合药物治疗与单纯药物治疗强迫障碍患者的随机对照研究[J].中华精神科杂志,2015,48(6):324-330.
[11] 文有生,王牮,缪绍疆,等. 药物治疗与合并认知行为治疗对强迫症疗效的比较[J].上海精神医学,2007,19(5):293-298.
(本文编辑:陈霞)
Clinical comparative study of paroxetine combined with cognitive behavioral therapy in the treatment of obsessive-compulsive disorder
LIUCheng-wen,CHENGCong-bin,WANGMan-li
(ZigongMentalHealthCenter,Zigong643020,China)
ObjectiveTo compare the clinical efficacy of paroxetine and paroxetine combined with cognitive behavioral therapy in the treatment of obsessive-compulsive disorder(OCD). Methods86 patients who met the CCMD-3 diagnostic criteria for OCD were divided into the study group and the control group, each group was 43 cases with quasi-ramdomization method. The two groups was treated with paroxetine, and the study group received cognitive behavioral therapy once a week. All cases were observed for 12 weeks. Before treatment, after treatment for 4 weeks, 8 weeks and 12 weeks, the Yale-Brown Obsessive Compulsive Scale (Y-BOCS), Hamilton Anxiety Scale(HAMA) were used to evaluate the clinical curative effect of the two groups. After treatment for 4 weeks, 8 weeks, 12 weeks, Treatment Emergent Symptom Scale(TESS) was applied to assess the adverse reactions.ResultsAfter 4 weeks treatment, the Y-BOCS scores of two groups decreased than those of before treatment (P<0.01),and the HAMA score of the study group was lower than that of the control group (P<0.01). At the end of the 8thweek, the Y-BOCS total score of the study group was lower than that of the control group (P<0.05). After 12 weeks treatment, the score of compulsive behavior factor of the study group was lower than that of the control group (P<0.05),the total effective rate of the study group was higher than the control group(86.05% vs. 62.79%,P<0.05),and there was no statistically significant difference between the incidence of adverse reactions of the two groups(16.28% vs. 20.93%,P>0.05).ConclusionParoxetine combined with cognitive behavioral therapy and paroxetine therapy alone can effectively relieve the symptoms of patients with OCD, but paroxetine combined with cognitive behavioral therapy is better than paroxetine therapy alone in the treatment, especially the improvement of compulsive behavior is more outstanding.
Obsessive-compulsive disorder;Paroxetine;Cognitive behavioral therapy; Yale-Brown Obsessive Compulsive Scale;Hamilton Anxiety Scale
R749.4
A
10.11886/j.issn.1007-3256.2016.03.011
2016-03-20)
