高碘中药对妊娠亚甲减患者血清VB12、Hcy及甲状腺功能影响
2016-07-24许锴舒旷怡赵秘胜江明华
许锴,舒旷怡,赵秘胜,江明华Δ
(1.温州医科大学温州市第三临床学院 检验科,浙江 温州 325000;2.温州医科大学附属第二医院 检验科,浙江 温州 325000)
高碘中药对妊娠亚甲减患者血清VB12、Hcy及甲状腺功能影响
许锴1,舒旷怡2,赵秘胜1,江明华2Δ
(1.温州医科大学温州市第三临床学院 检验科,浙江 温州 325000;2.温州医科大学附属第二医院 检验科,浙江 温州 325000)
目的 探讨高碘中药对妊娠亚甲减患者血清VB12、同型半胱氨酸(Hcy)及甲状腺功能影响研究。方法 选取2014年8月~2016年5月于温州市人民医院妇产科以亚甲减为诊断而入院的妊娠期患者84例,随机分为2组。对照组42例,予左甲状腺素钠片治疗;实验组42例,在对照组相同的常规基础治疗外,加用高碘中药治疗。观察2组患者治疗前后血清VB12、Hcy及甲状腺功能水平变化。结果 与治疗前比较,2组患者治疗后的血脂、Hcy、促甲状腺激素(thyroid stimulating hormone,TSH)水平均明显降低(P<0.05),VB12水平均有升高(P<0.05);治疗后与对照组比较,实验组血脂、Hcy、TSH水平均明显低于对照组(P<0.05),VB12水平高于对照组(P<0.05)。结论 高碘中药能有效降低妊娠亚甲减患者血脂、Hcy、TSH水平,升高VB12水平,具有较好的临床疗效。
高碘中药;VB12;Hcy;甲状腺功能;血脂
亚临床甲状腺功能减退症(subclinical hypothyroidism,简称亚甲减)是指由于机体各种原因导致的甲状腺激素合成或释放障碍,机体反馈机制促进血清促甲状腺激素(thyroid stimulating hormone,TSH)释放升高,TSH刺激甲状腺通过增生和代偿机制使血清总甲状腺素(FT4)和血清游离甲状腺素(FT4)维持在正常水平[1-2]。亚甲减发病一般较为隐匿,早期因甲状腺代偿机制保证了FT3和FT4稳定在正常水平[3-4],因此其临床症状并不十分明显。随着检验科学的发展与普及,亚临床甲减的检出率呈明显的增高趋势,其预防和早期治疗是内分泌学科近年来的研究热点。相关流行病学数据显示,中年女性为亚临床甲减的高发人群,在英国55岁以上女性人群亚甲减发病率高达10%,其中后期约有5%患者因治疗不当等原因发展为临床甲减[5-6]。妊娠期亚甲减会导致胎儿神经系统发育异常、智力低下甚至流产的主要原因之一,其发病率约为2%~3%,其对妊娠的不良结局足以引起内分泌学和妇产科学的重视[7]。传统医学对亚临床甲减并无专一的病名概况,根据其颈部肿大、神疲乏力、畏寒肢冷、发育迟缓等临床症状归属为“瘿病”、“虚劳”、“五迟”等范畴。对于妊娠合并亚临床甲减的西医治疗以口服优甲乐为主,虽能有效降低血清TSH水平,但其心动过速、发热和呕吐等不良反应仍对妊娠期妇女带来了较大不适。含碘中药治疗亚临床甲减在今年来已崭露头角,临床已有将海藻、昆布等高碘中药治疗亚甲减的文献报道[8],且取得较好的临床疗效,但将其用于治疗妊娠期合并亚临床甲减的报道却较为少见。因此,本研究通过应用高碘中药治疗妊娠亚甲减患者,并观察高碘中药对妊娠亚甲减患者血清VB12、同型半胱氨酸(Hcy)和甲状腺功能的影响,以探讨其临床疗效。
1 资料与方法
1.1 一般资料 病例采集为2014年8月~2016年5月于温州市人民医院妇产科以亚临床甲减为诊断而收入院的妊娠期患者84例,所有患者均符合妊娠期合并亚临床甲减的诊断标准,平均年龄(32.38±4.52)岁,平均孕周(29.35±3.77)w。将84例患者通过随机数字表法随机分为实验组和对照组2组。其中实验组42例,年龄35~48岁,平均(31.75±3.88)岁,孕周32~40 w,平均(28.48±4.38)w,体质量46~82 kg,平均(62.56±8.19)kg;对照组42例,年龄36~49岁,平均(32.94±4.80)岁,孕周33~38 w,平均(29.20±3.45)w,体质量52~84 kg,平均(65.23±9.25)kg。2组患者年龄、体质量、孕周等一般资料均无统计学差异。本研究已通过伦理委员会批准,且所有患者均签署知情同意书。
西医诊断标准:参照2011年美国甲状腺协会[9]颁布的妊娠期合并亚临床甲减的诊断标准:①妊娠早期患者血清促甲状腺激素(thyroid stimulating hormone,TSH)为(2.50~10.00)mIU/L;②妊娠中晚期患者血清TSH 为(3.00~10.00)mIU/L;③妊娠早期或晚期患者血清FT4均在正常范围(11.50~22.70 pmol/L)。
中医诊断标准:亚临床甲减主要归属于“虚劳”、“瘿病”范畴[10],临床症状有乏力、畏寒、食欲减退等症状,可见肌肉、关节疼痛,反应迟钝,眼眶周围水肿,典型患者可见下肢非凹陷性黏液性水肿。妊娠期合并亚甲减则有阴道不规则流血、下腹隐痛甚至早产等症状。
纳入标准:参照妊娠期合并亚临床甲减的中医、西医诊断标准拟定以下纳入标准:①患者符合中、西医诊断标准;②患者自愿接受本研究所采用治疗方案,并签署知情同意书;③患者年龄在18~38周岁;④胎龄≤36 w;⑤患者就诊前未用相关的治疗性药物。
排除标准:①患者患有严重精神系统功能障碍,无法配合试验者;②患者年龄或孕周不符合纳入标准者;③患者同时患有艾滋病等感染性疾病者;④患者既往患有甲亢、地方性甲状腺肿等干扰性疾病者;⑤患者经入院检查显示有严重心、肝、肾等系统功能不全;⑥对本研究所用高碘中药或左甲状腺素钠过敏者。
脱落标准:由于以下原因未能全程参与本研究的患者即视为脱落:①患者依从性较差不按规定剂量服用药物或中途自行服用其他相关制剂者;②治疗过程中出现严重不良反应者;③患者主动撤回知情同意书;④因其他原因患者或患者家属放弃治疗或主动要求退出本研究者。
1.2 方法
1.2.1 治疗方法:严格参照2012年中华医学会内分泌分会颁布的《妊娠和产后甲状腺疾病诊治指南》[11]中关于妊娠期合并亚临床甲减的治疗原则进行治疗:所有患者在入院后尽快完善相关理化检查,予内科Ⅱ级护理,普食,定期复查甲状腺功能。若治疗过程中患者出现心悸、心慌等不适反应,应及时予相关内科对症处理。
对照组:予左甲状腺素钠(Merck KGaA,批准文号:H20100524)替代治疗,患者初始剂量为50 μg,并通过复查甲功调整左甲状腺素钠剂量,具体调整方法以内分泌医师告知,调整指标为将患者血清TSH控制在(0.3~3.5)mIU/L水平,血清FT4控制在正常范围的上1/3水平,血清TT4保持在100 nmol/L水平。共治疗4 w。
实验组:在对照组相同的常规治疗基础上,加入高碘中药汤剂治疗。高碘中药汤剂组成:以二海消瘿散[12]为治疗基础方,海藻30 g,海带30 g,昆布20 g, 牡蛎30 g,青皮15 g,夏枯草15 g,海蛤粉15 g,当归15 g,玄参15 g,山药15 g,香附10 g,白芷10 g,没药10 g,升麻8 g,黄药子10 g,麦冬15 g。并根据其并发症状加减用药。100 mL 3次/天水煎服,共治疗4 w。
1.2.2 观察指标及检测方法:全部患者在治疗前后均于清晨空腹抽取5 mL肘静脉血,静置30 min后, 2 000 r/min转速离心15 min。离心结束后抽取上层血清,装入EP管中,并标明姓名、性别、年龄、随机号、组别及日期等,放于-80 ℃冰箱中保存备用。
1.2.3 血脂水平:通过本院检验科半自动生化分析仪(北京奥普森公司,型号:AMS-300)检测患者三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白(LDL-C)浓度水平。
1.2.4 血清VB12、Hcy水平:取患者预留血清1.5 mL,采用电化学发光法检测患者血清VB12水平,试剂盒由上海酶联生物科技有限公司提供;取患者预留血清1.5 mL,采用试剂盒酶法检测患者血清Hcy水平,同型半胱氨酸试剂盒由上海邦景实业有限公司提供。
1.2.5 甲状腺功能水平:取患者预留血清1.5 mL,采用本院检验科全自动化学发光免疫分析仪检测患者血清TSH、FT3、FT4水平。
1.2.6 临床疗效:临床疗效评定标准参照廖红等[13]研究结果予以评定。显效:患者乏力、畏寒、体温偏低、食欲减退等临床症状或体征明显好转,和(或)血清TSH明显降低至正常水平;有效:患者乏力、畏寒、体温偏低、食欲减退等症状或体征均有好转,和(或)血清TSH降低,但仍高于正常水平;无效:患者乏力、畏寒、体温偏低、食欲减退等症状或体征未见明显改善,和(或) 血清TSH未见减低或有升高。总有效率=显效率+有效率。

2 结果
2.1 2组患者血脂水平比较 经4 w治疗后,2组患者的血清TG、TC、LDL-C水平均较治疗前降低(P<0.05),且实验组患者血清TG、TC、LDL-C水平均明显低于对照组(P<0.05)。见表 1。
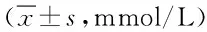
表1 2组患者血脂水平比较Tab.1 Comparison of blood lipid levels between the two ±s,mmol/L)
*P<0.05,同组治疗前后比较,compared with same group pre-and post-treatment;#P<0.05,与对照组比较,compared with control group
2.2 2组患者血清VB12、Hcy水平比较 经4 w治疗后,2组患者血清VB12水平均较治疗前升高,但实验组更高于对照组(P<0.05);经治疗后2组患者血清Hcy水平均较治疗前降低,但实验组更低于对照组(P<0.05)。见表2。

表2 2组患者血清VB12和Hcy水平比较Tab.2 Comparison of serum VB12 and Hcy levels between the two ±s)
*P<0.05,与同组治疗前比较,compared with same group pre-treatment;#P<0.05,与对照组比较,compared with control group
2.3 2组患者甲状腺功能比较 经4 w治疗后,2组患者血清TSH均较治疗前降低,但实验组更低于对照组(P<0.05);2组患者治疗前后血清FT3、FT4较治疗前均无统计学差异。见表3。

表3 2组患者甲状腺功能比较±s)Tab.3 Comparison of thyroid function between the two ±s)
*P<0.05,与同组治疗前比较,compared with same group pre-treatment;#P<0.05,与对照组比较,compared with control group
2.4 2组患者临床疗效比较 经4 w治疗后,实验组患者显效率(52.38%)明显高于对照组(38.10%),实验组总有效率(90.48%)明显高于对照组(69.05%),实验组无效率(9.52%)低于对照组(30.95%),差异均有统计学意义(P<0.05)。见表4。

表4 2组患者临床疗效比较[n(%)]Tab.4 Comparison of clinicalefficacy between two groups[n(%)]
#P<0.05,与对照组比较,compared with control group
3 讨论
亚临床甲减是内分泌科常见的临床疾病之一,因其早期并无明显的临床症状,多数患者因不予重视而发展为临床甲减,或因血脂升高导致的动脉粥样硬化,亚临床甲减中桥本甲状腺炎占50%左右,每年约有5%的亚甲减患者发展为临床甲减[14]。亚甲减临床症状以甲状腺肿大、神疲乏力、肌无力、畏寒肢冷等为主,传统医学将其归属为“瘿病”、“虚损”、“虚劳”范畴,并认为其发病机制与肾阳虚、肝气郁结以及痰湿瘀相互作用有关[13]。妊娠期合并亚临床甲减对孕妇以及胎儿都带来了较大的不良后果,治疗不及时可导致流产、胎盘早剥、妊娠期高血压、胎死宫内,或者胎儿神经系统、智力发育不全。研究指出,左甲状腺素钠的替代治疗能有效降低妊娠亚甲减患者的不良结局发生率[15],但其心悸、呕吐的不良反应亦给患者带来了较大不适。因此,本研究通过将高碘中药用于妊娠合并亚临床甲减患者的治疗,病通过观察患者血清VB12、Hcy和甲状腺功能水平的变化,以探讨高碘中药对妊娠亚甲减患者的临床疗效。
研究指出,甲状腺激素具有促进人体脂肪、蛋白质等营养物质的代谢的作用[16],甲减患者甲状腺激素长期处于低水平状态导致血脂水平异常。本研究结果中,2组患者治疗前其血脂水平略高于对照组,其原因可能与妊娠期合并亚临床甲减患者病程相对于中老年高脂血症患者较短,因此其TG、TC水平仅略高于正常值,经治疗后,2组患者均降低,但实验组更低于对照组(P<0.05),已达到正常水平范围。其原因可能与实验组应用高碘中药以及左甲状腺素钠片治疗后,机体脂肪、蛋白质等代谢水平提升,血脂水平随之降低。
本研究结果显示,实验组患者经治疗后血清VB12高于对照组(P<0.05),而血清Hcy水平则低于对照组(P<0.05)。VB12要存在于动物食品中,在中草药中也含有一定量的VB12[17],是Hcy形成蛋氨酸的重要辅酶,也是维护神经髓鞘的代谢与功能的重要微量元素,尤其对胎儿早期神经元和大脑发育具有重要作用[18]。然而,妊娠期妇女由于新陈代谢加速和胎儿生长发育的需要,机体VB12水平多呈现不足状态,而Hcy则随孕周增加,水平逐渐降低[19,20]。然而,本研究结果显示,治疗前2组患者血清VB12水平明显低于对照组,而过低水平的VB12无法促进足量的Hcy转化为蛋氨酸,导致Hcy堆积。经治疗后,实验组患者血清VB12升高(P<0.05),其原因可能与中草药中含有的部分VB12有关,Hcy水平随之降低,且VB12在胎儿神经系统和脑组织发育中占有重要角色,VB12水平的升高也是降低新生儿神经系统发育不足发生率的原因之一。
本研究结果显示,经治疗后实验组患者TSH水平降低至正常水平,且TF3和TF4并未升高,仍维持在正常水平。传统中医常用的高碘中药有海带(含碘4271ppm),海藻(含碘570ppm), 昆布(含碘142ppm)等,皆是用于治疗“瘿病”的常用中药。实验组中也用到以上药物。然而,近年来对于含碘中药对甲状腺病的治疗出现两种观点,一种为含碘中药会抑制甲状腺素的合成和释放,对甲亢患者具有较好的治疗作用,另一种为碘是合成甲状腺素的主要原料之一,含碘中药的应用会加重甲亢。而本研究结果显示对于亚临床甲减,含碘中药能有效降低血清TSH水平,但对于FT3、FT4则无明显影响,且明显缓解了患者甲状腺肿、怕冷、无力等症状。从本研究结果分析,含碘中药降低了TSH水平,而TSH为促进甲状腺甲状腺激素生成激素,则更支持含碘中药具有治疗甲亢患者的治疗作用。
本研究通过对84例妊娠亚甲减患者血清VB12、Hcy以及甲状腺功能水平比较分析,证实了高碘中药能有效降低妊娠亚甲减患者血脂、Hcy、TSH水平,提高VB12水平,且具有较好的临床疗效。在下一步研究中,我们将对高碘中药降低亚甲减患者血清TSH水平的作用机制进行更深层次的探究,为本实验出现的研究结果做出解释。
[1] 陈菁,宋杰,张洪文,等.妊娠合并亚临床甲状腺功能减退症的诊治[J].中国妇幼保健,2013,28(36):6073-6075.
[2] James SR,Ray L,Ravichandran K,et al.High atherogenic index of plasma in subclinical hypothyroidism:Implications in assessment of cardiovascular disease risk[J].Indian JEndocrinol Metab,2016,20(5):656-661.
[3] 周佳任,杜鹃,马冰,等.重度子痫前期孕妇甲状腺功能变化及其与重度子痫前期发病的关系[J].中华妇产科杂志,2014,49(2):109-113.
[4] Kalra P,Yeragani VK,Prasanna Kumar KM.Cardiac autonomic function and vascular profile in subclinical hypothyroidism: Increased beat-to-beat QT variability[J].Indian JEndocrinol Metab,2016,20(5):605-611.
[5] 李洋阳.中老年人亚临床甲减对肺部感染发病的影响[J].实用医学杂志,2015,31(15):2591-2592.
[6] Quaiser S,Khan R,Vishwanath A.Prevalence and association of subclinical hypothyroidism with disease progression in dialysis native chronic kidney disease patients[J].J Assoc PhysiciansIndia,2016,64(1):82-84.
[7] Patil A.Study of prevalence of subclinical hypothyroidism and autoimmune thyroiditis in pregnant women[J].J Assoc Physicians India,2016,64(1):102-103.
[8] 孙科,高天舒.亚临床甲状腺功能减退症,碘过多与富碘中药[J].实用中医内科杂志,2012, 26(3):20-21.
[9] Stagnaro-Green A,Abalovich M,Alexander E,et al.Guidlines of the American Thyroid association of the diagnosis and management of thyroid disease during pregnancy and postpartum [J].Thyroid,2011,21(10):1081-1125.
[10] 贾绍燕.甲状腺功能减退症中医病机分析[J].中医杂志,2010,51(2):26-27.
[11] 张淼,时立新.2012年中国《妊娠和产后甲状腺疾病诊治指南》解读[J].中国使用内科杂志,2012,32(10):761-763.
[12] 周婵媛,高天舒.高天舒消瘿散结汤治疗甲状腺机能亢进症[J].实用中医内科杂志,2014,28(2):17-18.
[13] 廖虹,文建华.中西医结合治疗亚临床甲减的临床观察[J].中西医结合研究,2011,3(2):62-64.
[14] 茹志成,李国斌.甲状腺内注射地塞米松磷酸钠联合口服左旋甲状腺素钠治疗伴亚临床甲减的桥本甲状腺炎疗效观察[J].当代医学,2012,18(16):140-141.
[15] 张春明,王东.左甲状腺素钠治疗妊娠亚临床甲减与促甲状腺激素水平的关系研究[J].检验医学与临床,2014,11(19):2686-2687.
[16] 国天义,赵前峰,傅克勤.血清促甲状腺激素实验室检测及孕前筛查的意义[J].安徽医学, 2012,33(9):1126-1127.
[17] 马蕙,王丽丽,张春晓,等.维生素B12的生物合成、发酵生产与应用[J].生物工程学报,2008,24(6):927-932.
[18] 姜雅秋,宋光熠,谭岩,等.高同型半胱氨酸血症致动脉粥样硬化的实验研究[J].中国老年学杂志,2007,27(22):2169-2170.
[19] Patil A,Anuradha N.Study of subclinical hypothyroidism in first trimester of pregnancy-The need for universal screening[J].J Assoc Physicians India,2016,64(1):47.
[20] 陈益明,顾琳媛,王芳,等.孕妇血清Fol,VB12和Hcy 水平与胎儿CHD相关性研究[J].中国妇幼健康研究,2014,25(6):966-968.
(编校:薛雪)
Effect of high iodine traditionalChinese medicine on serum VB12,Hcy and thyroid function in patients with subclinical hypothyroidism
XU Kai1, SHU Kuang-yi2, ZHAO Mi-sheng1, JIANG Ming-hua2Δ
(1.Department of Laboratory, Wenzhou Medical University,Wenzhou City,The Third Clinical College, Wenzhou 325000, China;2.Department of Laboratory, The Second Affiliated Hospital of Wenzhou Medical University, Wenzhou 325000, China)
ObjectiveTo investigate the effect of high iodine traditional Chinese medicine in the treatment of subclinical hypothyroidism in serum VB12,Hcy and thyroid function.Methods84 patients of subclinical hypothyroidism from August 2014 to May 2016 in our hospital randomly divided into two groups,the control group of 42 cases were treated with levothyroxine sodium tablets treatment,42 cases in the experimental group
more with high iodine traditional Chinese medicine.The changes of serum VB12,Hcy and thyroid function were observed before and after treatment in two groups.ResultsCompared with before treatment, levels of blood lipid,Hcy and TSH in two groups significantly decreased,levels of VB12 increased(P<0.05);compared with the control group after treatment,levels of blood lipid,Hcy and TSH in experimental group were significantly lower than the control group,the level of VB12 was higher than the control group,the differences were statistically significant (P<0.05).ConclusionHigh iodine can effectively reduce blood lipids in patients with subclinical hypothyroidism,levels of Hcy and TSH in pregnancy,increased the levels of VB12,which has good clinical curative effect.
high iodine traditional Chinese medicine; VB12; Hcy; thyroid function; blood lipid
10.3969/j.issn.1005-1678.2016.11.049
许锴,男,本科,副主任技师,研究方向:免疫学检验,分子和遗传检验等检验方向,E-mail:yuyinglong0111@163.com;江明华,通信作者,男,博士,主任技师,研究方向:出血性及血栓性疾病的临床与基础,E-mail:minghua93@126.com。
R285.1
A
