82例小脑幕脑膜瘤显微手术临床分析
2016-07-23潘先文王弘乐笪龙彪刘运培
项 赛,潘先文,王弘乐,笪龙彪,刘运培
(皖南医学院第一附属医院 弋矶山医院 神经外科,安徽 芜湖 241001)
·临床医学·
82例小脑幕脑膜瘤显微手术临床分析
项赛,潘先文,王弘乐,笪龙彪,刘运培
(皖南医学院第一附属医院 弋矶山医院神经外科,安徽芜湖241001)
【摘要】目的:探讨小脑幕脑膜瘤的手术入路和显微手术技巧。方法:对2000年1月~2015年1月间收治的82例(男32例,女50例)小脑幕脑膜瘤患者的临床资料进行回顾性分析。根据肿瘤位置选取合适的显微手术方式。结果:Simpson Ⅰ级切除50例(61.0%),Simpson Ⅱ级切除18例(22.0%),SimpsonⅢ级0例(0%),Simpson IV级切除10例(11.8%),Simpson Ⅴ级切除4例(4.9%),术后死亡1例(1.2%),出现新增神经功能损害5例,动眼神经损伤2例,外展神经损伤3例,肿瘤复发4例(其中3例为Simpson V级切除后复发)。结论:小脑幕脑膜瘤手术入路的选择须根据肿瘤附着在小脑幕的位置和肿瘤主体位于幕上、幕下或跨幕生长进行个体化设计;尽早切开小脑幕阻断肿瘤血供是取得手术成功的关键。手术切除程度是影响小脑幕脑膜瘤复发的重要因素。
【关键词】脑膜瘤;小脑幕;手术入路;显微手术
【DOI】10.3969/j.issn.1002-0217.2016.03.011
小脑幕脑膜瘤临床少见,占颅内脑膜瘤的3%~5%[1],肿瘤位于脑深部,常与周围的神经、血管和静脉窦关系密切,是手术的难点。近年随着影像技术的发展和显微外科技术的进步,小脑幕脑膜瘤手术效果大为改观[2]。我院2000年1月~2015年1月收治小脑幕脑膜瘤患者82例,经显微外科治疗,效果良好,现报道如下。
1资料与方法
1.1一般资料本组占同期收治脑膜瘤的8.1%。其中男32例,女50例,男∶女=1∶1.5,平均年龄(48.5±11.6)岁(22~71岁),平均病程(22±14)月(2~68月)。临床症状:头痛76例(92.7%),呕吐32例(39.0%),行走不稳22例(26.8%),视物模糊18例(22.0%),复视15例(18.3%),面部麻木16例(19.5%),视乳头水肿25例(30.0%),视野缺损10例(12.2%)。
1.2影像学检查82例均行头颅CT平扫,CT示等密度或较高密度,边界清楚类圆形或分叶状病灶,82例行MRI平扫+增强,大部分呈等T1长T2信号,增强示:明显强化68例(82.9%),不均一强化8例(9.7%),中等强化6例(7.3%)。明显的小脑幕尾征26例(31.7%)。其中瘤周明显水肿12例(14.6%),脑室系统扩大20例(24.4%),小脑扁桃体下疝8例(9.7%)。
1.3手术方法按照GÖkalp分型方法,本组内侧型36例(43.9%),外侧型32例(39.0%),镰幕型14例(17.1%)。根据肿瘤主体在幕上下位置分为Ⅰ型(幕上型)26例(31.7%),Ⅱ型(幕下型)40例(48.8%),Ⅲ型(哑铃型)16例(19.5%)。Ⅰ型肿瘤采用幕上枕下入路10例,颞枕部入路11例,颞下入路3例,扩大翼点入路2例。Ⅱ型肿瘤采用枕下小脑上入路25例,枕下乙状窦后入路15例。Ⅲ型肿瘤采用幕上下联合入路16例。镰幕型采用单侧幕上下联合入路8例,双侧幕上下联合入路6例。
2结果
本组82例中全切除68例,其中Simpson Ⅰ级,即肿瘤连同附着的硬膜一起切除50例(61.0%); Ⅱ级,即肿瘤被全切基底电凝18例(22.0%);Ⅳ级,即肿瘤部分切除10例(11.8%);Ⅴ级,即单纯肿瘤减压切除4例(4.9%)。本组术后有1例死于颅内感染。术后2例出现神志模糊,经治疗后3 d清醒;新增神经损害5例,动眼神经损伤2例,外展神经损伤3例;肢体震颤2例;难治性呃逆2例;颅内感染1例。术后随访70例,失访11例,死亡1例,随访时间8个月~15年不等,术前肢体震颤2例,1例肢体震颤于术后6个月左右恢复,肿瘤复发4例,其中3例为Simpson V级切后复发。1例哑铃型脑膜瘤术前、术后磁共振矢状位如图1所示。
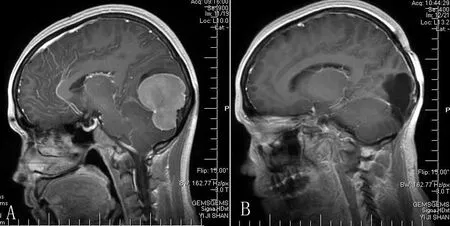
A.术前磁共振;B.术后磁共振。
图1哑铃型脑膜瘤患者手术前后MRI图
3讨论
3.1临床表现小脑幕脑膜瘤较少见,约占后颅窝脑膜瘤的30%,具有脑膜瘤的发病特点,常见于中年妇女[3],三个最常见症状是头痛、恶心呕吐、共济障碍[2-4]。由于肿瘤位于后颅窝上表面与颞枕后下部之间,且肿瘤生长缓慢,颅腔内容物体积代偿性缩小,小脑幕被肿瘤推挤上抬,早期临床缺乏特异性表现,直至出现明显的颅内高压症状,表现为视乳头水肿和脑功能障碍,此时肿瘤已较大,出现脑积水和小脑扁桃体下疝,明显增加了手术难度。
3.2肿瘤分型与手术入路小脑幕脑膜瘤的分类方法很多,GÖkalp分类[5],Guidetti分类[4],Yasargil分类[6]。Yasargil分类被认为最符合小脑幕解剖特点,GÖkalp分类简单实用,我们认为,在肿瘤分类基础上根据肿瘤扩展方向,将肿瘤分成幕上型(Ⅰ型)、幕下型(Ⅱ型)、哑铃型(Ⅲ型)三型。根据肿瘤附着部位和主体所在位置进行分类有助于手术入路的选择。小脑幕脑膜瘤手术入路的选择目前仍有争议,术者有各自的特点和习惯。理想的手术入路应有利于缩短手术路径,最大程度地暴露肿瘤,减少对脑的牵拉,方便肿瘤与周围神经血管的分离。采用何种手术入路,有两点应特别注意:①肿瘤附着在小脑幕的前、侧或后方;②肿瘤主体位于幕上、幕下或跨幕生长。我们习惯根据肿瘤主体在小脑幕的位置和向幕上下的发展程度来选择入路,分以下四种情况采取个体化设计:①幕上型脑膜瘤(Ⅰ型)。肿瘤位于后部采用枕下幕上入路,肿瘤位于侧方采用颞枕部入路,岩骨旁采用颞下入路,肿瘤位于前方累及海绵窦采用扩大翼点人路。②幕下型脑膜瘤(Ⅱ型)。肿瘤位于小脑后方采用枕下正中(或旁正中)切口,幕下小脑上入路(Kross入路),幕下侧方采用枕下乙状窦后入路。③哑铃型脑膜瘤(Ⅲ型)。应根据肿瘤大小和主体位置,采用单侧或双侧幕上下联合入路。④镰幕型脑膜瘤。又称松果体区脑膜瘤,肿瘤附着或起源于小脑幕裂孔后缘镰幕结合部,肿瘤位置恒定;但肿瘤与Galan静脉、直窦、颅神经、脑干等周围结构关系密切,手术难度较大。我们多采用双侧小脑幕上下联合入路[7],根据需要切开一侧小脑幕、大脑镰或双侧小脑幕,手术从以窦汇为中心的四个象限起,到达以镰幕结合部为中心的四个象限止,分块切除肿瘤,术中尤应特别注意保护Galan静脉。
3.3手术技巧熟悉的显微解剖知识和娴熟的显微外科技术是手术成功的关键[8]。术前仔细分析影像学资料,必要时行DSA或CTA或MRA/MRV等检查,了解肿瘤血供、静脉引流及静脉窦通畅情况。Oliveira等[8]认为术前对影像学资料的分析,尤其是MRA及DSA可以了解静脉窦的走行及供血,为手术提供明确指导。国内姚江伟等[9]通过对25例脑膜瘤进行术前栓塞治疗,发现脑膜瘤术前行栓塞治疗有助于提高肿瘤的全切率,并减少术中出血及术后并发症。术中充分开放脑池放出脑脊液有利于暴露,若颅内压仍较高,术中可腰穿引流脑脊液。不管何种入路,术中应尽可能早地切开小脑幕(在肿瘤边缘环形切开小脑幕或大脑镰,以保留部分与肿瘤伴行的静脉或静脉窦),尽早阻断肿瘤血供,减少出血[10]。根据需要切开一侧或双侧小脑幕;但是如果直窦闭塞小脑幕静脉扩展明显,尽量不要切开小脑幕,以免引起静脉回流障碍。术中充分暴露肿瘤与周围结构的关系,保持视野清晰,采用锐性分离,避免盲目电凝是防止颅神经和伴行静脉损伤的关键。本组由于肿瘤侵蚀,与颅神经包裹紧密,2例镜下分离时造成颅神经损伤,3例神经损伤系电凝时所致的神经热损害。
良性脑膜瘤Simpson Ⅰ级切除术后复发率极低,根据Simpson脑膜瘤切除标准的要求,尽量全切除肿瘤,减少肿瘤复发,尤其是年轻人[11]。小脑幕外侧和镰幕型脑膜瘤常侵犯静脉窦,静脉窦的处理显得非常重要。如果窦已完全闭塞,侧枝循环良好,窦可结扎和切断。窦侵犯但未完全闭塞,要么切除肿瘤行窦壁重建,要么次全切除后随访,Mantovani等[12]报道了38例侵犯硬脑膜静脉窦的硬脑膜患者,33例患者进行了全切术,术后有2例复发(5.3%),平均复发周期26个月;只有1例术中因窦的重建和静脉的损伤出现并发症,但未死亡。也有作者[13]认为切除受累的静脉窦并不能降低肿瘤的复发率,同时还增加了手术风险,更有可能导致引流静脉回流障碍等并发症,建议保留受累的静脉窦。甚至有学者[14]认为开放的静脉窦是肿瘤切除的禁忌症。对于不能全切的肿瘤术后可以采用立体定向放射外科治疗来抑制肿瘤的生长。Mathiesen等[15]发现,侵犯静脉窦的脑膜瘤手术Simpson Ⅳ级切除后肿瘤复发率为72%,但是联合伽马刀治疗后肿瘤复发率下降为10%,小脑幕脑膜瘤全切除者预后良好,很少复发;本组肿瘤复发4例,其中3例为Simpson Ⅴ级切除后复发。手术切除程度是影响肿瘤复发的最重要因素[8,10],术后辅助放疗有助于降低复发率。
【参考文献】
[1]COLLI BO,ASSIRATI JA,DERIGGI DJ,etal.Tentorial meningiomas:follow-up review[J].Neurosurgical Review,2008,31(4):421-430.
[2]BATJER HH,LOFTUS CM.Textbook of Neurosurgery Principles and practice[M].Philadelphia:Lippincott Williams and Wilkins,2003:1303-1311.
[3]SCHMIDEK HH,ROBERTS DW.Operative neurosurgical techniques:indications,methods,and results[M].5thed.Philadelphia:Saunders,2006:985-987.
[4]GUIDETTI B,CIAPPETTA P,DOMENICUCCI M,etal.Tentorial meningiomas surgical experience with 61 cases and long-term results [J].Journal of Neurosurgery,1988,69:183-187.
[5]GÖKALP HZ,ARASIL E,ERDOGAN A,etal.Tentorial meningiomas[M].Neurosurgery,1995,36(1):46-51.
[6]YASARGIL MG.Microneurosurgery of CNS tumors[M].Stuttgart,New York:Georg Thieme-Verlag,1996:134-165.
[7]CASTRO I,CHRISTOPH DDE H,ANDEIRO J A.Combined supra/infratentorial approach to tentorial meningiomas [J].Arq Neuropsiquiatr,2005,63(1):50-54.
[8]DE OLIVEIRA JG,PRRAGA RG,CHADDAD-NETO F,etal.Supracerebellar transtentorial approach-resection of the tentorium instead of an opening-to provide broad exposure of the mediobasal temporal lobe:anatomical aspects and surgical applications[J].Neurosurg,2012,116:764-772.
[9]姚江伟,李芸,吴文甫,等.脑膜瘤术前栓塞治疗的临床评价[J].中国临床神经外科杂志,2011,16(9):524-526.
[10] 王汉东,史继新,杭春华,等.小脑幕脑膜瘤的手术治疗[J].中华神经外科杂志,2005,21(1):39-41.
[11] OYA S,KAWAI K,NAKATOMI H,etal.Significance of Simpson grading system in modern meningioma surgery:integration of the grade with MIB-1 labeling index as a key to predict the recurrence of WHO Grade I meningiomas[J].Journal of neurosurgery,2012,117(1):121-128.
[12] MANTOVANI A,DI MAIO S,FERREIRA MJ,etal.Management of meningiomas invading the major dural venous sinuses:operative technique,results,and potential benefit for higher grade tumors[J].World Neurosurg,2014,82(3-4):455-467.
[13] BRET P,GUYOTAT J,MADARASSY G,etal.Tentorial meningiomas.Report on twenty-seven cases[J].Acta Neurochir(Wien),2000,142(5):513-526.
[14] RAZA SM,GALLIA GL,BREM H,etal.Perioperative and long-term outcomes from the management of parasagittal meningiomas invading the superior sagittal sinus[J].Neurosurgery,2010,67(4):885-893.
[15] MATHIESENT,PETTERSSON-SEGERLIND J,KIHLSTROM L,etal,Meningiomas engaging major venous sinuses[J].World Neurosurgery,2014,81(1):116-124.
Microsurgery for tentorial meningiomas:Clinical experience in 82 cases
XIANG Sai,PAN Xianwen,WANG Hongle,DA Longbiao,LIU Yunpei
Department of Neurosurgery,The First Affiliated Hospital of Wannan Medical College,Wuhu 241001,China
【Abstract】Objective:To summarize the clinical experience and skills for tentorial meningiomas by microsurgery.Methods:The clinical data were retrospectively examined in 82 cases(32 males and 50 females) of tentorial meningiomas undergone microsurgical management in our hospital between January 2000 and January 2015.Microsurgery was performed in compliance with the site of the lesion.Results:Simpson I resection was achieved in 50 cases(61.0%),Ⅱ in 18(22.0%),Ⅲ in 0(0%),Ⅳ in 10(11.8%) and V in 4(4.9%).One death occurred after operation in 1(1.2%).Post-operative complications were associated with new neurological deficits in 5 cases,oculomotor nerve injury in 2,abducent nerve injury in 3 and relapsed tumor in 4 in which 3 were relapse by Simpson V resection.Conclusion:Successful surgery should be based on the site of origin,such as tumor restricted to the infratentorial or supratentorial space or involved in both compartments as well as early blocking the blood supply to the tumor.However,relapse may be associated with the extent of tumor resection.
【Key words】meningioma; tentorium; surgical approach; microsurgery
文章编号:1002-0217(2016)03-0243-03
收稿日期:2015-11-06
作者简介:项赛(1989-),男,2013级硕士研究生,(电话)13865983132,(电子信箱)ahaqxs@163.com.
【文献标识码】【中图号】R 739.45A
潘先文,男,主任医师,副教授,硕士生导师,(电子信箱)13855335008@163.com,通讯作者.
