睡眠呼吸暂停低通气综合征患者术后苏醒期气管导管套囊压力管理及对气管插管相关并发症的影响
2016-07-22西安交通大学医学院第二附属医院麻醉科西安710004张会娟何家璇田妍静孟丽华
西安交通大学医学院第二附属医院麻醉科(西安710004) 张会娟 何家璇 田妍静 乔 敏 孟丽华
睡眠呼吸暂停低通气综合征患者术后苏醒期气管导管套囊压力管理及对气管插管相关并发症的影响
西安交通大学医学院第二附属医院麻醉科(西安710004)张会娟何家璇▲田妍静乔敏孟丽华
摘要目的:探讨苏醒期气管导管套囊压力对阻塞性睡眠呼吸暂停综合征(OSAHS)患者术后气管插管相关性并发症的影响。方法: 收集择期全麻下行悬雍垂腭咽成形术(UPPP)手术OSAHS患者60例,将其随机分为对照组(C组)和测压组(M组)两组,记录手术时间和带管时间。各组于拔除气管导管前行纤维支气管镜检查,以及拔除气管导管后24h内随访咳嗽及痰中带血等气管插管相关性并发症的发生情况。结果:两组患者年龄、手术时间及带管时间比较无显著性差异。与C组比较,M组患者咳嗽、咽喉痛及痰中带血的发生率明显降低;纤维支气管镜检查可见气管黏膜不同程度损伤,C组较M组严重。结论:监测并控制合适的气管导管套囊压力有助于减少OSAHS患者术后气管插管相关的气管黏膜损伤,有利于术后呼吸的恢复。
主题词睡眠呼吸暂停,阻塞性通气不足插管法导管,留置麻醉药,全身@苏醒
阻塞性睡眠呼吸暂停低通气综合征(Obstructive sleep apnea hypopnea syndrome, OSAHS)是一种具有潜在危险性的疾病,随着生活水平的提高,肥胖人群的增多,此病患病率近年来有升高的趋势。大部分中重度OSAHS患者需手术治疗,术后患者常因局部反应性水肿引起不同程度的呼吸困难[1],重者甚至有窒息可能[2],尤其在苏醒期出现急性呼吸道梗阻的风险极高。由于气管导管对维持OSAHS患者呼吸道通畅及防止急性呼吸道梗阻起着极为重要的作用[3],因此OSAHS患者术后仍需长时间保留气管导管。
资料与方法
1一般资料收集择期行悬雍垂腭咽成形术(UPPP)的OSAHS术后患者40例,男性,年龄25~55岁,ASA I~Ⅱ级,BMI>25。采用随机数字表法将其分成对照组(C组)和套囊压力测定组(M组),每组20例,套囊均为高容低压套囊。排除标准:术前近期有上呼吸道感染或肺部感染者、哮喘患者、咽喉部手术或外伤史患者、术前合并咳嗽咽部疼痛不适患者、术前一次插管未成功或插管困难患者。
2材料气管导管(沃克),手持套囊压力表(COVIDIEN),可视纤维支气管镜(PENTAX LH-150PC),呼吸机(Drager Fabius Tiro)
3麻醉方法本研究已获本院医学伦理委员会批准,患者或家属签署知情同意书。患者术前30 min静脉推注阿托品0.5 mg,入手术室后常规监测心电图、无创血压和脉搏血氧饱和度(SpO2),呼气末二氧化碳分压(PETCO2)、脑电双频谱指数(BIS),全麻后左手桡动脉穿刺置管监测有创动脉压。麻醉诱导前行面罩通气给氧去氮5min,常规麻醉诱导:按标准体重给予药物,标准体重(kg)=身高-105(cm),咪达唑仑1.0mg/kg,丙泊酚2~2.5mg/kg,顺式阿曲库铵0.2 mg/kg,舒芬太尼0.4 μg/kg静脉注射,待BIS值<60,肌松完善后气管插管,所有患者均经鼻插管,采用高容低压套囊,尺寸均为ID 6.5mm的气管导管;术中维持:靶控输注丙泊酚(血浆靶浓度3μg/ml),维持BIS值50~60,根据BIS值调整丙泊酚输注速率(血浆靶浓度3.5~4.5μg/ml),顺式阿曲库铵以0.12mg/kg速度静脉泵注,瑞芬太尼0.2μg/ ( kg·min)静脉泵注。插管后给予容量控制机械通气模式,潮气量8ml/kg(标准体重),呼气末正压(PEEP)5cmH2O,吸呼比1∶2,调节呼吸频率,维持PETCO2在35~45 mmHg;术毕:即刻停用瑞芬太尼和顺式阿曲库铵,术毕前5min静注舒芬太尼0.2μg/kg,带气管导管送入麻醉苏醒室,连接导管与呼吸机。
4苏醒室处理入室后呼吸机设置同步间隙指令通气模式(Synchronized intermittent mandatory ventilation,SIMV)行机械通气,潮气量8ml/kg,频率12次/min,吸呼比1∶1.5。待患者自主呼吸与机械通气对抗,无法耐受机械辅助通气时脱离呼吸机;脱机后患者带气管导管吸氧,同时静脉给予右美托咪啶,以4μg/(kg·min)速度泵注10min,之后以0.4μg/(kg·min)速度持续泵注镇静,期间严密观察生命体征,必要时吸痰,调整氧流量(≥5L/min)使SpO2维持在95%以上;待患者自主呼吸完全恢复,潮气量>8ml/kg、呼吸频率>12次/min、能按指令睁闭眼,脱氧观察至少5min,可维持SpO2在95%以上时,在手术医师监护下,抽空气管导管套囊内空气,拔除气管导管,开放面罩吸氧(氧流量≥5L/min),观察30min可维持SpO2在95%以上,由手术和麻醉医师共同送回病房,转运途中氧气袋给氧。
5研究方法采用手持套囊压力表(COVIDIEN,Germany)测定并记录套囊压力。C组患者维持原术中套囊压力(气管插管后由麻醉科医师凭指感法为套囊充气);M组患者进入苏醒室后先测定原套囊压力并记录,之后将注射器针筒连接套囊充气阀完全抽出空气,使用套囊测压表上的充放气装置向套囊充放气,将套囊压力调整至25~30cmH2O之间[4]。上述操作由专人进行测量,每项指标均测量3次,取其平均值。
记录两组患者手术时间及带管时间(从脱离机械通气后至拔除气管导管的时间段)。各组患者于拔除气管导管时行纤维支气管镜检查,抽空并记录套囊内充气量(ml)。拔除气管导管后24h内随访咳嗽、咽痛及痰中带血的情况。
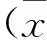
结果
1两组患者一般资料见表1。两组一般资料比较均无统计学意义(P>0.05)。
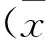
表1 两组患者一般资料比较±s)
2两组套囊充气量和压力见表2。C组的套囊充气量和囊内压明显高于M组的充气量和囊内压(P<0.01)。
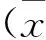
表2 两组患者套囊压力比较±s)
注:△与C组比较,P<0.01
3气管黏膜损伤情况见表3。气管黏膜变化包括正常,气管黏膜充血水肿、点状散在出血、斑片状出血或糜烂。与M组比较,C组的黏膜损伤程度严重。
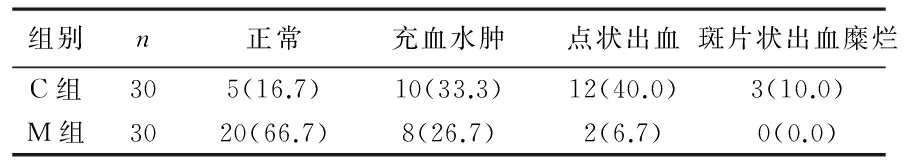
表3 两组患者气管黏膜损伤情况[n(%)]
4拔除气管导管后24h内随访咳嗽、咽痛及痰中带血的发生例数及发生率见表4。与C组相比,M患者拔除气管导管后24h内,咳嗽和咽喉痛的发生率低(P<0.01)。
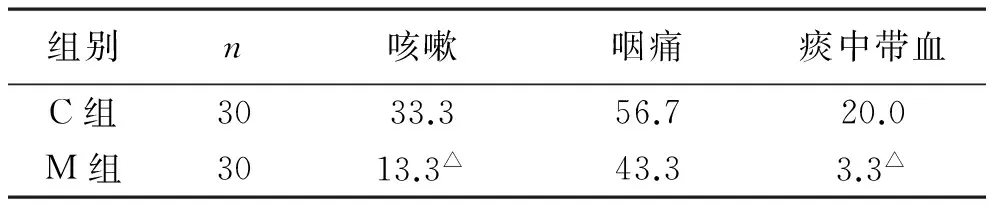
表4 两组患者拔除气管导管后24h内插管相关并发症发生率比较(%)
注:△与C组比较,P<0.01
讨论
人工气道套囊管理对防止气道黏膜损伤有非常重要的意义,尤其是长期人工气道通气的患者[5],OSAHS患者术后不仅需要长期带管,且OSAHS患者术后存在上呼吸道狭窄和(或)梗阻。根据2009年的阻塞性睡眠呼吸暂停低通气综合征诊断和外科治疗指南[6],严重OSAHS可能导致高血压、冠心病、糖尿病Ⅱ型等多器官多系统损害,OSAHS的手术治疗已经非常成熟,但其术后呼吸道并发症常见且术后风险高,对OSAHS患者术后护理是手术成功的重要环节之一,应当引起足够的重视。
研究表明[7]:气管导管套囊压力是损伤气管黏膜的重要因素。套囊压力过高影响气管黏膜血供,导致缺血损伤,甚至诱发溃疡、出血及坏死,严重者可导致气管食管瘘[8];而气管导管套囊充气不足又可导致漏气,影响通气效果。VAS[9]等研究表明:气管黏膜承受的压力超过0.588kPa(6cmH2O),会使气管黏膜水肿,黏膜纤毛运动受限;超过2.940kPa(30cmH2O)的压力,会使气管黏膜血流中断,黏膜坏死脱落,甚至气管壁穿孔、破裂等并发症。中华医学会重症医学分会机械通气指南建议,将人工气道套囊内压力保持在25~30cmH2O[10],一方面保证了正压通气的有效实施,另一方面可防止误吸,减少呼吸机相关性肺炎的发生。OSAHS患者术后苏醒期需长时间带管,因此测量并控制此类患者苏醒期套囊压力有着重要意义,合适的套囊压力能够有效减少气管黏膜损伤,减少术后呼吸道并发症,降低呼吸意外引起的死亡风险。
本研究结果显示:C组术者凭经验充气,平均套囊压为45.6±4.8cmH2O,最高可达48 cmH2O,气管黏膜损伤率达83.3%,其中气管黏膜出血率达50.0%,且一例患者拔管后出现呼吸道梗阻,经加压面罩给氧,激素对症治疗后呼吸道梗阻缓解;M组平均套囊压为26.2±3.5cmH2O,气管黏膜损伤率显著降低,30例患者中发生气管黏膜点状出血者仅2例,无气管黏膜斑片状出血或糜烂的发生;另外,研究结果显示:相比于C组,M组患者拔除气管导管后24h内咳嗽、咽痛和痰中带血的发生率降低,提示套囊压力越高,气管插管相关性并发症发生的机率越高。
本研究表明:OSAHS患者术后苏醒期气管导管套囊压力应当监测并控制在合理范围内,合适的套囊压力将有助于减少OSAHS患者术后气管插管相关性并发症的发生,有利于其术后正常呼吸的恢复。
参考文献
[1]孙杰,李树杉.阻塞性睡眠呼吸暂停低通气综合征合并高血压患者62例围手术期处理体会[J].陕西医学杂志,2011,40(7):928.
[2]董锦华.阻塞性睡眠呼吸暂停低通气综合征临床诊治36例[J].陕西医学杂志,2013,42(8):1010-1011.
[3]张淑彩,徐静.阻塞性睡眠呼吸暂停综合征围术期护理进展[J].华北国防医药,2007,19(5):62-64.
[4]Miller RD,Eriksson LI,Fleisher LA,etal.Miller′s anesthesia[M].7th Edition.New York:Churchill Livingston,2009:3821-3822.
[5]Lorente L,Lecuona M,Jimenez A,etal.Continuous endotracheal tube cuff pressure control system protects against ventilator-associated pneumonia[J].Crit Care,2014,18(2):R77.
[6]中华医学会耳鼻咽喉头颈外科学分会咽喉学组.阻塞性睡眠呼吸暂停低通气综合征诊断和外科治疗指南[J].中华耳鼻咽喉头颈外科杂志,2009,44(2):95-96.
[7]Nseir S, Zerimech F, Fournier C,etal.Continuous control of tracheal cuff pressure and microaspiration of gastric contents in critically ill patients[J].Am J Respir Crit Care Med,2011,184(9):1041-1047.
[8]Sajegi P ,Maaroffi V .The macroscopic changes of tracheal mucosa following tight versus loose control of trachealtube cuff pressure[J].Acta Anaesthesiol Sin,2002,40(3):117-120.
[9]Vas D,Inwemgbu K,Pittard A.Measurement of tracheal tube cuff pressure in critical care[J].Anaesthesia,2002,57(3):275-277.
[10]中华医学会重症医学分会.机械通气临床应用指南(2006)[J].中国危重病急救医学,2007,19(2):65-72.
(收稿:2015-06-30)
通讯作者▲
【中图分类号】R766.43
【文献标识码】A
doi:10.3969/j.issn.1000-7377.2016.05.018