颈椎单开门椎管成形术后C5神经根麻痹的致病因素分析
2016-06-28李会明夏刚刘洋田融
李会明,夏刚,刘洋,田融
颈椎单开门椎管成形术后C5神经根麻痹的致病因素分析
李会明,夏刚,刘洋,田融
摘要:目的探讨颈椎单开门椎管成形术后发生C5神经根麻痹的危险因素。方法回顾性分析我院2009年1月—2012年12月行颈椎单开门颈椎管成形术治疗的脊髓型颈椎病患者254例,按术后是否发生C5神经根麻痹分为麻痹组20例和无麻痹组234例。比较2组间后纵韧带骨化、椎间孔狭窄、脊髓内缺血信号、术后颈椎曲度指数(CCI)改变、颈椎椎板开门角度以及脊髓后移等因素与C5神经根麻痹发生的关系,分析可能影响C5神经根麻痹发生的致病因素。结果全部病例获得随访,平均(24.9±2.6)个月。麻痹组术后颈椎CCI、开门角度、脊髓后移距离大于无麻痹组(P<0.05)。2组脊髓内缺血信号、后纵韧带骨化、椎间孔狭窄方面的差异无统计学意义(P>0.05)。多因素Logistic回归分析显示,开门角度、脊髓后移、颈椎术后CCI是术后发生C5神经根麻痹的致病因素[OR(95%CI)分别为2.035(1.684~2.359)、3.542(2.465~9.254)、9.126(4.425~17.273)]。结论在术中开门角度大、术后CCI较大以及术后脊髓后移较大是引起颈椎单开门椎管成形术后发生C5神经根麻痹的危险因素。
关键词:椎管成形术;C5神经根麻痹;开门角度;术后颈椎曲度指数;脊髓后移
作者单位:天津市人民医院脊柱外科(邮编300120)
颈后路椎管成形术在治疗脊髓型颈椎病、颈椎后纵韧带骨化症、发育性颈椎管狭窄症等疾病方面具有脊髓功能改善明显、疗效持久、保留脊柱后方结构、维持颈椎稳定等优点,在近期和远期均取得了良好的疗效[1]。随着颈后路椎管成形术的广泛应用,其术后并发症越来越受到人们的重视。其中C5神经根麻痹是一个严重的术后并发症,影响了手术效果与患者满意率。Imagama等[2]进行的多中心研究发现,在1 858例颈后路椎板成形术患者中,43例(2.3%)发生了C5神经根麻痹。随着对C5神经根麻痹研究的逐渐深入,不同学者根据临床病例分析提出许多关于发病机制的假说。虽然观点目前尚不统一,但术后颈椎曲度指数(cervical curvature index,CCI)[1]、脊髓后移[2]、神经根栓系[3]、脊髓内缺血信号[4]、后纵韧带骨化[5-6]、颈椎椎间孔狭窄[2,7]、椎板开门角度[8-9]等因素被普遍认为是导致C5神经根麻痹发生的主要原因。因此,分析C5神经根麻痹的危险因素,对于减少颈椎术后C5神经根麻痹有着积极的作用。
1 资料与方法
1.1一般资料回顾性分析我院2009年1月—2012年12月采用单开门颈椎管成形术治疗脊髓型颈椎病、颈椎后纵韧带骨化症及颈椎管狭窄症,且获得随访的患者254例,男146例,女108例,平均年龄(52.5±3.4)岁。将患者按照是否出现颈椎术后C5神经根麻痹分成神经麻痹组和无神经麻痹组。患者的术前主要症状为:经系统检查存在锥体束征,腱反射亢进,病理反射阳性,躯干存在典型感觉障碍区域,四肢肌力存在不同程度下降,行走不稳及踏棉感,双手精细动作下降。X线检查提示:颈椎退行性改变,颈椎椎管狭窄,椎体后缘骨赘形成。CT检查提示:颈椎退行性改变,椎间盘退变伴后突出。MRI检查提示:颈椎退行性改变,椎间盘突出,颈椎管狭窄,脊髓神经受压。2组患者术前一般资料比较见表1。术前影像学资料比较见表2。
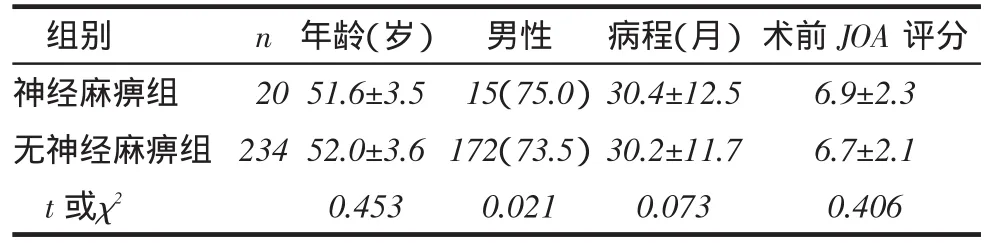
Tab. 1 Comparison of clinical data between two groups表1 2组一般资料比较
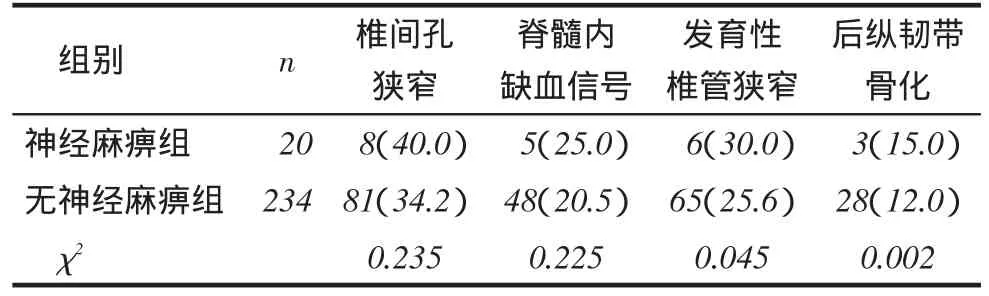
Tab. 2 Comparison of pre-operation radiography between two groups表2术前影像学资料比较 例(%)
1.2手术方法采用日本平林教授描述的常规单开门颈椎管成型术式,患者全麻,俯卧位,颈部略前屈。常规后正中入路,沿头颊肌间隙分离,逐步骨膜下剥离肌肉,显露出C3~7的椎板,处理C2/3、C7/T1椎板间隙。门轴侧在椎板根部将椎板外侧皮质骨切断,保留内侧皮质;开门侧在椎板根部将椎板切断。把开门的椎板用10号丝线悬吊于门轴侧小关节囊韧带上,术中尽可能修复头颊肌、半棘肌在C2棘突上的止点。术后佩戴硬质颈围2个月,取下颈围后开始颈肌等长收缩锻炼。
1.3 C5神经根麻痹评价术后C5神经根麻痹判定:颈椎后路术后出现一侧或两侧三角肌、肱二头肌肌力下降至少1级以上;伴或不伴C5神经根支配区疼痛、感觉减退;并且不伴有下肢神经症状加重。
1.4 CCI的测量将C2与C7椎体后下缘做连线为A线,将C3~6椎体后下缘向A线作垂线,分别为a1、a2、a3、a4, CCI为a1~a4长度的和与A长度的百分比,即CCI=(a1+a2+ a3+a4)/A×100%。示意图见图1。
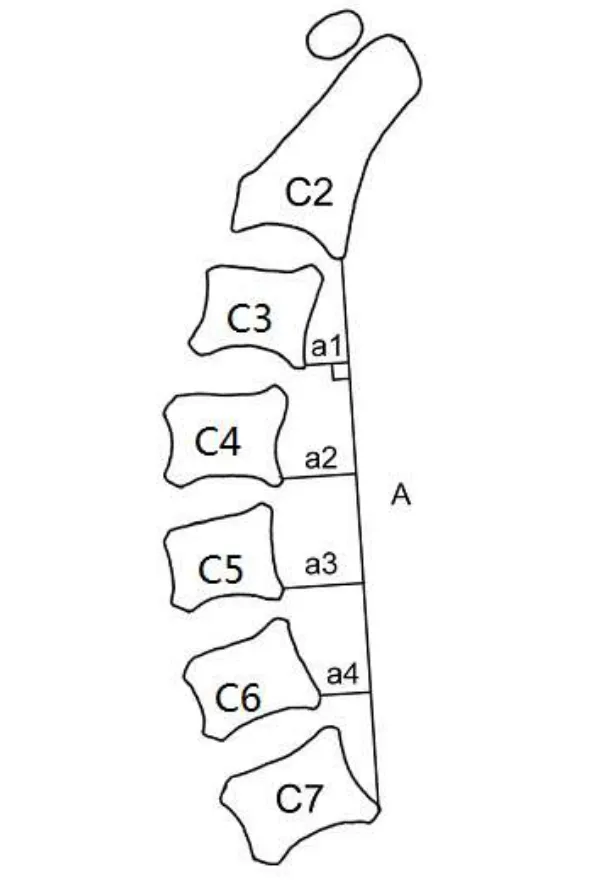
Fig. 1 Illustration showingthe measurement of cervical curvature index(CCI)图1 CCI测量图示
1.5术后复查与随访术后7 d,复查颈椎正侧位X线、颈椎CT、颈椎MRI,并测量颈椎术后CCI、脊髓后移以及开门角度。术后随访按照3个月、6个月、18个月、3年进行随访。随访时进行颈椎正侧位X线、颈椎CT检查,了解术后门轴侧的骨愈合情况。
1.6统计学方法采用SPSS 18.0统计学软件进行分析,计量资料采用x ±s表示,2组间均数比较采用t检验。计数资料用例(%)表示,组间比较采用χ2检验。C5神经根麻痹危险因素评估采用Logistic回归分析,计算比值比(OR)及其95%可信区间(95%CI)。统计检测均基于双尾,P<0.05为差异有统计学意义。
2 结果
2.1 C5神经根麻痹的发生特点在所有进行颈椎后路椎管成形术的患者中,术后发生C5神经根麻痹20例,平均减压(4.6±0.5)个节段。无神经麻痹234例,平均减压(4.7±0.5)个节段。20例中按手术后发病时间分为手术后3 d 1例、4 d 2例、7 d 5例、8 d 5例、9 d 3例、10 d 1例、手术2周后3例。按发生的侧别分为左侧9例(45%),右侧11例(55%),无双侧C5神经根麻痹患者。8例伴有C5神经根支配区的感觉减退,12例无感觉减退。神经麻痹组术后开门角度、脊髓后移及CCI均高于无神经麻痹组,见表3。
2.2 C5神经根麻痹危险因素分析将有无C5神经根麻痹(有=1,无=0)作为因变量,将年龄、性别(男=1,女=0)、病程、发育性椎管狭窄(有=1,无=0)、椎间孔狭窄(有=1,无=0)、脊髓内缺血信号(有=1,无=0)、后纵韧带骨化(有=1,无=0)、脊髓后移、开门角度、术后CCI作为自变量,进行多因素非条件Lo⁃gistic逐步回归分析。结果显示,术后开门角度大、脊髓后移距离大和术后CCI高为发生C5神经根麻痹的危险因素。见表4。
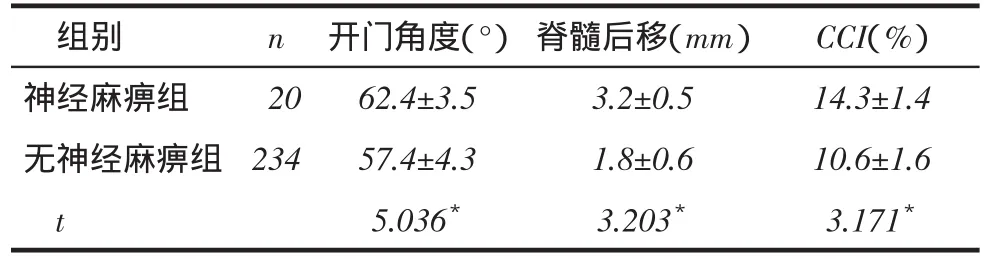
Tab. 3 Comparison of post-operation radiography between two groups表3术后影像学资料的比较 (x ±s)
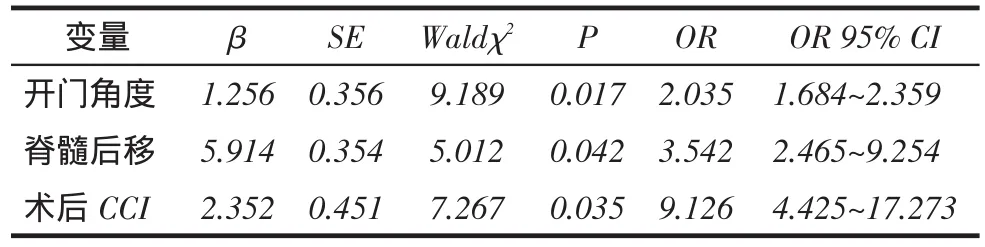
Tab. 4 Logistic regression analysis for the risk factors of postoperative C5 palsy表4 C5神经根麻痹危险因素Logistic回归分析
2.3随访结果所有患者术后随访18个月以上,平均(24.9±2.6)个月,无失访病例。出现C5神经根麻痹的患者,其症状在术后1~12个月内逐步缓解至基本正常,平均时间为(5.9±1.2)个月。三角肌、肱二头肌肌力下降至2级或2级以下,术后6~12个月基本正常;三角肌、肱二头肌肌力下降至3~4级,术后1~3个月恢复正常。
3 讨论
颈椎后路椎管成形术是通过扩大椎管后方,达到脊髓减压的目的[5,9]。但术后出现C5神经根麻痹的并发症较为多见,不但对临床医生的治疗带来了挑战,而且对患者生活造成一定困扰。自上世纪60年代Scoville[10]和Stoops[11]报道C5神经根麻痹以来,许多学者进行了大量相关研究,提出了一些本病发生的机制。但这些机制是否与C5神经根麻痹直接相关,尚有争论。
本组患者没有术后即刻发生C5神经根麻痹者,最早1例为术后3 d发病。这说明本组患者中不存在术中神经根损伤的情况。经过长时间的手术训练,术者技巧不断提高,可以避免神经根直接损伤的发生。C5神经根麻痹组患者的术中开门角度>60°有12例,部分患者开门达到70°。本研究结果表明开门>60°时C5神经根麻痹发生的概率较高,与一些学者的观点一致。有研究指出椎管扩大成形术后椎板掀开的角度>60°时,术后神经根症状发生率明显增高,术中没有很好地控制开门角度,造成开门过大使脊髓后移较大,加剧了神经根栓系效应[9,12]。
既往观点认为术后脊髓后移幅度与术后神经症状的缓解呈正相关[13]。Shiozaki等[14]报道术后24 h脊髓平均后移2.8 mm,最大值在C5水平处,术后2周减小到1.8 mm,而C5神经根麻痹的患者术后脊髓后移5.5 mm,术后2周下降到3.0 mm。本研究显示,神经麻痹组脊髓后移的幅度较大,且高于无神经麻痹组。且神经麻痹组术后CCI的改变也较大。Katsumi等[15]认为,术后颈椎CCI较大是颈椎单开门椎管成形术后形成C5神经根麻痹的一个确定因素,但是其原因尚未明确。推测其原因为:术后颈椎CCI较大迫使脊髓后移加大,加重了神经根的张力;术后颈椎CCI加大会间接使神经根孔减小,压迫C5神经根根。
综上所述,C5神经根麻痹的发生是由多种原因造成的,其中术后颈椎CCI变大,脊髓后移距离大,开门角度大是其发生的主要危险因素,但其发生与疾病种类、术式的关系尚未明确。
参考文献
[1] Hirabayashi K, Watanabe K, Wakano K, et al. Expansive opendoor laminoplasty for cervical spinal stenotic myelopathy [J]. Spine (Phila Pa1976), 1983, 8(7):693-699.
[2] Imagama S, Matsuyama Y, Yukawa Y, et al. C5 palsy after cervical laminoplasty: a multicentre study [J]. Bone Joint Surg Br, 2010, 92 (3):393-400. doi: 10.1302/0301-620X.92B3.22786.
[3] Nassr A, Eck JC, Ponnappan RK, et al. The incidence of C5 palsy after multilevel cervical decompression procedures: a review of 750 consecutive cases[J]. Spine (Phila Pa 1976), 2012, 37(3): 174-178. doi: 10.1097/BRS.0b013e318219cfe9.
[4] Guan BG, Deng SC, Han Y. Correlation of hyperintensity T2-weight⁃ed magnetic resonance imaging and prognosis of cervical spondylot⁃ic myelopathy[J]. Tianjin Med J, 2015, 43(8):954-957. [官丙刚,邓树才,韩燕.颈脊髓MRI T2高信号变化与脊髓型颈椎病预后的关系[J].天津医药, 2015, 43(8):954- 957]. doi:10.11958/j. issn.0253-9896.2015.08.034.
[5] Zhao X, Xue Y, Pan F, et al. Extensive laminectomy for the treat⁃ment of ossification of the posterior longitudinal ligament in the cer⁃vical spine[J]. Arch Orthop Trauma Surg, 2012,132 (2): 203-209. doi: 10.1007/s00402-011-1420-4.
[6] Kim S, Lee SH, Kim ES, et al. Clinical and radiographic analysis of C5 palsy after anterior cervical decompression and fusion for cervi⁃cal degenerative disease[J]. J Spinal Disord Tech, 2014, 27(8):436-441. doi: 10.1097/BSD.0b013e31826a10b0.
[7] Nakashima H, Imagama S, Yukawa Y, et al. Multivariate analysis ofC-5 palsy incidence after cervical posterior fusion with instrumenta⁃tion[J]. J Neurosurg Spine, 2012, 17(2):103- 110. doi: 10.3171/ 2012.4.SPINE11255.
[8] Kim K, Isu T, Sugawara A, et al. Selective posterior decompression of the cervical spine[J]. Neurol Med Chir(Tokyo), 2011, 51(2): 108-112.
[9] Zhang H, Lu S, Sun T, et al. Effect of lamina open angles in expan⁃sion open-door laminoplasty on the clinical results in treating cervi⁃cal spondylotic myelopathy[J]. J Spinal Disord Tech, 2015, 28(3): 89-94. doi: 10.1097/BSD.0b013e3182695295.
[10] Scoville WB. Cervical spondylosis treated by bilateral facetectomy and laminectomy[J]. JNeurosurg, 1961, 18:423-428.
[11] Stoops WL, King RB. Neural complication of cervical s pondylosis:their response to laminetcomy and foraminotomy[J]. J Neurosurg, 1962, 19:986-999.
[12] Currier BL. Neurological complications of cervical spine surgery: C5 palsy and intraoperative monitoring[J]. Spine(phila Pa 1976), 2012, 37(5): E328-334. doi: 10.1097/BRS.0b013e3182417276.
[13] Katonis P, Papadakis SA, Galanakos S, et al. Lateral massscrew complications: analysis of 1662 screws[J]. Spinal Disord Tech, 2011, 24(7): 415-420. doi: 10.1097/BSD.0b013e3182024c06.
[14] Shiozaki T, Otsuka H, Nakata Y, et al. Spinal cord shift on magnetic resonance imaging at 24 hours after cervical laminoplasty[J]. Spine (Phila Pa 1976), 2009, 34(3):274- 279. doi: 10.1097/BRS.0b0 13e318194e275.
[15] Katsumi K, Yamazaki A, Watanabe K, et al. Can prophylactic bilat⁃eral C4/C5 foraminotomy prevent postoperative C5 palsy after opendoor laminoplasty? a prospective study[J]. Spine(Phila Pa 1976), 2012, 37(9):748-754. doi: 10.1097/BRS.0b013e3182326957.
(2015-09-20收稿2015-12-09修回)
(本文编辑李鹏)
Analysis of pathogenic factors for C5 palsy after open-door laminoplasty
LI Huiming, XIA Gang, LIU Yang, TIAN Rong
Department of Spine Surgery, Union Medical Center, Tianjin 300120, China
Abstract:Objective To discuss the risk factors of C5 never palsy incidence after cervical open-door laminoplasty. Methods This study involved 254 patients with cervical spondylotic myelopathy, who underwent expansive open-door lam⁃inoplasty in our hospital between January 2009 and December 2012. Patients were divided into two groups according to the incidence of C5 palsy after operation. Group A included 20 patients with C5 palsy and group B included 234 cases without C5 palsy. The risk factors for postoperative C5 palsy were compared between two groups. The factors may affect the inci⁃dence of C5 palsy were analyze. Results All cases received follow-up with an average follow-up time (24.9±2.6) months. Values of cervical curvature index (CCI), lamina open angles and spinal cord shift were significantly greater in group A than those of group B (P<0.05). There were no significant differences in preoperative intramedullary high signal, ossification of posterior longitudinal ligament and intervertebral foramen stenosis between two groups (P>0.05). Results of Logistic regres⁃sion analysis of multiple factors showed that lamina open angles, the pathogenic factors of C5 palsy included the spinal cord shift and postoperative CCI [OR(95%CI):2.035(1.684-2.359), 3.542 (2.465-9.254) and 9.126(4.425-17.273). Conclusion The angle of open door too large, CCI and spinal cord shift are risk factors for postoperative C5 palsy.
Key words:laminoplasty;C5 nerve palsy;laminaopen angles;cervical curvature index;spinal cord shift
中图分类号:R681.5
文献标志码:A
DOI:10.11958/20150180
作者简介:李会明(1975),男,大学本科,主治医师,主要从事脊柱外科相关研究
