基于累积评分的食管癌术后吻合口瘘的风险分级系统
2016-04-12张磊李辉侯生才苗劲柏
张磊 李辉 侯生才 苗劲柏
基于累积评分的食管癌术后吻合口瘘的风险分级系统
张磊 李辉 侯生才 苗劲柏
目的建立食管恶性肿瘤术后吻合口瘘并发症的风险分级系统,为食管癌切除术后发生胃食管吻合口瘘风险分级,识别潜在的高危患者。方法回顾性收集2010年1月至2015年1月于北京朝阳医院胸外科接受食管癌手术患者的临床资料,共285例食管癌患者被纳入分析。对术后胃食管吻合口瘘的潜在危险因素进行单因素分析和Logistic多因素回归分析,确定影响食管恶性肿瘤术后吻合口瘘的独立预测因素;并根据预测因素的权重进行赋值,最终建立食管恶性肿瘤术后吻合口瘘并发症的风险分级系统。结果全组患者术后食管胃吻合口瘘发生率为9.5%(27/285),院内病死率为2.8%(8/285)。Logistic多因素回归分析发现,颈部吻合、年龄>69岁及血浆白蛋白<25g/L是食管癌术后吻合口瘘的独立危险因素。每个独立危险因素均赋值1分,根据患者累积评分进行分组,其中0、1、2、3分组术后吻合瘘的发生率分别为2.2%、7.4%、21.0%和37.5%。结论食管恶性肿瘤术后吻合口瘘风险分级系统,临床可操作性强,可识别食管癌术后吻合口瘘的高危患者。
食管恶性肿瘤; 吻合口瘘; Logistic回归; 赋值
食管癌手术风险大,术后并发症发生率高,尤其是消化道重建后的吻合口并发症严重困扰胸外科医师,是患者术后死亡的重要原因[1]。近年来,在食管癌手术技术和围术期管理方面已取得了巨大进步,但是多项研究[1-2]报道,术后吻合口瘘发生率仍高达10%以上。在外科术后快速康复理念及循证医学的要求下,包括上消化道造影在内的常规术后吻合口瘘筛检方式的地位受到质疑[3],因此,如何对食管癌术后吻合口瘘风险进行准确分级,按照患者吻合口瘘风险分级进行个体化管理,显得越来越急迫。尽管国内外存在诸多针对食管癌术后并发症危险因素的研究,但尚缺乏具体针对术后吻合口瘘风险分级的评估方法。
本研究旨在探索一种临床实践中具体可行的食管恶性肿瘤术后吻合口瘘并发症的风险分级方式,术前识别发生食管吻合口瘘的潜在高危患者,以期恰当选择手术患者及优化高危患者术后管理方案。
资料与方法
一、入组标准
选取2010年1月至2015年1月间接受食管癌手术的患者为研究对象,所有入组患者均经术前活检及术后病理确诊为食管癌。研究对象入组标准:①年龄>18岁;②接受食管癌根治手术;③既往未接受其他胃肠道手术;④临床数据资料完整。研究对象排除标准:①食管病变外侵严重,施行姑息减症手术;②术前因肿瘤组织坏死,已发生食管瘘;③术前未接受新辅助放疗或化疗。
二、潜在风险因素与结局指标
入选对象的潜在影响吻合口瘘的变量包括性别、年龄、身高、体重指数(body mass index,BMI)、吸烟史、高血压、糖尿病、术前血红蛋白、血浆白蛋白(记录术前1天、术后第1天、术后第3天的血浆白蛋白数值,取三者中的最低值)、术中出血量、手术时间、吻合口位置、管状胃、手术方式、肿瘤病理类型、肿瘤T分期。食管癌术后并发症诊断、分级标准依据Clavien-Dindo系统[4]。主要结局指标为胃食管吻合口瘘,其他结局变量包括院内病死率、心肺相关并发症和消化系统并发症。
三、统计学分析
对选择的潜在危险因素进行单因素分析,对于呈正态分布连续性数据变量采用两样本的独立t检验,非正态分布的连续性数据变量应用秩和检验;对于二分类变量及等级变量采用χ2检验。对于P<0.30的连续性数据变量,应用ROC曲线识别最佳切点,将其转化为二分类变量,为下一步Logistic回归分析做准备。
完成风险因素的单因素分析后,进入多因素Logistic回归分析的条件是P<0.30;采用向前逐步选择变量法(Stepwise Forward)筛选变量,建立Logistic多因素回归模型,P<0.05的变量保留,成为最终影响吻合口瘘的独立危险因素。
依据Logistic多因素回归模型中预测因素的回归系数,为独立危险因素赋值[5];然后根据赋值结果,计算样本中每一患者的累积评分;再依据患者累积分值,对原始样本进行分组,最后计算各组患者胃食管吻合口瘘的发生率。采用SPSS19.0统计软件进行数据分析。
结 果
一、患者一般情况
本研究共收集290例食管癌手术患者资料,出组5例,其中2例因为术中见肿瘤外侵严重,无法完整切除,行单纯行胃造瘘术;2例食管癌切除后行R-Y吻合消化道重建术;另外1例术前已发生食管癌病灶坏死穿孔。纳入分析的285例食管癌手术患者,其中胸内吻合227例,颈部吻合58例,术后总体胃食管吻合口瘘发生率9.5%(27/285),病死率2.8%(8/285),其中3例死于术后吻合口瘘,3例死于肺部感染后继发呼吸衰竭,1例死于术后脑梗,1例死于心源性猝死。患者一般情况资料情况见表1。
二、单因素分析
单因素分析结果如表2所示,年龄(P=0.03)、血浆白蛋白(P=0.01)及吻合口位置(P<0.01)是影响食管癌术后胃食管吻合口瘘发生的潜在危险因素。然后,将年龄、血浆白蛋白变量作为预测因素,将吻合口瘘作为结局指标,分别绘制年龄-吻合口瘘及血浆白蛋白-吻合口瘘的ROC曲线(图1、2),识别年龄和白蛋白具有最佳预测值的切点分别为69岁(敏感度为48%,特异度为75%)和25g/L(敏感度为33%,特异度为45%)。运用切点分别将年龄与白蛋白变量转化为二分类变量,逐一进行卡方检验(表2),结果显示血浆白蛋白<25g/L(P=0.02)和年龄>69岁(P=0.01)是影响食管癌术后胃食管吻合口瘘发生的潜在危险因素。

表1 290例患者一般情况及临床资料
三、Logistic多因素分析
将年龄>69岁、白蛋白<25g/L以及吻合口位置变量进入Logistic多因素回归分析,采用向前逐步选择变量法(Stepwise Forward)筛选变量。Logistic多因素回归分析结果见表3,提示吻合口位置(OR=3.78,95%CI为1.60~8.92)、年龄>69岁(OR=2.84,95%CI为1.45~7.76)及血浆白蛋白<25g/L(OR=2.59,95%CI为1.22~7.34)是食管癌术后吻合口瘘的独立预测因素。应用Hosmer-Lemeshowχ2检验(Goodness-of-Fit Testing)评价模型预测精度,结果χ2=1.04,P=0.90,说明Logistic预测模型结果与实际结果符合良好。
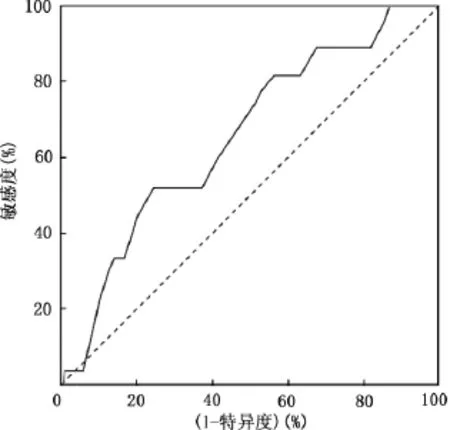
图1 年龄预测食管癌术后吻合口瘘的ROC曲线

图2 血浆白蛋白(ALB)预测食管癌术后吻合口瘘的ROC曲线
四、赋值
Logistic回归模型中3个独立项预测因素的回归系数均接近于1(表3),故将颈部吻合、年龄>79岁及血浆白蛋白<25g/L均予赋值1分。然后根据赋值原则,计算样本中每一患者的累积评分;依据患者评分结果,将原始样本分为四组:A组(0分,n=94)、B组(1分,n=121)、C组(2分,n=62)和D组(3分,n=8)。结果显示:随着患者评分的增加,吻合口瘘发生率呈现明显上升趋势;各组间吻合口瘘发生率存在明显差异(χ2=24.8,P<0.01):A组(0分)2.2%,B组(1分)7.4%,C组(2分)21.0%,D组(3分)37.5%(图3)。
表2 食管癌术后吻合口瘘风险因素的单因素分析[(例数(%)或±s]

表2 食管癌术后吻合口瘘风险因素的单因素分析[(例数(%)或±s]
风险因素吻合口瘘无吻合口瘘χ2/t值P值0.1 1.00年龄(岁)66.1(9.6)62.0(8.6)2.2 0.03 BMI(kg/m2)22.4±3.6 22.8±3.6 0.8 0.57吸烟史17(63.0%)173(67.1%)0.2 0.67糖尿病2(7.4%)23(8.9%)0.1 1.00高血压6(22.2%)59(22.9%)0.1 1.00白蛋白(g/L)24.1±3.1 25.8±2.9 2.8 0.01血红蛋白(g/L)133±10.85 135.25±14.35 0.6 0.43手术方式(开胸)26(96.3%)229(88.8%)1.5 0.33管状胃13(48.1%)143(55.4%)0.5 0.54手术时间(h)3.5±2.0 3.2±1.6 0.3 0.65 T分期一一0.8 0.86病理类型(鳞癌)20(74.1%)179(69.4%)1.4 0.49年龄>69岁14(51.9%)63(24.4%)9.3 0.01血浆白蛋白<25g/L 19(70.4%)116(45.0%)性别(男)23(85.2%)215(83.3%)6.3 0.02

表3 食管癌术后吻合口瘘的多因素Logistic回归分析
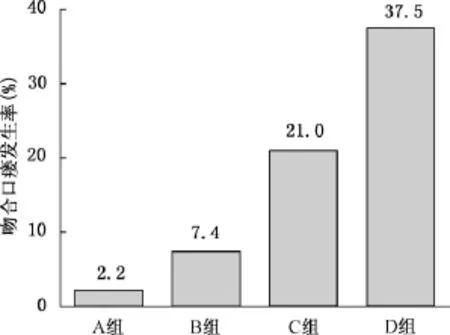
图3 食管癌不同评分组术后吻合瘘发生率变化趋势
讨 论
在世界范围内,食管恶性肿瘤在所有肿瘤发病率排名中居第八位,肿瘤相关病死率居第六位,目前总体发病率仍呈现上升趋势,其中超过80%的病例分布在发展中国家,我国是食管癌恶性肿瘤的高发区[6]。外科手术是食管恶性肿瘤患者多学科诊疗方案的重要组成部分,而食管癌手术本身的高创伤特点,以及食管癌患者的普遍高龄状态,使得食管癌术后管理显得至关重要。在外科快速康复理念及个体化医学的要求下,如何缩短术后康复时间、实现术后管理的个体化,是目前研究的热点。本研究通过为食管恶性肿瘤术后吻合口瘘的风险分级,有效地区分高危患者,是实现食管癌术后患者个体化管理的前提。
本研究通过回顾性收集我院食管恶性肿瘤手术患者的临床资料,应用Logistic多因素回归的统计方法,发现影响食管癌术后胃食管吻合口瘘的独立危险因素包括颈部吻合、年龄>69岁及血浆白蛋白<25g/L。运用风险赋值的方法,建立了一种便于临床应用的风险评分方法,为食管恶性肿瘤术后吻合口瘘并发症的风险分级。
很早以前就认识到,胃食管吻合口位置是影响吻合口愈合的重要因素,颈部吻合的食管癌患者吻合口瘘发生率高于胸内吻合。美国胸外科协会的一项包括7 595例食管癌手术患者的大数据库统计研究显示,食管癌术后总体吻合口瘘发生率为10.6%,其中颈部吻合组发生率为12.3%,胸内吻合口组发生率为9.3%[7]。本研究结果提示颈部吻合是影响食管癌术后吻合口瘘的独立危险因素,其中颈部吻合、胸内吻合组瘘口发生率分别为20.7%和6.6%。但是两组患者在术后病死率(胸内吻合组为2.2%,颈部吻合组为1.8%,P=0.83)、呼吸系统并发症(胸内吻合组为10.3%,颈部吻合组为13%,P=0.63)方面无明显统计学差异。
目前,对于年龄与食管胃吻合口瘘发生率之间关系的影响存在争议。理论上高龄患者全身血管病变的发生率明显增高,可通过影响消化道重建后胃食管吻合口周围的血供来增加胃食管吻合口瘘的发生率。国外研究[8]认为,高龄与吻合口瘘发生率之间无明确统计学差异,但高龄患者一旦出现吻合口瘘,吻合口瘘的相关病死率明显增高。多项研究[8-11]显示,高龄食管癌患者术后面临更高的病死率、心肺并发症发生率以及吻合口瘘相关病死率。我们发现,年龄>69岁是食管癌术后吻合口瘘的独立危险因素,大于69岁组患者的吻合口瘘发生率、术后病死率、呼吸系统并发症发生率分别为18.2%、3.9%和15.1%,均显著高于小于69岁组的6.3%、1.4%和9.3%,差异有统计学意义(P=0.01,P=0.35,P=0.19)。
全身营养状况也是影响食管癌术后吻合口瘘的重要因素。白蛋白水平是反映患者营养状况的较好指标,由于食管恶性肿瘤本身的消耗性特征以及患者合并进食困难,术前食管癌患者可出现不同程度的低蛋白血症;经过手术的打击后,术后会出现严重的低蛋白血症。处于低白蛋白水平的食管癌患者,全身处于营养消耗状态,胃食管吻合口局部组织水肿,这都将严重影响胃食管吻合口愈合过程,延长愈合时间,导致吻合口瘘发生率升高。采用食管癌患者围术期血浆白蛋白水平作为患者的营养状况评价指标,发现血浆白蛋白<25g/L是食管恶性肿瘤术后吻合口瘘的独立预测因素(白蛋白<25g/L组为14.1%,白蛋白>25g/L组为5.3%,P=0.02);另外低白蛋白血症患者,术后呼吸系统并发症发生率也有增加趋势(白蛋白<25g/L组为14.5%,白蛋白>25g/L组为7.5%,P=0.08)。多项研究[12-13]也显示低营养状况的患者术后并发症和病死率均明显增加。
现如今,在循证医学及快速康复理念原则的指导下,食管恶性肿瘤术后管理方案的具体方式出现许多争议,比如食管癌术后患者常规行上消化道造影的意义被重新审视。多项研究[3,14]提示:上消化道造影对于食管癌术后吻合口瘘的诊断缺乏敏感性及特异性,因此在食管癌术后管理过程中,对所有食管癌患者统一开展上消化道造影检查显得不合时宜。通过对食管癌术后并发症风险进行准确分级,在术后管理过程中,不同风险分级患者区分管理,对高危患者实施重点筛检、观察,更加符合个体化医学与精准医学的原则。本研究通过结合运用Logistic回归与风险赋值,建立了一种简便可行的食管恶性肿瘤术后吻合口瘘风险分级方式;旨在为食管癌术后管理实现精准化、细致化提供一种依据,促进食管恶性肿瘤术后管理方式的变革。
本研究的局限性是样本量较小,需要在未来的研究中通过大样本数据验证食管癌术后吻合口瘘风险分级系统。
1 Markar S,Gronnier C,Duhamel A,et al.Pattern of postoperative mortality after esophageal cancer resection according to center volume:results from a large european multicenter study[J].Ann Surg Oncol,2015,22(8):2615-2623
2 Kassis ES,Kosinski AS,Ross P Jr,et al.Predictors of anastomotic leak after esophagectomy:an analysis of the society of thoracic surgeons general thoracic database[J].Ann Thorac Surg,2013,96(6):1919-1926.
3 Cools-Lartigue J,Andalib A,Abo-Alsaud A,et al.Routine contrast esophagram has minimal impact on the postoperative management of patients undergoing esophagectomy for esophageal cancer[J].Ann Surg Oncol,2014,21(8):2573-2579.
4 Dindo D,Demartines N,Clavien P-A.Classification of surgical complications[J].Ann Surg,2004,240(2):205-213.
5 Passman RS,Gingold DS,Amar D,et al.Prediction rule for atrial fibrillation after major noncardiac thoracic surgery[J].Ann Thorac Surg,2005,79(5):1698-1703.
6 Napier KJ.Esophageal cancer:areview of epidemiology,pathogenesis,staging workup and treatment modalities.World J Gastrointest Oncol,2014,6(5):112-120.
7 Kassis ES,Kosinski AS,Ross P,et al.Predictors of anastomotic leak after esophagectomy:an analysis of the Society of Thoracic Surgeons General Thoracic Database[J].Ann Thorac Surg,2013,96:1919-1926.
8 Schweigert M,Solymosi N,Dubecz A,et al.Current outcome of esophagectomy in the very elderly:experience of a German high-volume center[J].Am Surg,2013,79(8):754-763.
9 Tapias LF,Muniappan A,Wright CD,et al.Short and long-term outcomes after esophagectomy for cancer in elderly patients[J].Ann Thorac Surg,2013,95(5):1741-1748.
10 Markar SR,Karthikesalingam A,Thrumurthy S,et al.Systematic review and pooled analysis assessing the association between elderly age and outcome following surgical resection of esophageal malignancy[J].Dis Esophagus,2013,26(3):250-262.
11 于善海,李德生,伊力亚尔·夏合丁,等.食管癌切除术后并发症多因素Logistic回归分析及风险模型建立[J].世界华人消化杂志,2011,(34):3508-3513.
12 Marin FA,Lamonica-Garcia VC,Henry MA,et al.Grade of esophageal cancer and nutritional status impact on postsurgery outcomes[J].Arq Gastroenterol,2010,47(4):348-353.
13 Isabel TD,Correia M.The impact of malnutrition on morbidity,mortality,length of hospital stay and costs evaluated through a multivariate model analysis[J].Clinical Nutrition,2003,22(3):235-239.
14 Schaible A,Sauer P,Hartwig W,et al.Radiologic versus endoscopic evaluation of the conduit after esophageal resection:aprospective,blinded,intraindividually controlled diagnostic study[J].Surg Endosc,2014,28(7):2078-2085.
An aggregate score system to stratify the risk of anastomotic leakage after esophageal carcinoma surgery
Zhang Lei,Li Hui,Hou Shengcai,Miao Jinbai.Department of Thoracic Surgery,Beijing Chaoyang Hospital,Capital Medical University,Beijing 100020,China
Li Hui,Email:huilee@vip.sina.com
ObjectiveTo develop an aggregate score system to stratify the risk of anastomotic leakage after esophageal carcinoma surgery so as toscreen the patients with high risk for post-operative anastomotic leak.MethodsThe clinical data of patients undergoing esophageal carcinoma surgery in Department of Thoracic Surgery,Beijing Chaoyang Hospital between January 2010and January 2015 were retrospectively collected,and a total of 285patients were included for analysis.The independent risk factors for anastomotic leak after surgery were determined by univariate analysis and multivariate Logistic regression analysis.The scoring system was developed by proportional weighing of the independent risk factors,and patients were grouped into different classes according to their total score.ResultsThe incidence of anastomotic leak after operation was 9.5%(27/285),and the in-hospital mortality was 2.8%(8/285).Multivariate Logistic regression analysis revealed that the site of anastomosis(neck),age(>69years)and hypoalbuminemia(<25g/L)were independently correlated with anastomotic leak after esophageal carcinoma surgery.With each risk factor receiving weighted score of 1,the patients were divided into 4groups with an increased incidence of anastomotic leak:score 0 group,2.2%;score 1group,7.4%;score 2group,21.0%;and score 3group,37.5%.ConclusionsThe aggregate score system is a reliable and practical tool for identifying patients with high risk of developing anastomotic leak after esophageal carcinoma surgery.
Esophageal carcinoma; Anastomotic leak; Logistic regression; Scoring system
2016-01-08)
(本文编辑:周珠凤)
10.3877/cma.j.issn.2095-8773.2016.01.015
100020 北京,首都医科大学附属北京朝阳医院胸外科
李辉,Email:huilee@vip.sina.com
张磊,李辉,侯生才,等.基于累积评分的食管癌术后吻合口瘘的风险分级系统[J/CD].中华胸部外科电子杂志,2016,3(1):15-20.
