感染科多重耐药菌感染的临床特征及危险因素分析*
2016-03-16曲俊彦吕晓菊
曲俊彦 吕晓菊
(四川大学华西医院感染性疾病中心, 四川 成都 610041)
感染科多重耐药菌感染的临床特征及危险因素分析*
曲俊彦吕晓菊
(四川大学华西医院感染性疾病中心, 四川 成都 610041)
【摘要】目的探讨感染科多重耐药菌(MDRB)感染的临床特征及危险因素,为临床感染的控制及预防提供依据。方法回顾性研究四川大学华西医院2014年感染科明确诊断细菌感染患者90例,根据致病菌是否为MDRB,分为MDRB组及非MDRB组,总结其临床特征,并对引起MDRB感染的相关因素分别进行单因素及多因素Logistic 回归分析。结果MDR(多重耐药)组42例,非MDR组48例。两组患者均有发热,可出现咳嗽、咳痰、胸闷、气紧、意识障碍、腹痛、尿路刺激症状等。MDR组有19例存在复数菌感染,高于非MDR组(P<0.05)。多重耐药菌以鲍曼不动杆菌、肺炎克雷伯菌、大肠埃希菌多见。单因素Logistic回归分析显示,使用广谱抗菌药物≥3d、留置胃管或尿管等、手术、住院时间超过1周、重度贫血(Hb<60g/L)、低蛋白血症(A<30g/L)是MDRB感染的可能危险因素(P<0.05)。多因素Logistic回归分析显示,使用广谱抗菌药物≥3d、手术、住院时间超过1周是MDRB感染的可能危险因素(P<0.05)。结论目前多重耐药菌感染形势严峻。尽量缩短住院时间,个体化合理使用抗生素,减少侵袭性操作、积极治疗基础疾病、加强对症支持治疗是防治MDRB感染的重要措施。
【关键词】多重耐药菌; 临床特征; 危险因素
The clinical features and risk factors of patients with multidrug-resistant bacterial infections in infectious disease departmentQU Junyan, LV Xiaoju
(CenterofInfectiousDisease,WestChinaHospital,SichuanUniversity,Chengdu610041,China)
【Abstract】ObjectiveTo analyze the clinical characteristics and risk factors of patients with multidrug-resistant bacteria infections for better clinical infection control and prevention of the disease. MethodsA retrospective study was carried out in 90 patients with confirmed diagnosis of multidrug-resistant bacteria infections in 2014 in West China hospital of Sichuan University. The clinical features were reviewed. The risk factors associated with multidrug-resistant bacteria infections were examined with univariate and multivariate Logistic regression analysis. ResultsMDR group had 42 cases, non-MDR group had 48 cases. The clinical symptoms mainly include fever, cough, sputum, chest tightness, unconsciousness, abdominal pain, urinary irritation symptoms. Infection with multiple bacteria in MDR group was more common than that in non-MDR group. The most common multidrug resistant bacteria were Acinetobacter baumannii, Klebsiella pneumoniae and Escherichia coli. Univariate Logistic regression analysis showed that the risk factors associated with multidrug-resistant bacteria infections were antibiotic, invasive manipulation, surgery, long-termhospitalization, severe anemia (Hb<60g/L) and hypoalbuminemia (A<30g/L) (P<0.05). The multivariate Logistic regression analysis showed the risk factors were antibiotic, surgery and long-termhospitalization (P<0.05). ConclusionThe situation of MDRB infection is fairly severe. Shortening hospital stays, individual rational use of antibiotics, reducing the invasive operation, actively treating basic diseases, supporting treatment are important to effectively control MDRB infections.
【Key words】Multidrug-resistant bacteria; Risk factor; Clinical features
多重耐药菌(multidrug-resistant bacteria,MDRB)指对通常敏感常用的3类或3类以上抗菌药物同时呈现耐药的细菌。临床常见MDRB有耐甲氧西林金黄色葡萄球菌(MRSA)、耐万古霉素肠球菌(VRE)、产超广谱β-内酰胺酶(ESBLs)肠杆菌科细菌(如大肠埃希菌和肺炎克雷伯菌)、耐碳青霉烯类肠杆菌科细菌、多重耐药铜绿假单胞菌(MDRPA)、多重耐药鲍曼不动杆菌(MDRAB)等[1]。MDRB多为条件致病菌,主要感染抵抗力低的个体,可引起患者医院获得性感染。近年随着抗生素的广泛应用,MDRB感染呈增加趋势,甚至是造成医院感染暴发的主要致病菌。MDRB耐药情况极为严峻,给临床抗感染治疗带来了严峻挑战[2]。因此,了解MDRB感染的危险因素及临床特征,对于预防和控制MDRB感染具有重要意义。目前国内外相关研究主要集中在重症监护室、呼吸科、老年科[3-5],尚无感染科相关资料,本研究将我院感染性疾病中心90例感染性疾病中42例经病原学及药敏试验证实为MDRB感染病例的临床特征及危险因素进行分析,为更有效防治MDRB感染提供临床依据。
1资料与方法
1.1一般资料采用回顾性调查的方法随机抽取2014 年1月~12 月四川大学华西医院感染性疾病中心临床感染患者90例。纳入标准:住院病人临床标本(如血、尿、痰、骨髓、分泌物等)病原学培养结果阳性者,同时具有细菌感染的临床症状、体征,结合实验室检查及影像学检查判断为多重耐药菌感染。排除标准:培养阳性但临床考虑感染者,年龄<18岁。根据多重耐药菌判断标准[1],分为MDRB感染组42例和非MDRB感染组48例。
1.2方法
1.2.1细菌培养及鉴定、药敏试验两组患者的标本按《全国检验标准操作规程》进行分离培养,采用美国MicroScan WalkAway-40/96全自动微生物鉴定仪和药敏系统进行菌种鉴定,检测抗菌药最低抑菌浓度与药敏试验。根据美国临床实验室标准化委员会(CLSI)建议选择抗菌药物,药敏结果判定以2012年更新内容为标准[6]。质控菌株为金黄色葡萄球菌ATCC25923,大肠埃希菌ATCC25922,铜绿假单胞菌ATCC27853和肺炎克雷伯菌ATCC700603。
1.2.2危险因素分析采用单因素分析方法对性别、使用广谱抗菌药物≥3d、糖皮质激素及免疫抑制剂、中心静脉置管、重度贫血(Hb<60g/L)、机械通气、肿瘤放化疗、手术、低蛋白血症(A<30g/L)、住院时间超过1周、留置胃管或尿管等、肠外营养、基础疾病(肿瘤、慢性肺疾病、自身免疫性疾病、糖尿病、合并器官功能不全) 17项相关危险因素按两分类(有:1,无:0)进行赋值量化,年龄按实际数字计算,分析各因素与MDRB感染的关系。采用多元logistic建立模型进行拟合多因素分析,通过统计学筛选结合临床意义获得最佳模型,
1.3统计学分析采用SPSS 13.0软件进行统计分析。计量资料进行正态性检验,正态分布资料以t检验比较组间差异,计数资料以2检验比较组间差异。采用单因素Logistic和多因素Logistic回归分析MDRB感染的可能危险因素。P<0.05为差异有统计学意义。
2结果
2.1一般资料90例患者中男性57例(63.3%,57/90),女性33例(36.7%,33/90),年龄18~97(50.88±16.81)岁,>60岁者28例(31.1%)。所有研究对象均有发热,其中低热8例,中高热82例(91.1%)。病程中伴有咳嗽、咳痰26例(28.9%),腹痛9例(10.0%),胸闷、气紧19例(21.1%),意识障碍9例(10.0%),尿路刺激症状6例(6.7%)。MDR组有19例存在复数菌感染,高于非MDR组(P<0.05)。MDR组以肺部感染多见,非MDR组常见血流感染,见表1。

表1 两组感染患者临床基本特征比较
2.2多重耐药菌构成及来源90例患者共分离出病原菌259株,主要为金黄色葡萄球菌、鲍曼不动杆菌、肺炎克雷伯菌、大肠埃希菌、铜绿假单胞菌和肠球菌属,共210株。其中MDRBs 143株,占所有分离病原菌的55.2%(143/259) 。MDRB可见于各种临床标本,包括痰、尿液、分泌物、血液、引流液、穿刺液等。主要分布在呼吸道、血液及各种分泌物中,三者共占79.0%。呼吸道标本以鲍曼不动杆菌、铜绿假单胞菌、大肠埃希菌多见。血标本多见肺炎克雷伯菌、大肠埃希菌。分泌物中以铜绿假单胞菌、鲍曼不动杆菌多见。临床常见分离菌株分布情况(见表2)。另外,有8名患者同时合并真菌感染,共分离出真菌15株,包括念珠菌14株(白色念珠菌5株,光滑念珠菌6株、热带念珠菌2株、克柔念珠菌1株)及曲霉菌1株。
2.3药敏试验结果所有菌株均使用常用抗菌药物进行了体外药敏试验,药敏结果显示,鲍曼不动杆菌对大多数抗菌药物耐药,对亚胺培南的耐药率为88.5%,对替加环素、米诺环素、头孢哌酮舒巴坦的耐药率分别为4.5%、24.1%、21.9%。所有检测革兰阴性耐药株均对氨苄青霉素、头孢曲松、头孢他啶、头孢他啶耐药,多重耐药肺炎克雷伯菌、大肠埃希菌对替加环素的耐药率分别为14.3%和0,所有检测革兰阴性耐药菌均对多粘菌素敏感。革兰阳性多重耐药株中金黄色葡萄球菌及屎肠球菌对左氧氟沙星、青霉素、红霉素、庆大霉素均耐药。金黄色葡萄球菌对万古霉素、替加环素及利奈唑胺的敏感率均为100%,检出万古霉素耐药屎肠球菌1株,未检出万古霉素耐药粪肠球菌。革兰阴性MDRB对常用抗菌药物的药敏结果(见表3),革兰阳性MDRB对常用抗菌药物的药敏结果,见表4。
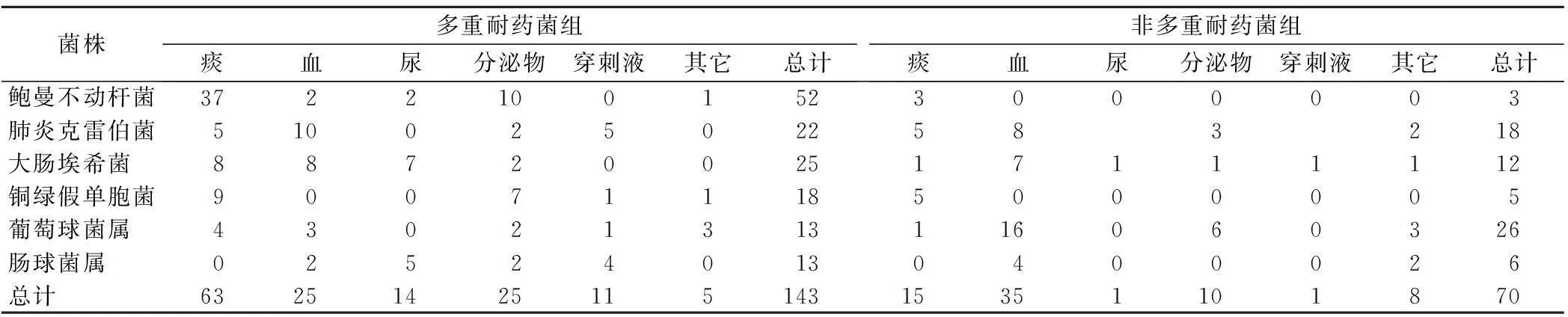
表2 两组患者临床分离常见菌株分布情况

表3 革兰阴性多重耐药菌对常用抗菌药物的药敏结果(×10-2)
注:R.耐药;I.中介;S.敏感;-.未做
表4革兰阳性多重耐药菌对常用抗菌药物的药敏结果(×10-2)
Table 4Susceptibility test results of multi-resistant Gram-positive bacteria to antibiotics

抗菌药金黄色葡萄球菌RIS屎肠球菌RIS克林霉素83.3016.710000环丙沙星87.5012.510000呋喃妥因25.0075.030.853.815.4莫西沙星28.657.114.310000左氧氟沙星1000010000四环素1000076.9023.1青霉素1000010000红霉素1000010000庆大霉素1000010000万古霉素001009.1090.9替加环素0010000100利奈唑胺0010000100
2.4基础疾病及危险因素所有MDRB感染者均有基础疾病,其中37例(88.1%)有2种及2种以上基础疾病,37例患者(88.1%)有3个或3个以上危险因素。46例非MDRB感染者有基础疾病,28例(58.3%)有2种及2种以上基础疾病,21例患者(43.8%)有3个或3个以上危险因素,见表5。
2.5单因素回归分析结果显示:使用广谱抗菌药物≥3d、留置胃管或尿管等、手术、住院时间超过1周、低蛋白血症(A<30g/L)、重度贫血(Hb<60g/L)6项因素是MDRB感染的可能危险因素(P<0.05)。
2.6多因素logistic回归分析结果表明,使用广谱抗菌药物≥3d、手术、住院时间超过1周是MDRB感染的可能危险因素(P<0.05),见表6。

表5 感染科90例感染患者危险因素及基础疾病
3讨论
近年随着广谱抗菌药物的广泛使用、侵袭性操作、免疫抑制剂及器官移植的增多,多重耐药菌感染日益突出,已成为目前临床抗感染治疗的难题。目前由于我国各级医院条件及管理水平的限制,MDRB感染严重影响医疗质量和医疗安全,因此,如何有效预防及控制MDRB感染,成为当代医学亟需解决的问题。国内外有研究对呼吸科、老年科、ICU病房、妇产科发生MDRB感染的临床特征及危险因素进行分析,但是,不同群体的基础疾病、住院时间等存在差异,因此,某些群体发生MDRB感染的危险因素可能并不适合其他群体,本研究总结我院感染科病人MDRB感染的临床特征及危险因素,为感染科MDRB感染预防和控制措施提供理论依据,以降低耐药菌医院感染的发生率和病死率。
本研究结果提示MDRB感染组多为男性患者,且易合并复数菌感染。MDRB和非MDRB均可引起全身各类型感染,包括医院获得性肺炎、血流感染、手术部位感染、尿路感染等。最常见的多重耐药菌为鲍曼不动杆菌、肺炎克雷伯菌及大肠埃希菌,与以往报道结果相似[7,8]。所有检测MDRB对多粘菌素均敏感。多重耐药鲍曼不动杆菌对亚胺培南的耐药率为88.5%,可能因为我院多收治危重感染患者,大多患者来我科住院之前已在外院或其他科室进行抗菌药物治疗效果欠佳而转入我科,存在诱发细菌耐药的高危因素。除耐亚胺培南鲍曼不动杆菌外,耐亚胺培南铜绿假单胞菌、肺炎克雷伯菌及大肠埃希菌均可检出,提示目前革兰阴性菌耐药形势严峻,需引起高度重视,尽量避免MDRB引起的感染爆发流行。所有多重耐药鲍曼不动杆菌对替加环素、米诺环素、头孢哌酮舒巴坦具有一定的敏感性,可作为MDR鲍曼不动杆菌感染的治疗选择。革兰阳性多重耐药株中金黄色葡萄球菌及屎肠球菌未发现对替加环素及利奈唑胺耐药菌株,对万古霉素耐药屎肠球菌检出1株,未检出万古霉素耐药粪肠球菌。我国2013年肠球菌属中万古霉素耐药粪肠球菌5株,万古霉素耐药屎肠球菌检出92株[9]。所有检测革兰阴性耐药株均对氨苄青霉素、头孢曲松、头孢他啶、头孢他啶耐药,所有分离多重耐药金黄色葡萄球菌及屎肠球菌对左氧氟沙星、青霉素、红霉素、庆大霉素均耐药,因此,对于具有MDRB感染高危因素患者的经验性治疗选择应避免使用此类抗菌药物。

表6 多因素logistic回归分析结果
Logistic回归分析结果提示MDRB感染的危险因素为:使用广谱抗菌药物、重度贫血、手术患者及住院时间超过1周。目前MDRB感染的危险因素评估研究多集中在ICU病房,ICU患者由于严重基础疾病导致免疫功能低下,且常常接受各种侵入性诊疗等,容易导致医院感染的发生。本研究结果与以往报道略有差异,如既往有研究对呼吸ICU内医院获得性肺炎的危险因素分析结果表明:呼吸ICU内住院时间≥2周、有创机械通气时间≥7 d、APACHEII评分≥20分,以及广谱抗生素治疗>7 d为获得性肺炎的独立危险因素[10-11]。Munoz-Price等也报道[12],鲍曼不动杆菌感染的危险因素包括长时间住院、入住ICU、接受机械通气、侵袭性操作、抗菌药物暴露等。可能与不同科室入住人群不同、基础疾病不同、治疗措施存在差异有关,感染科患者接受有创机械通气、侵入性操作几率明显低于ICU,所以其MDRB感染危险因素存在差异。
使用抗菌药物是MDRB感染关系密切的危险因素之一。使用抗菌药物容易诱导耐药基因突变、激活外排泵系统的主动外排、诱导生物膜形成、靶位改变、膜通透性改变等,造成多重耐药性的产生[13-17]。因此,需要加强医师、药师相关知识培训、个体化合理使用抗菌药物,以减少耐药菌的出现。手术患者易发生MDRB感染,不仅与手术患者本身的基础疾病有关,还与围手术期应激有关,围手术期心理应激和生理应激均可抑制细胞免疫功能,T淋巴细胞和自然杀伤细胞的数量减少和活性减弱。手术创伤越大,对免疫的抑制作用越强,因而容易发生感染。多数研究均已证实住院时间为MDRB感染的危险因素[10,18,19]。鲍曼不动杆菌、铜绿假单胞菌等MDRB大多属于条件致病菌,广泛存在于自然界和医院环境中,可长时间定植在人的皮肤、黏膜、患者使用的日常物品上,住院时间越长,发生感染的危险就越大。因此,尽量缩短住院时间,加强对环境的消毒,对预防MDRB感染具有重要作用。
虽然多因素logisticl回归分析中低蛋白血症、重度贫血和留置胃管尿管未成为MDRB感染的关系密切的危险因素,单因素分析结果显示三者也为MDRB感染的可能危险因素,可能与样本量小有关。胃、十二指肠细菌经食管、咽部移行至下呼吸道,是内源性MDRB感染的主要途径,有研究证实细菌从胃到鼻咽的逆行传播是MDRB感染的重要发生机制[20]。胃液或口咽分泌物的误吸是MDRB感染发生的另一个重要原因,所以减少误吸,对消化道和口腔的去污染,减少胃肠道和口咽部的定植菌群,在一定程度上可以预防MDRB感染的发生。低白蛋白血症被认为是营养不良的标志之一[21],与疾病的严重程度密切相关[22]。低蛋白血症可引起机体血浆胶体渗透压下降,有效循环血量减少,微循环障碍,造成多器官功能不全,另外,白蛋白下降可致抗体合成的各种酶减少,酶活性降低,使机体免疫力下降,感染机会增加。重度贫血是发生MDRB感染的危险因素可能与红细胞参与免疫反应有关。红细胞可激活T淋巴细胞免疫功能,也与B细胞发生作用,促使B细胞增殖、分化产生免疫球蛋白[23];红细胞还可增加组织供氧,加强机体抗感染屏障,因此,当出现严重贫血时,机体免疫功能受损易于出现感染。国内有研究表明重度贫血是住院患者发生真菌感染的危险因素[24],并无研究结果提示重度贫血为MDRB感染的危险因素,可能与绝大部分MDRB感染危险因素分析时未将重度贫血纳入有关。
4结论
本文资料提示,目前多重耐药菌感染形势严峻,耐药性强,应引起临床高度重视。对临床患者应尽量缩短住院时间,采用个体化合理使用抗生素,减少侵袭性操作、积极治疗基础疾病、加强对症支持治疗纠正贫血及低蛋白血症是防治医院多重耐药菌感染的重要措施。
【参考文献】
[1]黄勋,邓子德,倪语星,等. 多重耐药菌医院感染预防与控制中国专家共识[J]. 中国感染控制杂志, 2015, 14(1):1-9.
[2]Arias CA, Murray BE. Antibiotic-resistant bugs in the 21st century-a clinical super-challenge [J]. N Engl J Med, 2009, 360(5):439-443.
[3]田桂珍,高鸿敏,李小芳,等. 呼吸内科病房多重耐药菌感染患者临床分析[J].中国临床药理学杂志,2013, 29(6):437-439.
[4]王国玉, 李伟, 王义围, 等. 老年病科多重耐药菌肺炎 40 例相关因素分析[J]. 河北医学,2015,21(8):1501-1503.
[5]Martin-Loeches I, Torres A, Rinaudo M,etal. Resistance patterns and outcomes in intensive care unit (ICU)-acquired pneumonia. Validation of European Centre for Disease Prevention and Control (ECDC) and the Centers for Disease Control and Prevention (CDC) classification of multidrug resistant organisms [J]. J Infect, 2015,70(3):213-222.
[6]Clinical and Laboratory Standards Institute. Performance standards for antimicrobial susceptibility testing-22th. Informational supplement M100-S22. 2012. Clinical and Laboratory Standards Institute, Wayne, PA.
[7]王锦,黄梅,王虹. 多重耐药菌的临床分布特征和危险因素分析[J]. 中国卫生检验杂志, 2014,12(12):3622-3624.
[8]Jia XQ, Pang F, Chen JZ,etal. Prevalence and clinical distribution of multidrug-resistant bacteria (3537 isolates) in a tertiary Chinese hospital (January 2012-December 2013) [J]. Pathol Biol (Paris), 2015,63(1):21-23.
[9]胡付品,朱德妹,汪复,等. 2013年中国CHINET细菌耐药性监测[J]. 中国感染与化疗杂志, 2014,14(5):365-374.
[10] Hartzell D, Kim S, Kortepeter MG,etal. Acinetobecter pneumonia:a review [J]. MedGenMed, 2007, 9(3): 4-22.
[11] 粟毅. RICU医院获得性鲍曼不动杆菌肺炎49例临床分析[J]. 重庆医科大学学报, 2009, 34(11):1584-1587.
[12] Munoz-Price LS, Weinstein RA. Acinetobacter Infection [J]. N Engl J Med, 2008, 358(12): 1271-1281.
[13] 戚其学, 王春雷, 李艳玲. 169例非发酵革兰阴性杆菌所致院内获得性肺炎的危险因素及耐药性分析 [J]. 中国血液流变学杂志, 2007, 17(2): 290-292.
[14] Peleg AY, Seifert H, Paterson DL. Acinetobacter baumannii: emergence of a successful pathogen [J]. Clin Microbiol Rev, 2008, 21(3):538-582.
[15] Rybtke MT, Jensen PØ, Høiby N,etal. The implication of Pseudomonas aeruginosa biofilms in infections [J]. Inflamm Allergy Drug Targets, 2011,10(2): 141-157.
[16] Zavascki AP, Carvalhaes CG, Picão RC,etal. Multidrug-resistant Pseudomonas aeruginosa and Acinetobacter baumannii: resistance mechanisms and implications for therapy [J]. Expert Rev Anti Infect Ther, 2010,8(1):71-93.
[17] Farra A, Islam S, Strålfors A,etal. Role of outer membrane protein OprD and penicillin-binding proteins in resistance of Pseudomonas aeruginosa to imipenem and meropenem [J]. Int J Antimicrob Agents, 2008,31(5):427-33.
[18] Cai XF, Sun JM, Bao LS,etal. Risk factors and antibiotic resistance of pneumonia caused by multidrug resistant Acinetobacter baumannii in pediatric intensive care unit [J]. World J Emerg Med, 2012, 3(3): 202-207.
[19] Horasan ES, Ersoz G, Horoz M,etal. Risk factors for infections caused by multidrug-resistant bacteria in patients with solidtumours [J]. Scand J Infect Dis, 2011, 43(2):107-111.
[20] Apostolopoulou E.Bakakos P. Katostaras T,etal. Incidence and risk factors for ventilator-associated pneumonia in 4 multidisciplinary intensive care units in Athens, Greece [J]. Respir Care, 2003, 48(7):681-688.
[21] Kalantar-Zadeh K, Kilpatrick RD, Kuwae N,etal. Revisiting mortality predictability of serum albumin in the dialysis population: time dependency, longitudinal changes and population-attributable fraction [J]. Nephrol Dial Transplant, 2005, 20(9):1880-1888.
[22] Vincent JL, Dubois MJ, Navickis RJ,etal. Hypoalbuminemia in acute illness: is there a rationale for intervention? A meta-analysis of cohort studies and controlled trials [J]. Ann Surg, 2003, 237(3):319-334.
[23] 翟渲,夏佐中. 红细胞免疫功能研究进展[J]. 重庆医学, 2008,37(20): 2365-2367.
[24] 林之光,陈渡斌,许小平,等. 院内真菌感染的临床特征及相关因素的研究 [J].中华临床医师杂志(电子版),20l2, 6 (2):439-444.
国标要求学术论文主体部分(正文)必须以“结论”结尾
多数作者撰写学术论文时知道应编写结构式摘要(包括目的、方法、结果、结论四项),但对论文主体部分中必须有“结论”项却知之甚少。国家标准GB7713-1987《科学技术报告、学位论文和学术论文的编写格式》中规定,“论文的结论是最终的、总体的结论,不是正文中各段的小结的简单重复。结论应该准确、完整、明确、精炼。”国标中还指出:“结论是科技论文主体的必要组成部分,只是在特殊情况下,如果不可能导出应有的结论,也可以没有结论而进行必要的讨论。”所以,“讨论”与“结论”的定义、含义与基本内容是不同的,在学术论文中不能以“讨论”代替“结论”。参照国家标准规定,本刊要求来稿的学术论文主体部分(正文)中必须有“结论”项,尤其论文的“摘要”中有“结论”者,其正文主体部分中必须有“结论”项;即任何一篇学术论文,均应以“结论”项结尾,而不是以“讨论”项结尾,除非来稿论文没有导出应有的“结论”,方可以“讨论”结尾。作者撰写论文“结论”时,应使用极精炼的语言,明确表述本研究的新理论、新观点、新发现、新认识、新结果及/或本研究的理论意义与指导、应用价值或建议与展望;若有多项结论,可分条列序编写。借此,特推荐读者、作者参阅《西部医学》2008年第4期第892~893页所刊发的论文:应规范医学学术论文主体部分中“讨论”与“结论”的撰写要求。
希广大作者投稿时务必了解国家标准规定,并按本刊对论文的要求撰写,以提高所投论文的被录用率。
(本刊编辑部)
(收稿日期:2015-09-15; 编辑: 陈舟贵)
通讯作者:吕晓菊,教授,本刊常务编委,E-mail:lvxj3369@163.com
基金项目:国家科技支撑计划课题(2012EP001000)
【中图分类号】R 37; R 978
【文献标志码】A
doi:10.3969/j.issn.1672-3511.2016.01.014
