2013~2014年肺炎克雷伯菌医院感染特点及耐药性分析
2016-02-27赵会玲
赵会玲
[摘要] 目的 通过分析2013~2014年肺炎克雷伯菌医院感染特点及耐药性,以期为临床用药提供指导。 方法 对2013~2014年我院临床分离出的518株肺炎克雷伯菌进行分析。采用K-B方法检测其对抗生素的耐药性,采用三维试验方法检测ESBLs及AmpC酶。 结果 肺炎克雷伯菌检出标本中痰的构成比最高。肺炎克雷伯菌临床分布分析结果显示,ICU的构成比最高,其次为烧伤科。药敏试验结果显示对哌拉西林的耐药率最高,其次为复方新诺明,对美洛培南没有耐药,对亚胺培南的耐药率也较低。共有167株检测出ESBLs,占32.2%,33株检测出AmpC酶,检出率6.4%。 结论 克雷伯杆菌是常见的医院感染病原菌,呼吸道感染比例较高,ICU科室感染率比例较高,对替卡西林、哌拉西林的耐药率最高,对美洛培南无耐药,ESBLs检出率较高,AmpC酶也有一定的检出率。
[关键词] 肺炎克雷伯菌;医院感染;耐药性;超广谱β-内酰胺酶
[中图分类号] R446.5 [文献标识码] B [文章编号] 1673-9701(2015)25-0099-03
Analysis of drug resistance and hospital infection of Klebsiella pneumoniae 2013-2014
ZHAO Huiling
Laboratory Department, Puyang People's Hospital in He'nan Province, Puyang 457000, China
[Abstract] Objective To provide guidance for clinical medicine by analyzing 2013-2014 Klebsiella pneumoniae hospital infection characteristics and drug resistance. Methods All 518 Klebsiella pneumoniae isolated in our hospital in 2013-2014 were analyzed. Drug resistance was detected with K-B test, and ESBLs and AmpC enzyme were detected with three-dimensional test. Results Klebsiella pneumoniae detected in sputum samples constituted the highest ratio. Klebsiella pneumoniae clinical distribution analysis showed that, ICU constituted the highest ratio, followed by the department of burn. Susceptibility test results showed that the rate of Klebsiella pneumoniae resistance to piperacillin was highest, followed by cotrimoxazole, no resistant to Meropenem, and resistance rate to imipenem was low. A total of 167 ESBLs was positive, accounting for 32.2%, and 33 AmpC enzyme was positive, accounting for 6.4%. Conclusion Klebsiella is common hospital infection pathogens, with higher respiratory tract infection ratio, higher infection ratio of ICU departments, and high resistance rates to ticarcillin, piperacillin, and no resistance to Meropenem. The detection rate of ESBLs is high, and AmpC enzyme also has some detection rate.
[Key words] Klebsiella pneumoniae; Hospital infection; Drug resistance; ESBLs
肺炎克雷伯菌存在于人体上呼吸道和肠道,当机体抵抗力降低时,便经呼吸道进入肺内而引起大叶或小叶融合性实变,以上叶较为多见。肺炎克雷伯菌是临床常见的医院感染病原菌,而因为抗生素在临床的广泛应用,其耐药性也越来越严重[1,2]。本研究通过对2013~2014年我院临床分离的518株肺炎克雷伯菌进行分析,分析其医院感染的特征以及耐药性情况,现报道如下。
1 资料与方法
1.1 一般资料
纳入研究的为2013~2014年在临床分离的518株肺炎克雷伯菌,分离标本包括创面分泌物、痰液等。均经ATB细菌鉴定仪鉴定。
1.2 研究方法
统计分析不同标本检出肺炎克雷伯菌的构成比,统计分析菌株在临床科室的分布情况,耐药性采用K-B法检测。药敏纸片共15种,操作方法以及结果判断按照CLSI 2012年标准进行。大肠埃希菌为质控菌株。ESBLs及AmpC采用三维试验检验。
1.3 观察指标
统计不同标本中肺炎克雷伯菌检出率,分析标本分布情况。统计不同科室肺炎克雷伯菌检出率,分析科室分布情况。统计药敏结果,分析耐药情况。统计ESBLs及AmpC酶检测结果。
2 结果
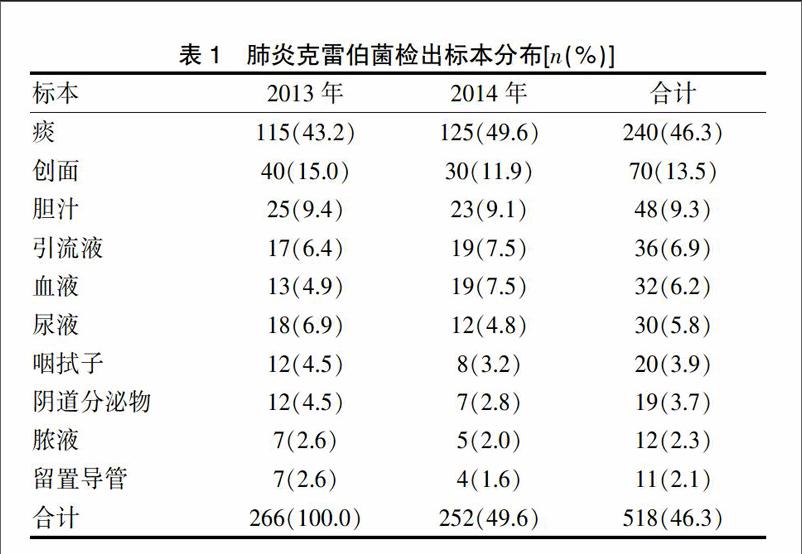
2.1 肺炎克雷伯菌检出标本分布
肺炎克雷伯菌检出标本中痰的构成比最高,其次为创面、胆汁等,留置导管的检出率最低。见表1。
表1 肺炎克雷伯菌检出标本分布[n(%)]
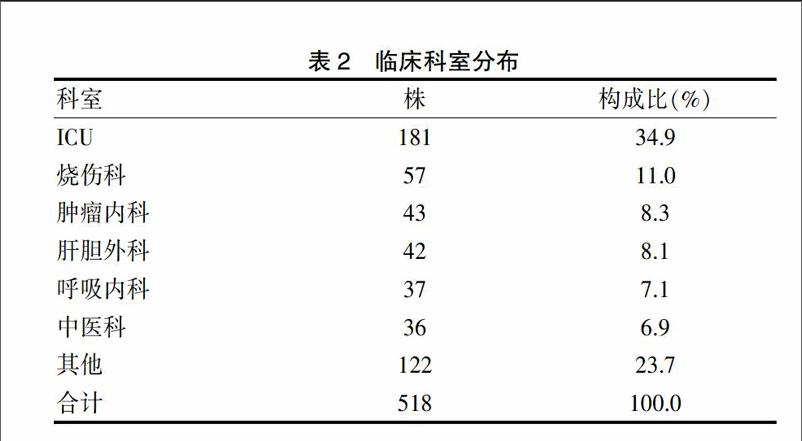
2.2 临床科室分布
肺炎克雷伯菌临床分布分析结果显示,ICU的构成比最高,其次为烧伤科。见表2。
表2 临床科室分布
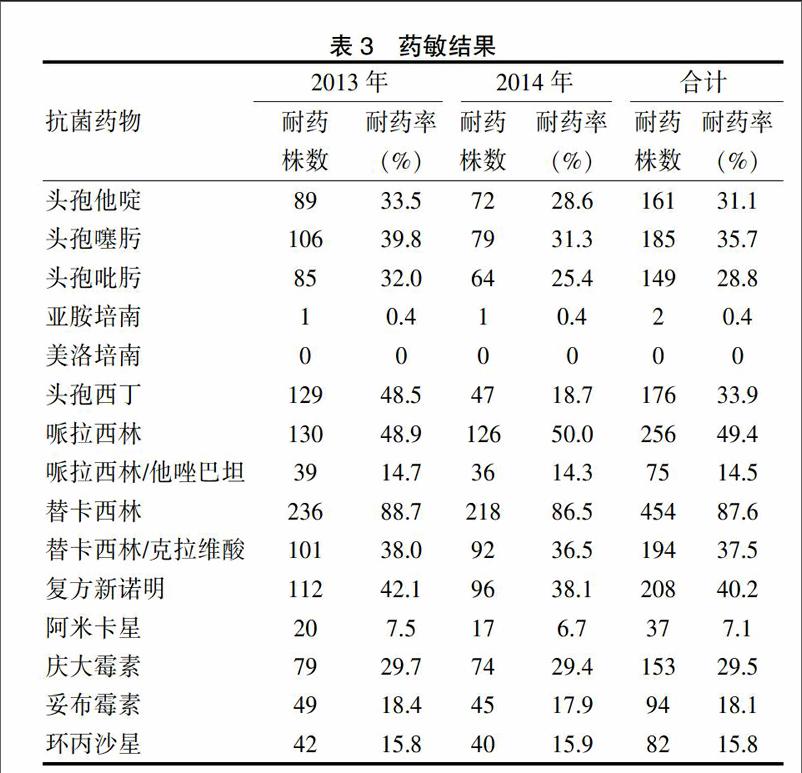
2.3药敏结果
药敏试验结果显示对替卡西林、哌拉西林的耐药率最高,其次为复方新诺明,对美洛培南没有耐药,对亚胺培南的耐药率也较低。见表3。
2.4 ESBLs及AmpC酶检测结果
共有167株检测出ESBLs,占32.2%,其中2013年93株,2014年74株。33株检测出AmpC酶,检出率6.4%,其中2013年17株,2014年16株。
3 讨论
目前,随着大量介入性诊断、治疗计数普遍应用于临床,放疗、化疗以及抗菌药物广泛应用,加上疾病谱的变化和人口老龄化程度的不断提高,使得医院感染的传染源、途径以及易感染群均发生了很大的改变。医院感染病原体的复杂性、多样性以及其新的演变趋势给医院感染管理和临床诊疗工作提出了许多新的课题。引起社会性的各种传染病的病原体均可导致医院感染中的外源性感染,医院感染中占据主流的条件致病菌可以导致外源性感染和内源性感染;由于抗菌药物在临床的广泛应用和不合理使用,耐药菌造成的医院感染已经成为医院感染控制的难点之一[3,4]。
医院感染是可以预防和控制的,美国SENIC调查研究结果显示通过预防、控制措施的实施,1/3的感染可以预防。肺炎克雷伯菌为革兰阴性杆菌,病变中渗出液黏稠而重,致使叶间隙下坠。细菌具有荚膜,在肺泡内生长繁殖时,引起组织坏死、液化、形成单个或多发性脓肿。病变累及胸膜、心包时,可引起渗出性或脓性积液[5,6]。病灶纤维组织增生活跃,易于机化;纤维素性胸腔积液可早期出现粘连。在院内感染的败血症中,克雷伯杆菌、绿脓杆菌和沙雷氏菌等均为重要病原菌,病死率较高。随着β-内酰胺类及氨基糖苷类等广谱抗菌素的广泛使用,细菌易产生超广谱β-内酰胺酶(ESBLs)和头孢菌素酶(AmpC酶)以及氨基糖苷类修饰酶(AMEs),对常用药物包括第三代头孢菌素和氨基糖苷类呈现出严重的多重耐药性[7,8]。肺炎克雷伯菌引起的医院感染率近期逐年增高,且多重耐药性菌株的不断增加常导致临床抗菌药物治疗的失败和病程迁延[9,10]。肺炎克雷伯菌耐药机制主要包括产生β-内酰胺酶、生物被膜的形成、外膜孔蛋白的缺失。抗菌药物主动外排等,抗菌药物耐药基因水平播散是多重耐药菌株临床加剧的重要原因[11,12]。本研究对2013~2014年两年医院临床上分离出的肺炎克雷伯菌菌株进行分析,2013年共分离出266株,2014年共分离出252株。
在分离出肺炎克雷伯菌的标本中,痰的标本最多,提示肺炎克雷伯菌导致的医院感染主要是呼吸道感染。研究显示,根据感染部位的不同,排在前5位的医院感染分别是呼吸道感染(包括上呼吸道感染和下呼吸道感染)、泌尿道感染、手术部位感染、胃肠道感染、皮肤软组织感染。这与本次研究结果较为一致。其次为创面感染。临床分布分析结果显示ICU科室感染构成比最高。ICU即重症加强护理病房,ICU把危重患者集中起来,在人力、物力和技术上给予最佳保障,以期得到良好的救治效果。ICU患者本身病情比较严重,免疫力下降,更容易导致感染,其次,ICU患者介入治疗的几率更高,这也是导致患者更容易发生医院感染的主要原因之一。其次的科室为烧伤科和肿瘤内科。烧伤根据烧伤面积不同,医院感染的发生率也不同。烧伤面积越大,则医院感染的发生率越高。烧伤后烧伤水肿回收期一开始,感染即成为主要矛盾,并会一直持续到创面愈合,这是烧伤后的第一个高峰期。烧伤后2~3周,凝固坏死组织的广泛溶解是全身感染的第二个高峰期。
目前克雷伯杆菌耐药率越来越高。本次研究中,克雷伯杆菌对替卡西林、哌拉西林的耐药率最高,其次为SMZ,对美洛培南无耐药,对亚胺培南的耐药也很低。美罗培南,或译美洛培南,是一种有非常广泛抗菌性及可供注射的抗生素,用于治疗多种不同的感染,包括脑膜炎及肺炎,它是一种β内酰胺类抗生素,属于碳青霉烯的分类。亚胺培南对革兰阳性、阴性的需氧和厌氧菌具有抗菌作用[13-15]。抗菌谱包括链球菌、金黄色葡萄球菌、大肠杆菌、克雷伯氏杆菌、不动杆菌部分菌株、流杆嗜血杆菌变形杆菌、沙雷杆菌、绿脓杆菌等,适用于多种病原体所致和需氧/厌氧菌引起的混合感染,以及在病原菌未确定前的早期治疗。亚胺培南为具有碳青霉烯环的硫霉素类抗菌药,其抗菌作用和稳定性优于硫酶素,对各种细菌青霉素结合蛋白(PBPs )均显示出良好亲和力,故其抗菌谱广、抗菌作用强,但其单独应用时,在体内稳定性差,约80 %以上可被肾细胞膜产生的肾脱氢辅酶1(肾辅酶I,DHP I)分解破坏。但是美罗培南和亚胺培南临床应用价格较高。除了美罗培南和亚胺培南,研究结果显示,克雷伯杆菌对阿米卡星、哌拉西林/他唑巴坦、环丙沙星的耐药率也相对较低,在临床上,可以根据患者情况,在药敏试验结果之前,先选择阿米卡星、哌拉西林/他唑巴坦、环丙沙星进行治疗。三维试验结果显示共有167株检测出ESBLs,占32.2%,33株检测出AmpC酶,检出率6.4%。结果显示,ESBLs导致的耐药率更高。
综上所述,克雷伯杆菌是常见的医院感染病原菌,呼吸道感染比例较高,ICU科室感染率比例较高,对替卡西林、哌拉西林的耐药率最高,对美洛培南无耐药,ESBLs检出率较高,AmpC酶也有一定的检出率。
[参考文献]
[1] 冯慧芬,赵秋民,段广才,等. 产超广谱β-内酰胺酶大肠埃希菌和肺炎克雷伯菌的耐药性及其危险因素分析[J].现代预防医学,2015,42(7):1325-1327.
[2] 朱健铭,姜如金,翁幸鐾,等. 多药耐药肺炎克雷伯菌耐药元件检测的样本聚类分析[J]. 中华医院感染学杂志,2015,25(6):1218-1220.
[3] 徐海涛. 心血管内科患者发生医院感染的相关危险因素与临床特点[J]. 中国继续医学教育,2015,7(4):23-24.
[4] 张晓静. 微生物检验在医院感染控制中的应用价值[J].临床合理用药杂志,2015,8(6):102-103.
[5] 仇广翠,孙明忠,邵良荣,等. 肺炎克雷伯菌在医院环境中的分布及耐药性分析[J]. 检验医学,2015,30(2):160-162.
[6] 陈虎,尤文挺,陈才铭,等. 大肠埃希菌及肺炎克雷伯菌耐药率与抗菌药物用量相关性分析[J]. 中华医院感染学杂志,2015,25(3):567-569.
[7] 张鹏亮,徐修礼,白露. 医院感染大肠埃希菌及肺炎克雷伯菌的产酶率与耐药性分析[J]. 中华医院感染学杂志,2015,25(3):508-510.
[8] 高玉红,毛晓琴,牛华. 泌尿系感染患者病原菌分布及药敏特征分析[J]. 中华医院感染学杂志,2015,25(2):321-323.
[9] 宁长秀,胡龙华,汪红,等. 碳青霉烯类耐药肺炎克雷伯菌多位点序列分型研究[J]. 中国临床药理学杂志,2015, 31(1):17-20.
[10] 游琨,王芬,罗欲承,等. 肺炎克雷伯菌在ICU与非ICU病区分布及耐药性监测[J]. 实验与检验医学,2015,33(1):90-92.
[11] 朱健铭,姜如金,吴康乐,等. 肺炎克雷伯菌泛耐药株的质粒耐药元件研究[J]. 疾病监测,2015,30(2):134-139.
[12] 刘婧娴,俞静,刘瑛. 产碳青霉烯酶肺炎克雷伯菌的耐药基因及流行病学研究进展[J]. 中国感染与化疗杂志,2015,15(1):91-96.
[13] 黄平,周宏霞. 美罗培南联合罗红霉素治疗39例产褥期感染临床观察[J]. 齐齐哈尔医学院学报,2015,36(9):1287-1288.
[14] 应满珍,张为民,杜凯磊. 美罗培南不同输注方式对ICU脓毒血症患者疗效对比[J]. 中华全科医学,2015,13(4):553-555.
[15] 王婵媛,吴永贵,齐向明,等. 万古霉素联合美罗培南作为腹膜透析相关性腹膜炎经验用药的疗效分析[J].临床肾脏病杂志,2015,15(2):86-89.
(收稿日期:2015-06-30)
