影响卵巢内胚窦瘤进展的相关因素分析
2016-02-27郭杨垄朱笕青
郭杨垄+朱笕青
[摘要] 目的 分析卵巢内胚窦瘤临床特点及探讨影响该病进展的相关因素。 方法 回顾性分析我院2000年1月~2014年6月收治的45例初治卵巢内胚窦瘤或以内胚窦瘤为主的混合性生殖细胞肿瘤患者临床资料,通过影像学及血清学指标判断该病是否进展,评价无疾病进展生存时间,比较相关因素(年龄、生育史、术后残余肿瘤、病理类型、FIGO分期、术后含铂化疗疗程数)对该病进展的影响。 结果 单因素分析中,FIGO分期Ⅰ~Ⅱ期、术后无残余肿瘤、术后含铂化疗疗程数≥3个是影响该病进展的独立因素,发病年龄、生育史、病理类型并不影响该病的进展。在多因素分析中,发病年龄、生育史不影响该病的进展,术后含铂化疗疗程数及病理类型对该病进展的影响显著,而FIGO分期、术后残余肿瘤对该病进展作用有限。 结论 发病年龄、生育史不影响该病的进展,FIGO分期、术后残余肿瘤、术后含铂化疗疗程数是影响该病进展的独立因素,然而只有术后含铂化疗疗程数对该病进展的影响显著,FIGO分期、术后残余肿瘤对该病进展的影响作用有限。另外,病理类型可能对该病进展有显著影响。
[关键词] 卵巢内胚窦瘤;肿瘤进展因素;FIGO分期;术后残余肿瘤;术后含铂化疗疗程数;病理类型
[中图分类号] R737.31 [文献标识码] B [文章编号] 1673-9701(2015)25-0054-05
Analysis of factors related to the progression of ovarian endodermal sinus tumor
GUO Yanglong ZHU Jianqing
Department of Gynecologic Oncology, Zhejiang Cancer Hospital, Hangzhou 310022, China
[Abstract] Objective To analyze the clinical characteristics and to explore the related factors of progression in ovarian endodermal sinus tumor. Methods A retrospective analysis of 45 ovarian endodermal sinus tumor or mixed germ cell tumors with majority of endodermal sinus tumor in our hospital from January 2000 to June 2014 was performed. The progression of the disease was judged by imaging and serum markers, and the progression-free survival of the disease was evaluated. Comparing the influence of related factors(age, childbearing history, postoperative residual tumor, pathological type, FIGO stage, course number of postoperative platinum containing chemotherapy) on the progression of the disease was performed. Results Tumor FIGO stage which showed stage I or II, no postoperative residual tumor, course number of postoperative platinum containing chemotherapy which was more than or equal to 3 were independent factors affecting the progression of the disease. However, age, childbearing history and pathological type did not affect the progression of the disease. Multivariate analyses illustrated that age and childbearing history did not affect the progression of the disease. In addition, course number of postoperative platinum containing chemotherapy and pathological type had significant effect on the progression of the disease. However, FIGO stage, postoperative residual tumor had only limited influence on the progression of the disease. Conclusion Age and childbearing history did not affect the progression of the disease. FIGO stage, postoperative residual tumor and course number of postoperative platinum containing chemotherapy were independent factors affecting the progression of the disease. Course number of postoperative platinum containing chemotherapy had significant effect on the progression of the disease while FIGO stage, postoperative residual tumor had only limited influence on the progression of the disease. In addition, pathological type might have significant effect on the progression of the disease.
[Key words] Ovarian endodermal sinus tumor; Factors of progression; FIGO stage; Postoperative residual tumor; Course number of postoperative platinum containing chemotherapy; Pathological type
卵巢内胚窦瘤(endodermal sinus tumor,EST),又叫卵黄囊瘤(yolk sac tumor,YST),是一种少见的高度恶性的生殖细胞肿瘤,多发生于年轻女性, 约占女性卵巢恶性肿瘤的1%[1]。在有效的化疗药物开发以前,该病的死亡率一直居高不下,自80年代开始,由于应用以铂类为基础的化疗,使该肿瘤的预后大为改观, 不过在临床上仍能见到相当一部分肿瘤进展的病例。如果我们能够找到影响卵巢内胚窦瘤进展的相关因素,在患者治疗的过程中可以有的放矢,对降低该病患者疾病进展率有重要意义。由于卵巢内胚窦瘤该病发生率较低,目前已发表的关于卵巢内胚窦瘤的文献报道,研究例数一般都不超过50例[1,2]。虽然有许多的预后相关因素被提出,如郭健[3]、赵艳[4]等认为病理类型是影响患者预后的独立因素,He L[5]、Nogales FF[6,7]、Kao CS[8]等认为分子免疫组化分型可能影响该病的预后。但是,由于缺乏大样本量的研究,所以一直以来卵巢内胚窦瘤患者疾病进展相关因素都没有准确的定论。不仅如此,目前国内外几乎没有对卵巢内胚窦瘤进展的相关因素研究。本文对我院自2000 年1 月~2014 年6 月收治的45例初治卵巢内胚窦瘤患者的临床资料行回顾性分析,旨在探讨影响卵巢内胚窦瘤疾病进展的相关因素,现报道如下。
1 资料与方法
1.1 临床资料
收集我院2000年1月~2014年6月初治的卵巢内胚窦瘤或以内胚窦瘤为主的混合性生殖细胞肿瘤共45例,发病中位年龄23岁(11 ~52岁)。
1.1.1 生育史情况 45例患者中31例无生育史,14例有生育史。14例有生育史的患者,其中4例育有至少2个子女。
1.1.2 临床病理情况 所有患者病理结果切片均经病理科经验丰富的医师阅片,确认病理类型。45例患者中单纯内胚窦瘤36例(80.0%),以内胚窦瘤为主的混合性生殖细胞肿瘤9例(20.0%),其中合并无性细胞瘤2例,合并胚胎性癌2例,合并成熟畸胎瘤5例。
1.1.3 初次手术情况 45例患者中行患侧附件切除31例(68.9%); 全子宫加双侧附件切除9例(20.0%);全子宫加患侧附件切除的5例(11.1%)。同时行大网膜切除或部分切除34例(75.6%),腹膜后淋巴结清扫13例(28.9%),阑尾切除7例(15.6%)。术后分期根据FIGO(2013年版)标准进行临床分期,其中FIGO Ⅰ~Ⅱ期28例,FIGO Ⅲ~Ⅳ期17例。
1.1.4 初次术后肿瘤进展前化疗情况 45例患者术后含铂化疗平均疗程数为(3.42±1.93)个(0~7个疗程),其中6例未行辅助治疗。39例患者接受化疗,其中32例接受BEP(博来霉素+依托泊苷+顺铂)方案化疗,2例行BVP(博来霉素+长春新碱+顺铂)方案化疗,1例行BVP+BEP方案化疗,1例行腹腔FP(5-氟尿嘧啶+顺铂)化疗+TP(紫杉醇+顺铂)+BEP,1例行CAP(环磷酰胺+多柔比星+顺铂)方案化疗,1例行PVAC(顺铂+长春新碱+放线菌素D+环磷酰胺)方案化疗,1例为腹腔顺铂化疗。
1.1.5 无疾病进展生存情况 无疾病进展生存(progression-free survival,PFS)定义为初次手术至肿瘤进展的间隔时间,若患者失访,则PFS为末次随访无病生存的时间。本研究中位PFS为21个月(0.5~121个月),共13例患者出现肿瘤进展,其中12个月以内肿瘤进展的有12例。
1.2 疾病进展的标准
初次治疗后的病例出现影像学或血清学复发:①影像学复发:采用RECIST1.1标准[9],以最小病灶直径综合为参考(包括基线下病灶直径总和,假如其为最小值),所有目标病灶直径总和至少增加20%。另外除了直径总和相对增加20%,其总和的绝对值还必须增加至少5 mm(注:出现一个或更多的新病灶也可认为是病情进展);②血清学复发:采用Bac等[10]根据大量临床研究制定的肿瘤标志物疗效评价标准,肿瘤标志物水平(血清AFP)增高超过40%或者从正常到超过正常,并重复检测确认。
1.3 评价指标
1.3.1 疾病是否进展 初次治疗后患者行影像学检查及血清学检查作为基线,患者定期复查影像学及血清学指标,每次复查的影像学及血清学指标与基线作对比,依据疾病进展的标准评价是否进展,记录时间点。
1.3.2 PFS 根据疾病是否进展记录的时间点,得出PFS,即初次手术至肿瘤进展的间隔时间。若患者失访,则PFS为末次随访无病生存的时间。
1.4 统计学分析
应用SPSS19.0统计学软件进行分析。单变量以Kaplan-Meier 法进行分析,对数秩检验(log-rank test)比较其差异。多变量采用Cox 风险比例回归模型进行多元线性回归分析,对发病年龄、生育史、术后残余肿瘤、病理类型、FIGO 分期、术后含铂化疗疗程数等因素进行分析,发现并评价肿瘤进展指标,P<0.05为差异有统计学意义。
2 结果
2.1 影响卵巢内胚窦瘤进展的单因素分析
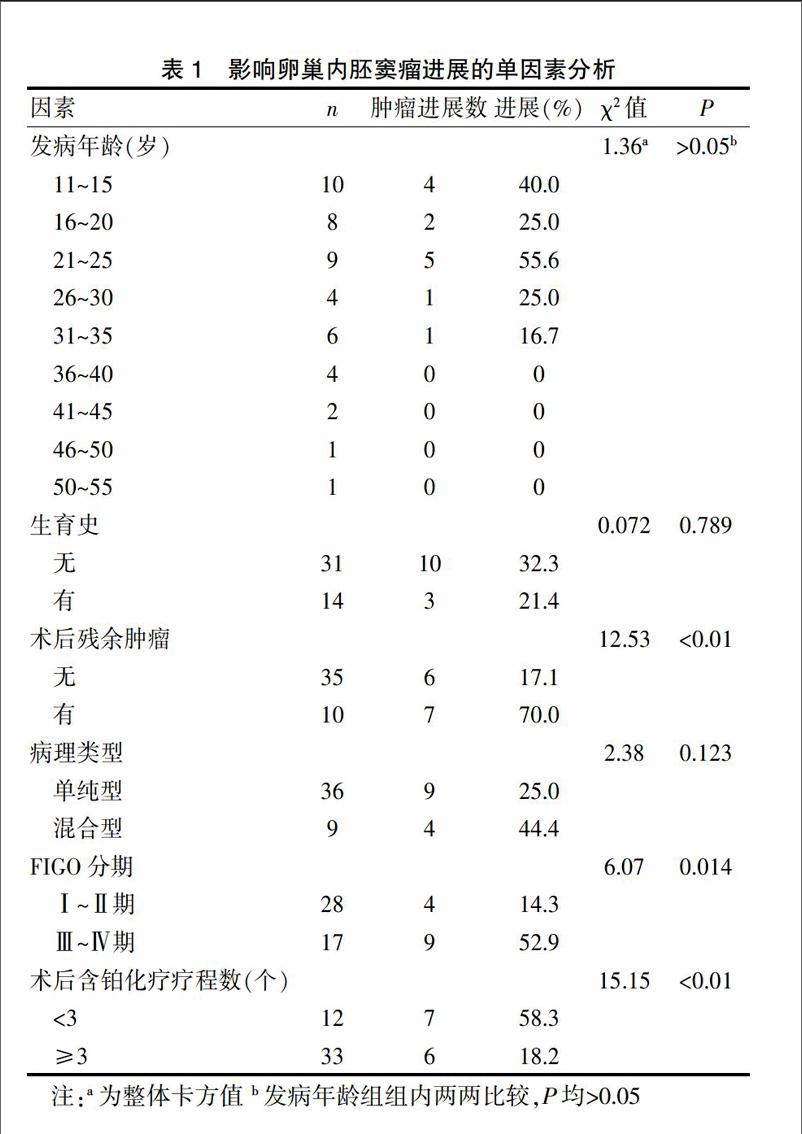
2.1.1 发病年龄对卵巢内胚窦瘤进展的影响 本研究中病例的发病年龄为11~52岁,中位年龄23岁。为了便于研究,本研究将所有病例以5岁为一年龄段分为9组,第一组:年龄11~15岁,共10例,平均年龄(13.00±1.70)岁,肿瘤进展病例4例(40.0%);第二组:年龄16~20岁,共8例,平均年龄(18.38±1.19)岁,肿瘤进展病例2例(25.0%);第三组:年龄21~25岁,共9例,平均年龄(23.20±1.79)岁,肿瘤进展病例5例(55.6%);第四组:年龄26~30岁,共4例,平均年龄(27.50±1.29)岁,肿瘤进展病例1例(25.0%);第五组:年龄31~35岁,共6例,平均年龄(33.20±1.60)岁,肿瘤进展病例1例(16.7%);第六组:年龄36~40岁,共4例,平均年龄(37.80±0.96)岁,无肿瘤进展病例;第七组:年龄41~45岁,共2例,平均年龄(41.50±0.71)岁,无肿瘤进展病例;第八组:年龄45~50岁,1例,48岁,无肿瘤进展病例;第九组:年龄51~55岁,1例,52岁,无肿瘤进展病例。χ2=1.36,P>0.05。见表1。
2.1.2 生育史对卵巢内胚窦瘤进展的影响 45例患者中31例无生育史,其中肿瘤进展病例10例(32.3%);14例患者有生育史,其中肿瘤进展病例3例(21.4%)。χ2=0.072,P>0.05 (表1)。
2.1.3 术后残余肿瘤对卵巢内胚窦瘤进展的影响 根据病历资料记录术后残留灶信息,35例术后无残余肿瘤,其中6例肿瘤进展(17.1%);10例有残余肿瘤,其中7例(70.0%)肿瘤进展。χ2=12.53,P<0.01(表1,封三图2)。
2.1.4 病理类型对卵巢内胚窦瘤进展的影响 45例患者病理类型中36例为单纯内胚窦瘤,其中9例(25.0%)肿瘤进展;9例为以内胚窦瘤为主的混合性生殖细胞肿瘤(其中合并无性细胞瘤2例,合并胚胎性癌2例,合并成熟畸胎瘤5例),其中4例(44.4%)肿瘤进展。χ2=2.38,P>0.05(表1)。
2.1.5 FIGO分期对卵巢内胚窦瘤进展的影响 根据FIGO(2013年版)标准进行临床分期,其中FIGO Ⅰ~Ⅱ期28例,肿瘤进展4例(14.3%);FIGO Ⅲ~Ⅳ期17例,肿瘤进展9例(52.9%)。χ2=6.07,P<0.05(表1,封三图3)。
2.1.6 术后含铂化疗疗程数对卵巢内胚窦瘤进展的影响 45例患者中12例患者术后含铂化疗疗程数<3个,其中肿瘤进展7例(58.3%);33例患者术后含铂化疗疗程数≥3个,其中肿瘤进展6例(18.2%)。χ2=15.17,P<0.01(表1,封三图4)。
2.2 影响卵巢内胚窦瘤进展的多因素分析
应用Cox 风险比例回归模型进行多元线性回归分析,对所有卵巢内胚窦瘤患者的发病年龄、生育史、术后残余肿瘤、病理类型、FIGO分期、术后含铂化疗疗程数等因素进行分析,结果发现:术后含铂化疗疗程数及病理类型对该病进展的影响显著,相对危险度(relative risk,RR)分别为RR=8.993[95%CI(confidence interval):2.695~30.004],P<0.01;RR=0.252(95%CI:0.068~0.924),P<0.05(表2)。
3 讨论
卵巢生殖细胞肿瘤是较为女性少见的恶性肿瘤,每年发生率约为0.5/10万[11],内胚窦瘤(endodermal sinus tumor,EST)又称卵黄囊瘤(yolk sac tumor,YST),属于恶性生殖细胞肿瘤的一种,好发于儿童的性腺。少数可发生于性腺以外如纵隔、松果体、骶尾部、阴道及后腹膜区。在有效的化疗方案出台之前几乎100%的患者因肿瘤进展而死亡。自从VAC、BEP 和BVP方案的先后推出,大大减少了该肿瘤的复发,提高了预后。如今,根治性或保留生育功能手术加上术后辅以BEP方案化疗已经成为了卵巢内胚窦瘤标准的治疗方案[12]。
与卵巢YST预后相关的许多因素的已被报道。Solheim O[13]、Elashry R[14]等发现术后行含铂方案化疗影响该病的预后。Yang ZJ[15,16]等认为术后残留肿瘤大小是影响卵巢内胚窦瘤预后的因素,术后残留肿瘤越小,预后越好。Frazier AL[17]、Neeyalavira V[18]、Chen CA[19]、Zhang R[20]认为分期是影响预后的重要因素,分期越早,预后越好。有趣的是,Zhang R等[20]发现AFP>10,000 ng/mL的卵巢生殖细胞肿瘤患者的预后明显差于AFP≤10,000 kU/L的患者,而Elashry R等[14]认为AFP并不影响卵巢内胚窦瘤患者预后。Solheim O等[13]报道年龄大于50岁该病患者预后明显差于年龄不超过50岁的患者,Bilici A[21]也认为年龄是影响预后的因素,但是,Chen CA等[19],Neeyalavira V等[18]并不认为年龄是影响预后的因素。Frazier AL等[17]报道纯型YST患者的预后比其他类型更好,不过,Chen CA等[19],Elashry R[14],Zhang R等[20]却发现组织学类型并不是影响预后的因素。另外,Stang A等[22]还发现性别种族与该病预后有关,Solheim O[23]等报道社会经济因素也与该病预后存在一定的关联。遗憾的是,虽然那么多关于该病预后相关的因素被提出,但是一直以来仍没有准确的定论。
至今为止,国内外报道卵巢内胚窦瘤预后的指标大多为生存时间,本研究中观察的指标为患者初次手术后肿瘤无疾病进展时间(PFS),在国内外的研究中几乎没有这样的报道,不仅如此,本研究还首次将生育史作为评价患者肿瘤进展的因素。遗憾的是,本研究未能找到生育史对该病进展有显著影响的证据。
在单因素分析中,本研究发现肿瘤FIGO分期是卵巢内胚窦瘤患者肿瘤进展的独立影响因素。分期较早(FIGO Ⅰ~Ⅱ期)患者的PFS明显高于分期较晚(FIGOⅢ~Ⅳ期)的患者,可能是由于早期内胚窦瘤患者肿瘤细胞扩散的范围较晚期患者小,其生物学活性与晚期内胚窦瘤相比,具有较小的侵袭性及易转移性,故具有较少的肿瘤进展率。但这一观点需要进一步证实。此外,我们还发现术后无残余肿瘤患者的PFS明显高于术后存在残余肿瘤患者的PFS。说明尽可能完全切除肿瘤对卵巢内胚窦瘤患者极为重要,当肿块广泛转移不能完全切除时,也需要尽最大可能减少肿瘤的残余。最后,本研究还发现术后含铂化疗疗程数<3个患者的PFS明显低于术后含铂化疗疗程≥3个的患者,这一结果也说明卵巢内胚窦瘤患者需要行合理的规范的足量的含铂化疗,与Solheim O等[23]、Elashry R等[14]报道的结果在一定程度上具有一致性。在其他单因素分析中,无论是发病年龄还是病理类型都不是影响患者肿瘤进展的独立因素。
在多因素分析中,我们发现术后含铂化疗疗程数显著影响肿瘤进展,术后行少于3次含铂化疗甚至不化疗的卵巢内胚窦瘤患者的疾病进展风险是行3次以上含铂化疗患者的近9倍。可见术后规范合理的含铂化疗是极其重要的。然而,肿瘤FIGO分期及术后残余肿瘤对肿瘤进展的影响并不显著。笔者认为,这可能与随着规范合理的含铂化疗的使用,在一定程度上可以弥补因分期较晚、术后有残余肿瘤这些因素造成的PFS缩短有关。这也启示我们,FIGO分期及术后残余肿瘤虽然能影响卵巢内胚窦瘤的肿瘤进展,但是只要初次术后进行合理的规范的含铂化疗,即使分期较晚、术后有残余肿瘤,仍可以取得较为满意的效果。此外,我们还发现病理类型对该病进展的影响显著。单纯型卵巢内胚窦瘤患者的疾病进展风险仅约为混合型患者的1/4,这可能与以下因素有关:①混合型内胚窦瘤含有两种以上肿瘤成分,肿瘤的生物学行为可能比单纯型内胚窦瘤更显恶性;②由于多种肿瘤成分的存在,相对单纯型内胚窦瘤,混合型内胚窦瘤对化疗不敏感的可能性增加,导致其具有更高的疾病进展风险。不过有趣的是,在单因素分析中,我们并没能发现病理类型对该病进展有显著影响,可能与样本数量不足,有限的样本数量可能造成一定的误差有关,所以,我们认为病理类型有可能对该病进展有显著影响。
总的来说,本研究虽然探讨了影响卵巢内胚窦瘤患者肿瘤进展的因素,但是由于卵巢内胚窦瘤发病率较少,收集的样本数量有限,某些结论仍需要大样本的研究进一步验证。
综上所述,发病年龄、生育史不影响该病的进展,FIGO分期、术后残余肿瘤、术后含铂化疗疗程数是影响该病进展的独立因素,然而只有术后含铂化疗疗程数对该病进展的影响显著,FIGO分期、术后残余肿瘤对该病进展的影响作用有限。另外,病理类型可能对该病进展有显著影响。
[参考文献]
[1] Kojimahara T,Nakahara K,Takano T,et al. Yolk sac tumor of the ovary:a retrospective multicenter study of 33 Japanese women by Tohoku Gynecologic Cancer Unit (TGCU)[J]. Tohoku J Exp Med,2013,230(4):211-217.
[2] 王卡娜,刘辉,侯敏敏,等. 42例卵巢恶性生殖细胞肿瘤临床特征及预后分析[J]. 实用妇产科杂志,2015,31(1):40-45.
[3] 郭健,游思静,延丽雅,等. 卵巢卵黄囊瘤临床病理分析[J].中国现代药物应用,2014,1(10): 41-42.
[4] 赵艳,金鑫,李楠,等. 卵巢混合性生殖细胞肿瘤12例临床病理分析[J]. 中国组织化学与细胞化学杂志,2014, 23(2):175-179.
[5] He L,Ding H,Wang JH,et al. Overexpression of karyopherin 2 in human ovarian malignant germ cell tumor correlates with poor prognosis[J]. PLo S One,2012,7(9): e42992.
[6] Nogales FF,Preda O,Nicolae A. Yolk sac tumours revisited. A review of their many faces and names[J]. Histopathology,2012,60(7):1023-1033.
[7] Nogales FF,Dulcey I,Preda O. Germ cell tumors of the ovary:an update[J]. Arch Pathol Lab Med,2014,138(3): 351-362.
[8] Kao CS,Idrees MT,Young RH,et al. Solid pattern yolk sac tumor:a morphologic and immunohistochemical study of 52 cases[J]. Am J Surg Pathol,2012,36(3):360-367.
[9] Mesenas S,Vu C,McStay M,et al. A large series,resection controlled study to assess the value of radial EUS in restaging gastroesophageal cancer following neoadjuvant chemotherapy[J]. Dis Esophagus,2008,21(1):37-42.
[10] Bac DJ,Kok TC,Vander Gaast A,et al. Evaluation of CA19-9 serum levels for monitoring disease activity during chemotherapy of pancreatic adenocarcinoma[J]. J Cancer Res Clin Oncol,1991,117(3): 263-265.
[11] Arora RS,Alston RD,Eden TO,et al. Comparative incidence patterns and trends of gonadal and extragonadal germ cell tumors in England,1979-2003[J]. Cancer,2012, 118(17):4290-4297.
[12] Gershensom DM. Treatment of ovarian cancer in young women[J]. Clin Obstet Gynecol,2012,55(1):65-74.
[13] Solheim O,Karn J,Trope′ CG,et al. Malignant ovarian germ cell tumors:Presentation,survival and second cancer in a population based Norwegian cohort (1953-2009)[J]. Gynecol Oncol,2013,131(11):330-335.
[14] Elashry R,Hemida R,Goda H,et al. Prognostic factors of germ cell and sex cord-stromal ovarian tumors in pediatric age:5 years experience[J]. J Exp Ther Oncol,2013, 10(3):181-187.
[15] Yang ZJ,Liu ZC,Wei RJ,et al. An Analysis of Prognostic Factors in Patients with Ovarian Malignant Germ Cell Tumors Who Are Treated with Fertility-Preserving Surgery[J]. Gynecol Obstet Invest,2015,1:5.
[16] Yang ZJ,Wei RJ,Li L. Prognostic factors analysis in patients with ovarian malignant germ cell tumor treated with fertility-preserving surgery[J]. Zhonghua Fu Chan Ke Za Zhi,2012,47(12):898-904.
[17] Frazier AL,Hale JP,Rodriguez-Galindo C,et al. Revised risk classification for pediatric extracranial germ cell tumors based on 25 years of clinical trial data from the United Kingdom and United States[J]. J Clin Oncol,2015, 33(2):195-201.
[18] Neeyalavira V,Suprasert P. Outcomes of malignant ovarian germ-cell tumors treated in Chiang Mai University Hospital over a nine year period[J]. Asian Pac J Cancer Prev,2014,15(12):4909-4913.
[19] Chen CA,Lin H,Weng CS,et al. Outcome of 3-day bleomycin,etoposide and cisplatin chemotherapeutic regimen for patients with malignant ovarian germ cell tumours:a Taiwanese Gynecologic Oncology Group study[J].Eur J Cancer,2014,50(18):3161-3167.
[20] Zhang R,Sun YC,Zhang GY,et al. Treatment of malignant ovarian germ cell tumors and preservation of fertility[J]. Eur J Gynaecol Oncol,2012,33(5): 489-492.
[21] Bilici A,Inanc M,Ulas A,et al. Clinical and pathologic features of patients with rare ovarian tumors:multi-center review of 167 patients by the anatolian society of medical oncology[J]. Asian Pac J Cancer Prev,2014,14(11):6493-6439.
[22] Stang A,Trabert B,Wentzensen N,et al. Gonadal and extragonadal germ cell tumours in the United States,1973-2007[J]. Int J Androl,2012,35(4):616-625.
[23] Solheim O,Gershenson DM,Tropé CG,et al. Prognostic factors in malignant ovarian germ cell tumours(The Surveillance,Epidemiology and End Results experience 1978-2010)[J]. Eur J Cancer,2014,50(11):1942-1950.
(收稿日期:2015-05-25)
