不同方式液体复苏治疗重症急性胰腺炎合并腹腔间隔室综合征的疗效观察
2016-02-15张磊吕光宇张友华黄典
张磊,吕光宇,张友华,黄典
(柳州市人民医院,广西柳州545006)
不同方式液体复苏治疗重症急性胰腺炎合并腹腔间隔室综合征的疗效观察
张磊,吕光宇,张友华,黄典
(柳州市人民医院,广西柳州545006)
目的 探讨重症急性胰腺炎(SAP)合并腹腔间隔室综合征(ACS)患者的适宜液体复苏方式。方法研究对象为40例SAP合并ACS患者,入院72 h内总输液量<20 L者20例(<20 L组),≥20 L者20例(≥20 L组)。回顾性分析两组临床资料,统计ICU住院时间及病死率。结果<20 L组液体复苏72 h内总输液量、输液速度以及液体潴留总量均低于≥20 L组(P均<0.01)。与同组复苏前比较,液体复苏72 h时两组收缩压、尿量均升高(P均<0.05),HR均降低(P均<0.05),但组间比较差异均无统计学意义(P均>0.05);与≥20 L组比较,<20 L组液体复苏72 h时氧合指数升高,血乳酸、血肌酐、APACHE Ⅱ评分、腹腔压力均下降(P均<0.01)。<20 L组ICU住院时间为(16.33±2.16)d、病死率为10%,≥20 L组分别为(22.17±2.31)d、40%,组间比较P均<0.01。结论对于SAP合并ACS的患者行液体复苏时72 h内总输液量应<20 L,输液速度应<250 mL/h,液体潴留总量应<3 L。
重症急性胰腺炎;腹腔间隔室综合征;液体复苏;腹腔压力
重症急性胰腺炎(SAP)是临床常见的急危重症之一,起病急、进展迅速、病情凶险[1],可继发全身炎症反应综合征(SIRS)、全身毛细血管渗漏综合征(SCLS)、多脏器功能障碍综合征(MODS)及腹腔间隔室综合征(ACS)等[2],病死率极高;其中SAP合并ACS患者的病死率高达75%[3]。在SAP发病早期采取液体复苏可有效改善微循环,被公认为SAP最有效的早期治疗措施之一[3,4],但液体复苏在维持SAP患者循环稳定的同时,亦会加重脏器水肿及渗液[5~8]。本研究回顾性分析40例SAP合并ACS患者不同方式液体复苏的临床效果,探讨SAP合并ACS患者的适宜液体复苏方式。
1 临床资料
1.1 基本资料 选择2012年1月~2015年12月柳州市人民医院重症医学科收治的SAP合并ACS患者40例,男22例、女18例,年龄23~68(46.7±13.1)岁,其中胆源性胰腺炎20例、酒精性胰腺炎11例、其他原因胰腺炎9例;入院时APACHE Ⅱ评分≥8分,氧合指数<300;均伴不同程度尿量减少,血肌酐>140 μmol/L,腹腔压力≥20 mmHg。患者均符合中华医学会外科学分会胰腺外科学组2014年修订的《急性胰腺炎诊治指南》标准[9,10],以及2007年世界腹腔室隔综合征协会颁布的ACS诊断标准[11]。排除标准:未成年患者(年龄<18岁),孕妇,严重心、肾功能不全者,膀胱和下尿道病变或损伤无法留置尿管者,入组前已进行液体复苏者,严重低蛋白血症者,有明显凝血功能异常者,需行连续性肾脏替代治疗者。
1.2 治疗方法及液体复苏前后相关指标变化 患者入院后均严密监测生命体征及每小时尿量,均给予常规综合治疗,如禁食、胃肠减压、质子泵抑制剂抑制胃酸分泌、生长抑素抑制胰腺及胃肠腺体分泌、改善微循环、抗炎、静脉营养支持、中药灌肠等。入院后均给予液体复苏,复苏的晶体液为生理盐水、钠钾镁钙葡萄糖注射液及平衡液,胶体液为血浆、羟乙基淀粉130/0.4氯化钠注射液、聚明胶肽注射液,晶体液∶胶体液为2∶1。液体复苏达标的判定标准:HR<120次/min、平均动脉压(MAP)≥65 mmHg、尿量≥1 mL/(kg·d)、红细胞比容(HCT)<35%,至少符合以上两项。其中液体复苏72 h内总输液量<20 L者20例(<20 L组),≥20 L者 20例(≥20 L组),两组性别、年龄、原发病及入院时血压、HR、APACHE Ⅱ评分、氧合指数、尿量、血肌酐、腹腔压力比较差异均无统计学意义(P均>0.05)。<20 L组72 h内总输液量、输液速度以及液体潴留总量均低于≥20 L组(P均<0.01),见表1。两组液体复苏72 h(复苏后)收缩压、尿量均高于复苏前,HR均低于复苏前(P均<0.05);但组间比较差异均无统计学意义(P均>0.05);<20 L组液体复苏后氧合指数高于≥20 L组,血乳酸、血肌酐、APACHE Ⅱ评分、腹腔压力低于≥20 L组(P均<0.01),见表2。<20 L组与≥20 L组入住ICU时间分别为(16.33±2.16)、(22.17±2.31)d,两组比较P<0.01;<20 L组死亡2例(重症肺炎、多脏器功能衰竭各1例),≥20 L组死亡8例(大面积脑梗死、重症肺炎、心脏骤停各1例,ARDS 2例,多脏器功能衰竭3例),两组病死率分别为10%、40%,两组比较P<0.01。
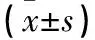
表1 两组液体复苏72 h内总输液量、输液速度及液体潴留总量比较
注:与≥20 L组比较,*P<0.01。
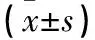
表2 两组液体复苏前后相关指标比较
注:与同组复苏前比较,*P<0.05;与≥20 L组复苏后比较,△P<0.01。
2 讨论
由于大量的炎症介质释放以及全身毛细血管渗漏,液体进入血管后可外渗聚集在第三间隙,加之局部渗出、摄入减少和不显性失水增加,导致有效循环血量不足,SAP患者可出现烦躁、HR增快、血压下降、尿量减少等低血容量性休克表现[12];休克进一步加重组织低灌注及器官功能损害,且腹腔压力上升[13]。据统计,SAP患者腹腔高压发生率达80%,肺脏并发症的发生率达55%[14],且会直接压迫心脏,导致静脉回流下降,后负荷增加,出现急性循环衰竭[15]。腹腔压力升高导致腹腔脏器灌注下降,引起急性肝肾功能障碍,肾脏是腹腔压力升高最先受损的器官之一[16]。此外,SAP患者常伴有肠道菌群移位,肠道蠕动减弱,肠管大量积气扩张,引起腹腔高压,持续存在的腹腔高压将导致病情进一步向MODS发展。对于SAP患者而言,液体复苏是一把“双刃剑”。有报道,大容量液体复苏是导致SAP患者腹腔高压和ACS发生的独立危险因素[17];SAP患者发生腹腔高压以及病死率增加与液体复苏的总液体量呈正相关[18,19]。Balogh等[20]研究发现,对SAP患者有目标地适量液体复苏可降低腹腔高压及ACS发生率。因为SAP发病72 h内液体复苏情况直接影响患者预后。对SAP合并ACS患者行液体复苏时在保证循环稳定的前提下,控制腹腔压力,防止腹腔高压,对于改善患者预后尤为重要。
液体复苏的目的是改善组织灌注、减少组织缺氧时间,腹腔高压和ACS的治疗指南建议,对于已出现腹腔高压、ACS的SAP患者行液体复苏时应密切监测复苏液体量,避免过度复苏(推荐级别1C)。本研究结果显示,两组液体复苏后早期休克症状均有不同程度好转,血压回升、HR减慢、尿量增多,但与≥20 L组比较,<20 L组腹腔压力未升高,血乳酸及血肌酐明显降低,氧合指数提高,ICU入住时间缩短,APACHEⅡ评分及病死率均降低。上述结果提示,快速大容量液体复苏容易导致液体潴留,不利于腹腔压力的控制,甚至可能加重腹腔高压及诱发ACS;适量液体复苏在确保有效循环血量补充达标的前提下,对输液总量及输液速度可以进行适当调控,可避免快速容量液体复苏所引起的“再灌注”损伤,使机体有一个相对缓慢适应调整的过程,降低液体潴留量,减轻ACS所致的器官功能损害,提高SAP的治疗效果。我们的经验是早期液体复苏达标(休克得到纠正,生命体征趋于平稳,组织脏器灌注好转,器官功能有所恢复,血管的通透性及渗透压逐渐降低),外渗到第三间隙的大量液体重新回到血管内)后,应尽快通过“负平衡”将潴留的液体排出体外。可适当补充胶体液,在提高胶体渗透压的同时使用利尿剂;如血流动力学稳定,但仍少尿甚至无尿、肾功能损害未好转,应尽早通过连续性血液净化治疗去除过多液体、减轻第三间隙水肿,以进一步降低腹腔压力,防止发生腹腔高压及ACS。
总之,对于SAP合并ACS患者在维持血压和满足组织脏器灌注的前提下,72 h内总输液量应<20 L,输液速度应<250 mL/h,液体潴留总量应<3 L。
[1] Sekimoto M, Takada Y, Kawarada Y, et al. JPN Guidelines for the management of aeute pancreatitis: epidemiology, etiology, natural histry, and outcome predictors in pancreatitis[J]. J Hepatobiliary Panereat Surg, 2006,13(1):10-24.
[2] 王春友,赵玉沛.从治疗观点演变和技术变革看重症急性胰腺炎疗效进步[J].中华外科杂志,2006,44(13):872-874.
[3] 唐伟,张小明,黄小华,等.磁共振成像评价急性胰腺炎的严重程度与肝功能的相关性研究[J].磁共振成像,2010,1(1):46-49.
[4] 张志宏,徐肇敏.胰腺疾病[M].沈阳:辽宁科学技术出版社,2005:202.
[5] 王春友,陶京.提高对重症急性胰腺炎并发腹腔间隔室综合征的认识和诊治水平[J].中华外科杂志,2007,45(2):724-726.
[6] An G, West MA. Abdominal compartment syndrome:a concise clinical review[J]. Crit Care Med, 2008,36(4):1304-1310.
[7] De Wuele JJ, Hoste E, Blot SI, et al. Intra-abdominal hypertension in patients with severe acute pancreatitis[J]. Crit Care, 2005,9(4):452-457.
[8] De Waele JJ, Leppaniemi AK. Intra-abdominal hypertension in acute panereatitis[J]. World J Surg, 2009,33(6):1128-1133.
[9] Khwaja A. KDIGO clinical practice guidelines for acute kidney injury[J]. Nephron Clin Pract, 2012,120(4):179-184.
[10] Zhao G, Zhang JG, Wu HS, et al. Effects of different resuscitation fluid on severe acute pancreatitis[J]. World J Gastroenterol, 2013,19(13):2044-2052.
[11] Malbrain ML, Cheatham ML, Kirkpatrick A, et al. Results from the international conference of experts on intra-abdominal hypertension and abdominal compartment syndrome. I. definitions[J]. Intensive Care Med, 2006,32(11):1722-1732.
[12] 张震环,李维勤,王浩,等.重症急性胰腺炎血流动力学和氧代谢变化的实验研究[J].中国危重病急救医学,2004,16(12):715-718.
[13] Gecelter G, Fahoum B, Gardezi S, et al. Abdominal compartment syndrome in severe acute pancreatitis: an indication for a decompressing laparotomy[J]. Dig Surg, 2002,19(5):402-404.
[14] 燕晓霎,李维勤,王浩,等.急性重症胰腺炎相关肺损伤的病理生理改变及相关机制研究[J].中国急救医学,2006,26(9):675-677.
[15] 万勇,胡建华,王大庆,等.腹内压升高对血流动力学的影响[J].中国急救医学,2004,24(11):845.
[16] Cheatham ML, Malbrain ML, Kirkpatrick A, et al. Results from the international conference of experts on intra-abdominal hypertension and abdominal compartment syndrome Ⅱ recommendations[J]. Intensive Care Med, 2007,33(6):951-962.
[17] Laet IE, Waele JJ, Malbrain ML. Fluid resuscitation and intra-abdominal hypertension [J]. Springer New York, 2008,33(6):536-548.
[18] Vidal MG, Ruiz Weisser J, Gonzalez F, et al. Incidence and clinical effects of intra-abdominal hypertension in critically ill patients[J]. Crit Care Med, 2008,36(6):1823-1831.
[19] Serpytis M, Ivaskevicius J. The influence of fluid balance on intra-abdominal pressure after major abdominal surgery[J]. Medicina(Kaunas), 2008,44(6):421-427.
[20] Balogh ZJ, Malbrain M. Resuscitation in intra-abdominal hypertension and abdominal compartment syndrome[J]. American Surgeon, 2011,77(6):17-31.
广西壮族自治区卫生厅自筹经费科研课题(Z2012582)。
10.3969/j.issn.1002-266X.2016.48.027
R657.5
B
1002-266X(2016)48-0079-03
2016-04-11)
