重度子痫前期产妇剖宫产布比卡因蛛网膜下腔阻滞麻醉适合剂量的临床研究
2015-12-23肖飞徐文平张望平张小敏王立中
肖飞 徐文平 张望平 张小敏 王立中
重度子痫前期产妇剖宫产布比卡因蛛网膜下腔阻滞麻醉适合剂量的临床研究
肖飞 徐文平 张望平 张小敏 王立中
目的 探讨重度子痫前期产妇剖宫产重比重布比卡因蛛网膜下腔阻滞麻醉(腰麻)的适合剂量。方法选取200例重度子痫前期产妇,ASAⅠ级或Ⅱ级,按随机数字表法分为4组,每组各50例,相应各组鞘内注入布比卡因剂量分别为10、8、6及4mg,并混合2.5μg舒芬太尼。选择L3~4行腰硬联合穿刺,注药10min后记录麻醉平面。根据结果进行Probit回归分析,计算布比卡因腰麻的ED50和ED95。观察各组利多卡因及去氧肾上腺素的用量、肌松效果及患者麻醉满意度,观察各组术中并发症以及新生儿的Apgar评分和脐动脉pH。结果重度子痫前期患者腰麻剖宫产布比卡因ED50和ED95分别为:6.51(95%CI:5.81~7.01)和8.68(95%CI:7.96~10.26)。4组患者10min后麻醉平面的差异均有统计学意义(均P<0.05)。4mg组利多卡因用量高于其他3组,差异有统计学意义(P<0.05)。8mg组、10mg组去氧肾上腺素的用量高于其他两组,差异均有统计学意义(均P<0.05)。低血压的发生率8mg组、10mg组高于其他两组,差异均有统计学意义(均P<0.05)。4组间其他不良反应恶心、呕吐、寒战以及心动过缓发生率的差异无统计学意义(P>0.05)。4组胎儿娩出后1、5min Apgar评分及脐动脉血气分析的结果差异均无统计学意义(均P>0.05)。结论重度子痫前期产妇剖宫产鞘内注入6mg布比卡因混合2.5μg舒芬太尼,必要时辅以硬膜外麻醉,麻醉效果确切,血流动力学稳定,适合该类患者手术麻醉。
重度子痫前期 蛛网膜下腔阻滞 剖宫产 布比卡因 适合剂量
重度子痫前期产妇由于全身小血管痉挛,各脏器灌注减少[1],如何保证术中子宫胎盘的有效灌注,已成为研究焦点。剖宫产蛛网膜下腔阻滞(腰麻)联合硬膜外麻醉减少腰麻局麻药的剂量至半数有效剂量(ED50),不但可以满足手术麻醉要求,而且可以降低术中低血压的发生率,缩短患者在术后复苏室的时间,从而提高患者的麻醉满意度[2-3]。笔者通过对重度子痫前期产妇剖宫产布比卡因腰麻量效关系的临床研究,从而确定其腰麻适合剂量,为临床提供参考,现报道如下。
1 对象和方法
1.1 对象 收集2012年1月至2013年12月入住我院并要求行择期剖宫产的重度子痫前期产妇200例,年龄19~35岁,孕周36~41周,体重58~81kg,ASAⅠ级或Ⅱ级。纳入标准:收缩压≥160mmHg,舒张压≥110mmHg,尿蛋白≥5g/24h,或中枢神经系统表现如视力模糊、头痛、头晕及严重者神志不清、昏迷等,或血清转氨酶升高等符合诊断子痫前期诊断的。排除标准:ASAⅢ级以上,双胎,椎管内麻醉禁忌者,有明显的胎儿宫内窘迫者,以及合并糖尿病、心肺功能不全等其他内科并发症者。按随机数字表法分为布比卡因4mg组、6mg组、8mg组和10mg组,每组各50例;4组患者年龄、身高、体重、手术时间、孕周的比较差异均无统计学意义(均P>0.05),详见表1。本研究经过嘉兴市妇保院伦理委员会同意,患者及家属签订知情同意书。
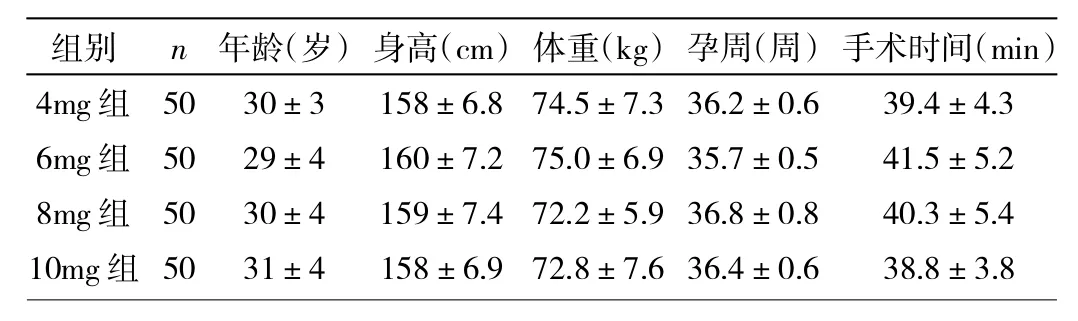
表1 4组患者一般资料的比较
1.2 方法 根据美国大学子痫前期术前管理指南[4],重度子痫前期产妇收缩压>160mmHg或舒张压>105mmHg;口服拉贝洛尔100mg(8h/次),血压控制不佳者静脉注射拉贝洛尔2mg/ml,根据血压调整注射速度。硫酸镁负荷剂量为2.5~5g,用10%葡萄糖溶液稀释至20ml于15~20min内静脉注射,1~2g/h静脉维持预防子痫。患者术前均无用药,入手术室后开放上肢静脉通道,输注37°C复方乳酸钠10ml/(kg·h),监测并记录BP、HR、SpO2、ECG。待产妇平静后,连续测3次血压,取其平均值作为基础血压。选择L3~4行腰硬联合穿刺,见脑脊液后,4组分别注入4、6、8、10mg的布比卡因混合舒芬太尼2.5μg以及0.9%氯化钠混合液3ml,注药时间为15s,成功后向头端置入硬膜外导管4cm。穿刺成功后将患者平卧,右侧臀部垫高30°,每30s采用针刺法测平面1次,10min后记录麻醉平面。麻醉有效标准:麻醉平面≥T6,术中无牵拉痛;否则视为无效。无效者每5min硬膜外追加2%利多卡因5ml,直至满足手术要求。胎儿取出前,每1min监测血压1次,胎儿取出后,每5min监测血压1次。若血压下降>基础血压的25%,静脉给予去氧肾上腺素40μg;若HR<55次/min,则给予阿托品0.5mg。术中不追加静脉镇痛药物或止吐药物。
1.3 观察指标 记录术中利多卡因、去氧肾上腺素的用量;记录术中并发症如:低血压(SBP下降>25%基础血压)、恶心、呕吐、寒颤、心动过缓(HR<55次/min)的发生情况;肌松由产科医师评定,分为好(娩头顺利)、一般(勉强娩头)和差(娩头困难)。患者对麻醉的满意率分为好、一般及差;记录新生儿1、5min的Apgar评分及脐动脉血气分析。
1.4 统计学处理 采用SPSS13.0统计软件,符合正态分布计量资料以表示,组间比较采用单因素方差分析;非正态分布的计量资料以中位数表示,组间比较采用Mann-Whitney U检验;计数资料采用χ2检验。将4组布比卡因的剂量转化为对数剂量,采用Probit进行回归分析,计算布比卡因的ED50及ED95。
2 结果
2.1 4组患者麻醉效果的比较 Probit回归分析结果显示,布比卡因ED50及ED95分别为6.51(95%CI:5.81~7.01)和8.68(95%CI:7.96~10.26),4mg组38例、6mg组26例、8mg组5例患者腰麻后平面未达到T6水平或者术中疼痛,需要硬膜外追加利多卡因,详见图1。
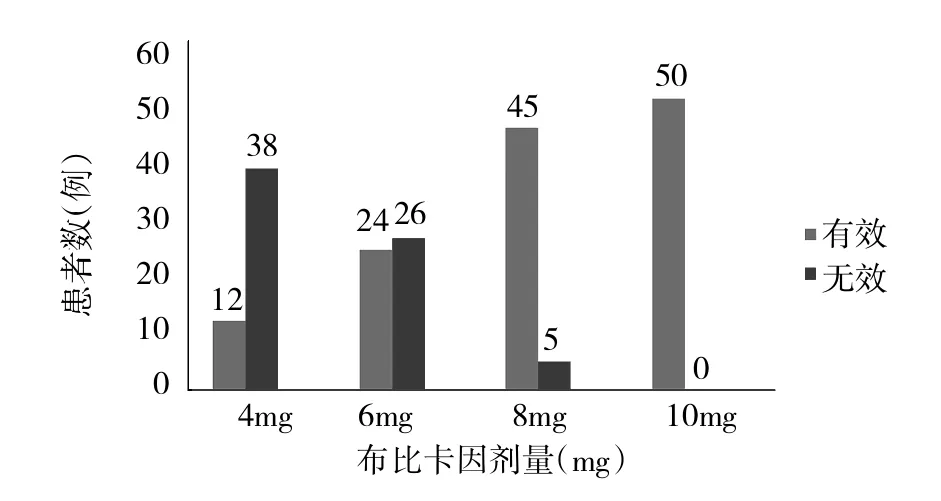
图1 4组患者布比卡因麻醉效果
2.2 4组患者麻醉平面、利多卡因及去氧肾上腺素的用量、术中并发症的比较 4组患者麻醉后10min麻醉平面分别为T8(T12~T6)、T6(T8~T4)、T4(T6~T3)、T3(T2~T4),4组间比较差异有统计学意义(P<0.05);4mg组利多卡因的用量明显高于其他各组,差异有统计学意义(P<0.05);去氧肾上腺素的用量8mg组、10mg组比4mg组、6mg组高,差异均有统计学意义(均P<0.05);8mg组与10mg组低血压的发生率比4mg组和6mg组高,差异均有统计学意义(均P<0.05),详见表2。
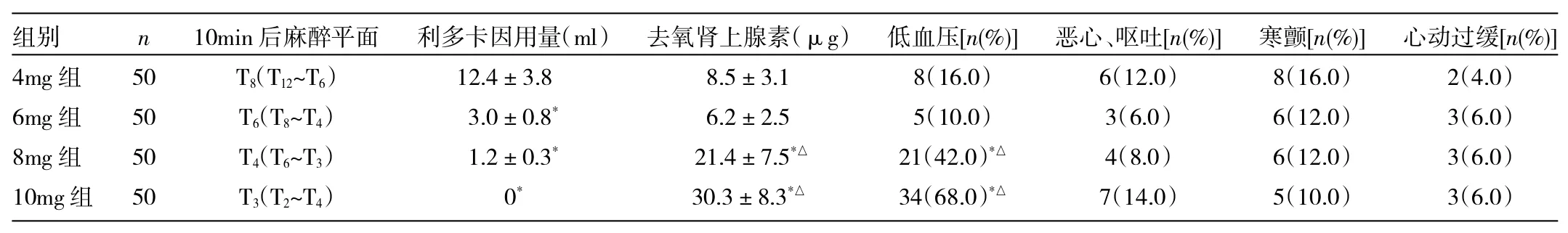
表2 4组患者麻醉平面、利多卡因及去氧肾上腺素的用量、术中并发症的比较
2.3 4组患者肌松效果及麻醉满意度的比较 6mg组、8mg组与10mg组产妇肌松效果比4mg组满意,差异有统计学意义(P<0.05),详见表3。4组患者对麻醉满意度的差异无统计学意义(P>0.05),详见表4。

表3 4组患者肌松评价的比较[例(%)]

表4 4组患者对麻醉的满意度[例(%)]
2.4 4组胎儿娩出后1、5min Apgar评分及脐动脉血气分析的比较 胎儿娩出后1、5min Apgar评分及脐动脉血气分析的结果差异均无统计学意义(均P>0.05),详见表5。
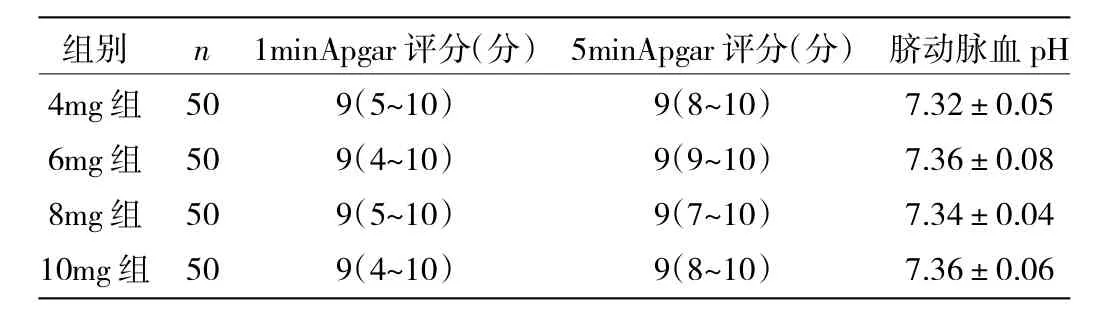
表5 4组胎儿1、5min Apgar评分及脐动脉血气分析的比较
3 讨论
低血压是腰麻剖宫产最常见的并发症,麻醉期间很多并发症与其直接相关。临床处理和预防剖宫产低血压的方法有很多,如:产妇左侧卧位、预防性扩容、预防性的注射麻黄碱或者去氧肾上腺素等。尽管这些方法可以降低低血压的发生率,但是无一项措施可以替代治疗低血压,甚至这些策略具有一定的潜在的风险,如预防性扩容,在高危产科可能增加肺水肿和心力衰竭的风险,预防性的注射麻黄碱或者去氧肾上腺素可能引发高血压和心律失常等。因此,近年来在剖宫产有主张采用小剂量腰麻。
临床使用接近于局麻药ED50的剂量作为小剂量腰麻技术,以期在满足手术要求的同时,达到稳定的血流动力学,减少低血压的发生,改善产妇及胎儿的转归。本研究通过对4组不同剂量的布比卡因混合舒芬太尼剖宫产量效关系的临床观察,得出重度子痫前期患者腰麻剖宫产布比卡因的ED50为6.51mg。本研究中6mg组剂量与其极为相近,与8、10mg组相比,尽管麻醉成功率低于其他两组,但是肌松效果与其相似,而且明显优于4mg组,不影响手术,而且该组低血压的发生率为10%,明显低于8mg组与10mg组,血流动力学更稳定。虽然该组中麻醉诱导10min后有5例患者麻醉平面未达到T6平面,21例患者手术结束之前出现牵拉痛,但是通过硬膜外麻醉补充后麻醉效果确切,该组患者的麻醉满意度与其他各组相似。本研究中笔者发现,如果6mg组手术40min后子宫未缝合,可能会出现牵拉痛,所以建议硬膜外及时进行干预,以提高麻醉质量。
临床上对剖宫产布比卡因腰麻ED50多有研究[5-7],与本研究差异较大,可能与以下因素有关:(1)局麻药伍用不同效能的不同阿片类药物可能对局麻药的协同效应存在差异;(2)对有效麻醉的定义各有差异,会影响结果;(3)本研究中产科采用盆腔外子宫缝合术,牵拉刺激较盆腔内子宫缝合大,会导致本研究中麻醉失败率增加;(4)各研究鞘内注药速度不同,麻醉平面与注射速度呈正比;(5)采用的研究方法不同,可能会对结果造成一定的影响。
综上所述,重度子痫前期产妇在腰麻联合硬膜外麻醉剖宫产术中,腰麻采用布比卡因6mg混合2.5μg舒芬太尼,麻醉安全有效,血流动力学稳定,相对而言为临床合适的鞘内剂量。
[1]Zezza L,Railli E,Conti E,et al.Hypertension in pregnancy:the most recent findings in pathophysiology,diagnosis and therapy [J].Minerva Ginecol,2014,66(1):103-126.
[2]Roofthooft E,Van de Velde M.Low-dose spinal anaesthesia for Caesarean section to prevent spinal-induced hypotension[J].Curr Opin Anaesthesia,2008,21(3):259-262.
[3]Leo S,Sng B L,Lim Y,et al.A randomized comparison of low doses of hyperbaric bupivacaine in combined spinal-epidural anesthesia for cesarean delivery[J].Anesth Analg,2009,109(5): 1600-1605.
[4]Sibai B M,Stella C L.Diagnosis and management of preeclampsia and eclampsia[J].Am J Obstet Gynecol,2009,200(5):481.
[5]Tyaqi A,Kakkar A,Kumar S,et al.ED50 of hyperbaric bupivacaine with fentanyl for cesarean delivery under combined spinal epiduralinnormotensiveandpreeclampticpatients[J].RegAnesth Pain Med,2012,37(1):40-44.
[6]王立中,张引法,汤蓓蕾,等.舒芬太尼不同给药途径对剖宫产术患者布比卡因腰麻效果的影响[J].中华麻醉学杂志,2010,27(10):955-956.
[7]Danelli G,Zangrillo A,Nucera D,et al.The minimum effective dose of 0.5%hyperbaric spinal bupivacaine for cesarean section [J].Minerva Anestesiol,2001,67(7):573-577.
ObjectiveTo determine the optimal dose of intrathecal bupivacaine for severe pre-eclamptic patients undergoing elective cesarean delivery.MethodsTwo hundred severe preeclamptic patients were randomly allocated into one of four groups(n=50 in each).The doses of intrathecal bupivacaine were 4mg,6mg,8mg,and 10mg respectively.All patients received 2.5μg sufentanil intrathecally with bupivacaine.Combined spinal-epidural anesthesia was performed at L3~4,epidural catheter was placed and advanced 4cm into the epidural space in cephalad direction.The sensory block was recorded 10 min after intrathecal injection of bupivacaine and sufentanil.The ED50and ED95were calculated according to probit analysis.The dose of epidural lidocaine and intravenous phenylephrine were tested,and the muscle relaxation,intraoperative complications and patients'satisfaction were documented.ResultsThe ED50and ED95of intrathecal bupivacaine were 6.51(95%CI,5.81~7.01)and 8.68(95%CI,7.96~10.26),respectively.The sensory block 10min after intrathecal injection was significantly different among groups(P<0.05).The use of lidocaine in group 4mg was higher than that in other groups(P<0.05).The use of phenylephrine in groups 8mg and 10mg was higher than that in other two groups(P<0.05).The incidence of hypotension in groups 8mg and 10mg was higher than that in groups 4mg and 6mg(P<0.05).The satisfaction of muscle relaxation in groups 4mg and 8mg was lower than that in other two groups(P<0.05).There was no significant difference in patients'satisfaction,the Apgar score of newborns and the results of umbilical blood gas analysis(P>0.05)among four groups.ConclusionCombined spinal and epidural anesthesia with dose of 6 mg bupivacaine and 2.5μg sufentanil can provide effective anesthesia and improve maternal hemodynamic stability for severe pre-eclamptic patients undergoing cesarean section.
Severe pre-eclampsia SpinalCesarean section Bupivacaine Suitable dose
2014-05-26)
(本文编辑:严玮雯)
嘉兴市科技局资助项目(2013AY21050-2)
314050 嘉兴市妇幼保健院麻醉科
王立中,E-mail:13706597501@163.com
