多梳基因Bmi-1在甲状腺乳头状癌中的表达及意义
2015-12-23潘钢徐骁诚张煜彭友张卧丁金旺罗定存
潘钢 徐骁诚 张煜 彭友 张卧 丁金旺 罗定存
多梳基因Bmi-1在甲状腺乳头状癌中的表达及意义
潘钢 徐骁诚 张煜 彭友 张卧 丁金旺 罗定存
目的 研究多梳基因Bmi-1在甲状腺乳头状癌组织中的表达及临床意义。方法分别采用免疫组化法、Western blot法和RT-PCR法检测30例甲状腺乳头状癌组织、30例结节性甲状腺肿组织及30例正常甲状腺组织中多梳基因Bmi-1及其mRNA的表达情况,并分析Bmi-1与甲状腺乳头状癌临床病理特征的关系。结果免疫组化法检测发现Bmi-1在甲状腺乳头状癌组织中阳性表达率73.3%,与结节性甲状腺肿(36.7%)及与正常组织(16.7%)的阳性表达率相比差异有统计学意义(P<0.05)。Western blot法检测甲状腺乳头状癌中Bmi-1表达量与结节性甲状腺肿组织及正常组织相比,差异有统计学意义(P<0.05)。RT-PCR法检测甲状腺乳头状癌中Bmi-1mRNA表达量与结节性甲状腺肿组织及正常组织相比,差异有统计学意义(P<0.05)。Bmi-1阳性表达在甲状腺乳头状癌有无淋巴结转移中的差异有统计学意义(P<0.05),在年龄、性别、肿瘤大小、分期等差异无统计学意义。结论Bmi-1在甲状腺乳头状癌中表达升高,可能在甲状腺乳头状癌的发生、发展过程中起重要作用,并可望作为甲状腺乳头状癌临床诊断的标记物之一。
Bmi-1 甲状腺乳头状癌 RT-PCR Western blot免疫组化法
近年来,甲状腺结节的发生率呈明显上升趋势,其中5%~15%的甲状腺结节为恶性肿瘤[1]。甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是最常见的甲状腺恶性肿瘤,其好发于女性和青少年,多起病隐匿,早期诊断困难。临床上亟需寻找新的方法帮助筛查及早期诊断PTC,以进一步提高PTC的诊治水平。Bmi-1基因(B cell-specific MLV inte-gration site-1,Bmi-1)为多梳基因(polycomb group genes,PcG)家族成员之一,它首次被提出是1991年在转基因鼠的淋巴瘤细胞传代中,作为一种原癌基因与另一种癌基因c-myc协同作用引起细胞转化和肿瘤形成[2],目前Bmi-1在恶性肿瘤发生、发展、侵袭及判断预后等方面的作用已越来越引起大家的重视。笔者采用免疫组化法、Western blot和RTPCR技术,检测PTC组织中Bmi-1及其mRNA表达水平,以及与PTC临床病理特征的关系,进而探讨其是否能成为PTC早期诊断及判断预后的重要分子标记物,现报道如下。
1 资料和方法
1.1 一般资料 收集2012年8月至2013年2月在我科手术、并有完整临床资料的甲状腺乳头状癌组织30例、结节性甲状腺肿组织30例及正常甲状腺组织30例,正常甲状腺组织来自单侧甲状腺乳头状癌行甲状腺双侧叶切除的健侧组织。所有患者在接受手术获取标本前未接受过碘131等治疗,病理结果均由病理科医师诊断。甲状腺正常组织、结节性甲状腺肿组织和乳头状癌组织在术中离体后马上收集放入液氮速冻过夜,然后移至-80℃冰箱保存直至使用。在30例甲状腺乳头状癌中,男12例,女18例,年龄<45岁13例,≥45岁17例;根据(AJCC/UICC)对分化型甲状腺癌进行临床分期,Ⅰ~Ⅱ期18例(60.00%),Ⅲ~Ⅳ期12例(40.00%);术后病理结果显示有淋巴结转移19例(63.33%),未见淋巴结转移11例(36.67%)。
1.2 主要试剂 RT-PCR试剂盒购于Takara生物制剂公司,总RNA提取试剂Trizol试剂购自美国Invitrogen公司,Bmi-1、GAPDH引物均由上海生工公司合成,Anti-Bmi-1一抗购自英国Abcam公司,Anti-GAPDH一抗购自美国Santa公司。
1.3 免疫组织化学法检测Bmi-1表达 常规石蜡包埋组织,切片脱蜡,水化,灭活内源性过氧化物酶,抗原修复后,滴加兔抗人Bmi-1单克隆抗体(1∶200)及二抗(酶标记抗兔IgG)后37℃孵育2h。DAB显色,苏木素复染,脱水,封片,同时以PBS替代一抗(兔抗人Bmi-1单克隆抗体)作为阴性对照。阳性结果为细胞核或细胞质染成棕黄色。随机取5个不同的200倍视野,计数细胞总数以及细胞核和细胞质阳性细胞数。按阳性细胞占细胞总数的百分比计分:阳性细胞率≤25%为1分,26%~50%为2分,51%~75%为3分,>75%为4分;根据染色的强弱程度计分:阴性染色1分,弱染色2分,中等强度染色3分,强染色4分。根据两者的乘积判断结果:≤4分为阴性;>4分且≤8分为弱阳性;>8分且≤12分为阳性;>12分且≤16分为强阳性。统计分析时阴性和弱阳性合计为低表达,阳性和强阳性合计为高表达。以上结果均至少由2位病理科医师以盲法观察确定。
1.4 Western blot法检测Bmi-1表达 分别提取甲状腺乳头状癌组织、结节性甲状腺肿组织、正常甲状腺组织的总蛋白,应用BCA法测定蛋白浓度。上样量均为50μg/孔,行SDS-PAGE电泳、转膜后,兔抗人Bmi-1单
1.6 统计学处理 采用SPSS13.0统计软件,计量资料以表示,不同组织中Bmi-1 mRNA表达水平RTPCR及免疫组织化学检测结果比较采用Kruskal-Wallis H检验,Western blot检测结果经正态性检测后采用方差分析,两组间比较采用t检验。不同临床病理因素与Bmi-1在甲状腺乳头状癌组织中的表达比较采用χ2检验或Fisher确切概率法。
2 结果
2.1 免疫组化检测不同甲状腺组织中Bmi-1的表达情况 免疫组化检测正常甲状腺组织、结节性甲状腺肿组织、甲状腺乳头状癌组织中Bmi-1在细胞核内呈现棕黄色或者棕褐色颗粒,也有少量为细胞质内呈棕黄色(图1)。甲状腺乳头状癌组织中Bmi-1阳性表达率73.3%(22例),与结节性甲状腺肿组织阳性表达率36.7%(11例)及与正常甲状腺组织阳性表达率16.7%(5例)的比较差异有统计学意义(P<0.05),且结节性甲状腺肿组及正常组中Bmi-1阳性表达率的差异有统计学意义(P<0.05)。
2.2 Western blot检测不同甲状腺组织中Bmi-1的表达情况 Western blot检测结果显示甲状腺正常组织、结节性甲状腺肿组织、甲状腺乳头状癌组织中Bmi-1的相对表达量分别为0.26±0.23、0.98±0.33、1.43±0.46,克隆抗体(1∶1 000)4℃孵育过夜,HRP标记的二抗(辣根标记抗兔IgG)室温孵育2h后使用ECL试剂发光,显影、定影,胶片扫描后应用Westem blot图像分析软件,以测定的Bmi-1蛋白条带的积分光密度与内参蛋白条带的光密度的比值表示组织内目的蛋白的相对表达量。每个样品设2个复孔,取平均值以减小误差。
1.5 RT-PCR法检测Bmi-1表达 按照Trizol试剂盒说明书提取组织总RNA,测定RNA浓度后各取5μgRNA进行逆转录。PCR反应条件:[95℃×5s+60℃×30s]× 40个循环。反应体系为20μl,获得相应的cDNA。然后进行RT-PCR,反应体系:2×SYBR Premix TaqTM10μl,Rox reference Dye I 0.4μl,Forward primer 0.4μl,Reverse primer 0.4μl,dH2O 6.8μl,cDNA 2μl。Bmi-1引物序列为5′-ATTAGTTCCAGGGCTTTTCA-3′和5′-TCATTCACCTCCTCCTTAGATT-3′;GAPDH为内参,引物序列为5′-GACAGTCAGCCGCATCTTCT-3′和5′-TTAAAAGCAGCCCTGGTGAC-3′。反应条件:[95℃×5s+60℃× 30s]×40个循环。对所用标本进行上述RT-PCR反应,GAPDH作为内参,根据2-ΔCT计算Bmi-1相对表达量。与甲状腺正常组织及结节性甲状腺肿组相比,甲状腺乳头状癌组织中Bmi-1表达水平明显升高,且甲状腺结节组织中的Bmi-1水平也明显高于正常组织中的水平,差异均有统计学意义(均P<0.05)(图2)。

图1 不同甲状腺组织中Bmi-1的表达情况(N:正常甲状腺组织;NG:结节性甲状腺肿;C:甲状腺乳头状癌;SP染色,×200)
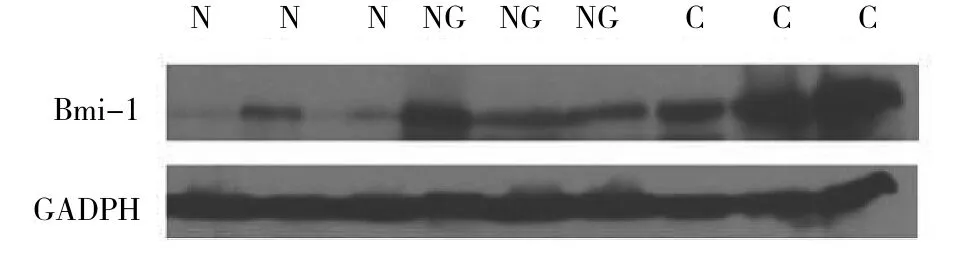
图2 不同甲状腺组织中Bmi-1表达情况(N:正常甲状腺;NG:结节性甲状腺肿;C:甲状腺乳头状癌)
2.3 RT-PCR法检测不同甲状腺组织中Bmi-1mRNA的表达情况 RT-PCR法检测发现在甲状腺乳头状癌组、结节性甲状腺肿组和正常甲状腺组中的表达量分别为5.836±0.498、3.236±0.301和1.521±0.211,甲状腺乳头状癌组高于结节性甲状腺肿组和正常甲状腺组,差异均有统计学意义(均P<0.05),详见图3。

图3 不同甲状腺组织中Bmi-1 mRNA的表达情况(N:正常甲状腺;NG:结节性甲状腺肿;C:甲状腺乳头状癌)
2.4 Bmi-1表达与甲状腺乳头状癌临床病理参数的关系 在I~II期和Ⅲ~Ⅳ期中Bmi-1阳性率分别为55.6%(10/18)和66.7%(8/12),Bmi-1的表达与肿瘤临床分期的差异无统计学意义(P>0.05);在男性和女性患者中Bmi-1阳性率分别为41.7%(5/12)和44.4%(8/18),差异无统计学意义(P>0.05);在<45岁和≥45岁患者中Bmi-1阳性率分别为46.2%(6/13)和58.8%(10/17),差异无统计学意义(P>0.05),说明Bmi-1的表达与男女性别及年龄均无关。在22例Bmi-1阳性表达的甲状腺乳头状癌患者中,术后病理证明有颈部淋巴结转移的有81.8%(18/22),而术后病理未发现颈部淋巴结转移的有18.2%(4/22),经Fisher确切概率法统计发现,Bmi-1的阳性表达与淋巴结转移的差异有统计学意义(P<0.05)。
3 讨论
近年来,全球甲状腺癌的发病率增长迅速,引起了社会的广泛关注。美国最新资料显示,1989-2012年甲状腺癌的发病率上升了5倍,其中男性以每年5.5%、女性以每年6.6%的速度持续增长,现已成为美国增长速度最快的恶性肿瘤[3]。我国2012年卫生部报告也指出“甲状腺癌已成为中国女性第3位的常见恶性肿瘤,尤其在沿海地区更为高发”。2013年浙江省杭州市疾控中心公布的最新“癌谱”指出,甲状腺癌已位居该市居民恶性肿瘤第2位,对女性而言则是首次超过乳腺癌跃居发病首位的恶性肿瘤。由此可见,甲状腺癌不仅威胁着人们的健康,而且极大增加了政府、社会和家庭的负担,因此如何获取积极有效的甲状腺癌早期诊断及判断预后的标志物是目前研究的热点。
Bmi-1是多梳基因PcG家族成员之一,在多种人类多种恶性肿瘤如肺癌、乳腺癌、肝癌、胃癌、结肠癌及泌尿系肿瘤中的表达普遍上调[4-11]。Bmi-1可以通过调控INK4a-ARF、端粒酶逆转录酶(hTERT)和HOX基因家族等下游基因,启动DNA复制相关基因的转录,推动细胞周期进入S期,从而促进细胞的生长和增殖;并且在染色体末端合成端粒重复片段,以补偿细胞分裂时的端粒缩短,维持端粒长度,使细胞获得无限增殖能力而逃避衰亡,从而在细胞的恶性转化中起重要作用。目前Bmi-1在恶性肿瘤发生、发展、侵袭及判断预后等方面的作用已越来越引起大家的重视[12-13]。有研究显示,Bmi-1在甲状腺髓样癌中也有高表达,对诊断甲状腺髓样癌有指导意义[14]。而PTC是最常见的甲状腺癌组织学亚型,近20年甲状腺癌发病率不断飙升[15],因此针对PTC的相关研究日益成为肿瘤学界关注的焦点。
本研究发现Bmi-1在PTC组织中存在高表达,而在结节性甲状腺肿和正常甲状腺组织中低表达或基本不表达(P<0.05)。Bmi-1高表达率与PTC患者年龄、肿瘤分期、性别无关(P>0.05),而与有无颈淋巴结转移相关,即Bmi-1在伴有颈淋巴结转移的PTC患者中的阳性表达明显高于颈淋巴结未转移者(P<0.05),提示Bmi-1可能在PTC的转移机制中起重要作用。已知肿瘤的转移机制之一是肿瘤细胞突破细胞外基质,其中整合素是比较重要的细胞外基质之一。甲状腺癌可随着Bmi-1的表达逐渐释放整合素受体,再通过与整合素结合增强细胞外基质与癌细胞的粘连,使肿瘤突破细胞基底膜,成淋巴结转移,这与整合素受体的生成有密切关系[16],Bmi-1也可以通过诱导癌细胞中端粒酶的活性促进其扩增,与肿瘤浸润转移密切相关[17]。此外,Bmi-1作为c-myc癌基因的协同基因,在细胞的中心体扩增调节中起着重要作用,异常的中心体可以导致染色体的异常分裂,干扰细胞正常活动而发生癌变。由此可见,Bmi-1高表达与PTC的发生、发展、浸润转移密切相关。虽然PTC的生物学行为相对惰性,预后较好,但据统计仍有30%~80%的PTC患者在确诊时就伴有颈部淋巴结转移,即便是甲状腺微小乳头状癌颈淋巴结转移率也可高达47.6%[18-19],且颈淋巴结转移是判断PTC预后的重要因素,有一些研究已经证实区域淋巴结转移会增加PTC复发转移的概率,并且可能会增加病死率[20-23]。Nam等[24]和Takada等[25]研究认为,颈淋巴结转移是肿瘤复发的显著影响因素,完整切除原发灶和转移性淋巴结是降低局部复发率和避免再次手术的关键。因此,如何进行淋巴结清扫对降低PTC局部复发率和病死率均具有重要意义。本研究证实Bmi-1在PTC中高表达,且与PTC颈淋巴结转移相关,故其可能成为PTC早期诊断及判断预后的候选分子标志物。由于Bmi-1的检测有助于判断PTC患者的预后,使临床上在术前判断甲状腺癌的生物学行为成为可能,对于Bmi-1高表达的患者,由于其易出现淋巴结转移,在结合影像学检查的基础上,可选择更积极的颈淋巴结清扫手术治疗,手术后更需注意其高复发风险。
恶性肿瘤的发展是一个多阶段、多步骤、多因素参与的过程,随着医学的进一步发展,甲状腺癌的诊断方法虽较多,但早期诊断及侵袭转移性的判断在临床尤为重要,以便客观判断患者的预后。本研究提示Bmi-1可能在PTC转移中起重要作用,在鉴别甲状腺结节良、恶性以及判断PTC侵袭性特征,尤其是颈部淋巴结转移中也体现出较好的价值,并有可能使之成为一个新的早期诊断和判断PTC预后的重要分子标记物,并为进一步探讨其可能的细胞内信号分子传导途径及提供新的基因治疗靶点打下基础。
[1]中华医学会内分泌学分会,中华医学会外科学分会,中国抗癌协会头颈肿瘤专业委员会,等.甲状腺结节和分化型甲状腺癌诊治指南[J].中国肿瘤临床,2012,39(17):1249-1272.
[2]Haupt Y,Alexander W S,Barri G,et al.Novel zinc finger gene i mplicated as myc collaborator by retrovirally accelerated lymphoma agenes is in Emu-myc transgenic mice[J].Cell,1991,65 (5):753-763.
[3]Pellegriti G,Frasca F,Regalbuto C,et al.Worldwide Increasing Incidence of Thyroid Cancer:Update on Epidemiology and Risk Factors[J].J Cancer Epidemiol,2013,2013:965212.
[4]Huang J,Qiu Y,Chen G,et al.The relationship between Bmi-1 and the epithelial-mesenchymal transition in lung squamous cell carcinoma[J].Med Oncol.2012,29(3):1606-1613.
[5]Meng X,Wang Y,Zheng X,et al.shRNA-mediated knockdown of Bmi-1 inhibit lung adenocarcinoma cell migration and metastasis [J].Lung Cancer,2012,77(1):24-30.
[6]Wang Y,Zhe H,Ding Z,et al.Cancer stem cell marker Bmi-1 expression is associated with basal-like phenotype and poor survival in breast cancer[J].World J Surg,2012,36(5):1189-1194.
[7]Li H,Song F,Chen X,et al.Bmi-1 regulates epithelial-to-mesenchymal transition to promote migration and invasion of breast cancer cells[J].Int J Clin Exp Pathol,2014,7(6):3057-3064.
[8]Lu H,Sun H Z,Li H,et al.The clinicopathological significance of Bmi-1 expression in pathogenesis and progression of gastric carcinomas[J].Asian Pac J Cancer Prev,2012,13(7):3437-3441.
[9]Li DW,Tang H M,Fan J W,et al.Expression level of Bmi-1 oncoprotein is associated with progression and prognosis in colon cancer[J].Cancer Res Clin Oncol,2010,136(7):997-1006.
[10]Effendi K,Mori T,Komuta M,et al.Bmi-1 gene is upregulated in early-stage hepatocellularcaicinoma and correlates with ATP-binding cassette transporter B1 expression[J].Cancer Sci, 2010,101(3):666-672.
[11]Zhang X,Wang C,Wang L,et al.Detection of circulating Bmi-1 mRNA in plasma and its potential diagnostic and prognostic value for uterine cervical cancer[J].Int J Cancer,2012,131(1): 165-172.
[12]Liu Y L,Jiang S X,Yang Y M,et al.USP22 acts as an oncogene by the activation of BMI-1-mediated INK4a/ARF pathway and Akt pathway[J].Cell Biochem Biophys,2012,62(1):229-235.
[13]Tátrai P,SzepesiA,Matula Z,et al.Combined introduction of Bmi-1 and hTERT immortalizes human adipose tissue-derived stromal cells with low risk of transformation[J].Biochem Biophys Res Commun,2012,422(1):28-35.
[14]Erovic B M,Kim D,Cassol C,et al.Prognostic and predictive markers in medullary thyroid carcinoma[J].Endocr Pathol, 2012,23(4):232-242.
[15]Veiga L H,Neta G,Aschebrook-Kilfoy B,et al.Thyroid cancer incidence patterns in Sao Paulo,Brazil,and the U.S.SEER Program 1997-2008[J].Thyroid,2013,23(6):748-757.
[16]Bruggeman S W,Hulsnmn D,van Lohuizen M.Bmi-deficient neural stem cells have increased integrin dependent adhesion to serf-secreted matrix[J].Biochim Biophys Acta,2009,1790 (5):351-360.[17]Song L B,Zeng M S,Liao W T,et al.Bmi-1is a novel molecular marker of nasopharyngeal carcinoma a progression and immortalizes Pprimary human nasopharyngeal epithelial cells[J].CancerRes,2006,66(12):6225-6232.
[18]Roh J L,Kim J M,Park C L.Central lymph node metastasis of unilateral papillary thyroid carcinoma:patterns and factors predictive of nodal metastasis,morbidity,and recurrence[J].Ann Surg Oncol,2011,18(8):2245-2250.
[19]Liu Z,Wang L,Yi P,et al.Risk factors for central lymph node metastasis of patients with papillary thyroid microcarcinoma:a meta-analysis[J].Int J Clin Exp Pathol,2014,7(3):932-937.
[20]Xiao G Z,Gao L.Central lymph node metastasis:is it a reliable indicator of lateral node involvement in papillary thyroid carcinoma[J]?World J Surg,2010,34(2):237-241.
[21]Lee J,Song Y,Soh E Y.Central lymph node metastasis is an important prognostic factor in patients with papillary thyroid microcarcinoma[J].J Korean Med Sci,2014,29(1):48-52.
[22]Ito Y,Miyauchi A,Kihara M,et al.Prognostic values of clinical lymph node metastasis and macroscopic extrathyroid extension in papillary thyroid carcinoma[J].Endocr J,2014,61(8): 745-750.
[23]American Thyroid Association(ATA)Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer,Cooper D S,Doherty G M,et al.Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer[J].Thyroid,2009,19(11):1167-1214.
[24]Nam I C,Park J O,Joo Y J,et al.Pattern and predictive factors of regional lymph node metastasis in papillary thyroid carcinoma:a prospective study[J].Head Neck,2013,35(1):40-45.
[25]Takada H,Kikumori T,Imai T,et al.Patterns of lymph node metastases in papillary thyroid carcinoma:results from consecutive bilateral cervical lymph node dissection[J].World J Surg, 2011,35(7):1560-1566.
ObjectiveTo investigate the expression and clinical significance of Bmi-1 in papillary thyroid carcinoma.MethodsThe expression of Bmi-1 mRNA and protein was detected by RT-PCR,Western blot and immunohistochemistry in 30 samples of papillary thyroid carcinomas,30 samples of nodular goiters and 30 samples of normal thyroid tissue,respectively.The correlation of Bmi-1 expression with clinicopathological features of patients was also analyzed.ResultsThe results of immunohistochemistry showed that the positive rates of Bmi-1 protein in papillary thyroid carcinomas,nodular goiters,normal thyroid tissues were 73.3%,36.7%and 16.7%,respectively(P<0.05).Western blot showed that the expression of Bmi-1 protein in papillary thyroid carcinomas was significantly higher than those in nodular goiter tissue and normal tissue(P<0.05).The expression of Bmi-1mRNA in papillary thyroid carcinomas was significantly higher than those in nodular goiters and normal thyroid tissues (P<0.05).Bmi-1 expression was closely relevant to lymph node metastasis(P<0.05),but not to gender,age and differentiation degree.ConclusionThe expression of Bmi-1 gene is up-regulated in papillary thyroid carcinomas,indicating that Bmi-1 may be involved in the development of papillary thyroid carcinoma and may serve as a marker for clinical diagnosis.
Bmi-1 Papillary thyroid carcinoma RT-PCR Western blotImmunohistochemistry

2014-11-12)
(本文编辑:严玮雯)
杭州市医药卫生科技计划项目(2012A008);杭州市重大科技创新专项项目(20131813A08)
310003 杭州市第一人民医院肿瘤外科
潘钢,E-mail:xjxsh@163.com
