全胸腔镜下肺叶切除术的临床研究
2015-11-15朱一蒙刘晓强沈荣明崔建勇朱栋麟
杨 勇 朱一蒙 刘晓强 沈荣明 崔建勇 朱栋麟
(南京医科大学附属苏州市立医院胸外科、苏州市肿瘤诊疗中心,江苏省苏州市 215001)
肺癌是临床疾病中最常见的癌症,死亡率高。因环境污染和社会老龄化,肺癌的发病率不断升高。全胸腔镜手术因其创伤小和恢复快,逐步得到了国内外同行的认可。我们自2012年1月到2014年9月共对106例肺癌患者进行全胸腔镜下肺叶切除+淋巴结清扫手术,总结如下。
1 资料和方法
1.1 临床资料 行全胸腔镜下肺癌根治术共106例,其中男71例,女35例,年龄33~84岁(65±1.6)岁。病变部位:右上肺叶31例,右中肺叶8例,右下肺叶27例,左上肺叶18例,左下肺叶22例。病例入选标准:肿瘤直径小于5 cm,无心肺功能不全,无远处转移,周围性肺癌。所有患者在术前均行血、尿常规、凝血系列、肝肾功能检测、心电图、心脏超声检查、胸部和上腹部增强CT、全身骨扫描、肺功能等胸科常规检查。均可耐受单侧健肺通气和预期的手术。少数患者术前行纤维支气管镜检查和活检,另有部分患者术前行PET-CT检查进一步明确诊断及肿瘤范围。随机选取同期应用传统开胸术的肺癌根治术82例患者作为对照组,两组患者在性别构成、平均年龄及疾病构成方面,差异均无统计学意义,有可比性。
1.2 手术方法 所有患者采用全麻双腔气管插管,健肺单侧通气。腋下垫高使得术侧肋间增宽,术侧上肢前伸。切口由操作孔、观察孔及牵引孔组成。先在患侧腋中线第8肋间做2 cm左右切口为观察孔,置入胸腔镜观察病灶部位及大小、有无粘连及转移情况。根据以上情况决定操作孔位置,一般上叶和中叶选择腋前线第4肋间,而下叶选择腋前线第5肋间,便于自肺门前方处理肺血管和支气管,切口长度一般为3~5 cm;牵引孔一般为2 cm,在肩胛下角线第7或8肋间,主要用于肺组织牵引,在处理某些血管如上叶静脉时,也可以通过他置入腔镜切开缝合器。全胸腔镜肺叶切除手术操作方法:术前未明确病理诊断的肺周围型小结节,首先可以行肺楔形切除,送术中快速冰冻病理,如证实为恶性肿瘤则继续完成肺叶切除+淋巴结清扫术。术前就有肺穿刺或纤维支气管镜活检明确为非小细胞肺癌者直接行肺叶切除+淋巴结清扫术。通常先进行肺叶切除,再系统清扫肺门及纵隔淋巴结。血管、支气管和发育不全的叶间裂全部使用腔镜缝合切开器处理。血管和气管切除的顺序一般是先切断肺静脉,然后肺动脉和支气管。然而切除顺序并无固定模式,根据具体情况而定。总之以手术安全和手术便捷为准。如遇动脉分支变异较多,难以处理时,可以先切断支气管,然后处理动脉分支。切除肺叶置入标本袋中,从主操作孔取出,防止切口污染。开胸组:采用相同的麻醉方式及体位,作长约20 cm的后外侧标准切口,断第6后肋,从第5肋间进胸,继而进行肺叶切除及系统性淋巴结清扫,清扫范围与C-VATS组相同。
1.3 观察指标 观察两组患者的手术时间、淋巴结清扫数量、术中出血量、带胸管时间、术后住院时间。
1.4 统计学分析 对观察数据采用SPSS 16.0软件进行统计学分析,计量资料用方差分析,计数资料用卡方检验。P<0.05为差异有统计学意义。
2 结果
全胸腔镜行右肺上叶切除31例,右肺中叶切除8例,右肺下叶切除27例,左肺上叶切除18例,左肺下叶切除22例。1例因肺门淋巴结融合成团,镜下与血管分离时出血较多而中转开胸;2例术中肺动脉分支直接破裂出血,出血量多,无法镜下止血,遂转为开胸手术;这3例均输血400 mL。除3例中转开胸并输血外,其余103例手术顺利,时间为(173.2±26.3)min;术中出血量(147.2±45.7)mL,无输血病例。淋巴结清扫数目为(11.2±2.1)个,术后疼痛轻微,恢复较快,所有患者术后第1~2天均可下床活动,并能有效咳痰,无肺不张、肺部感染及脓胸等严重并发症。5例并发肺漏气,经保守治疗1~2周后痊愈。胸腔引流时间(4.2±1.4)d,术后住院(7.9±0.8)d。全组无手术死亡。
常规开胸组行右肺上叶切除24例,右肺中叶切除4例,右肺下叶切除21例,左肺上叶切除13例,左肺下叶切除20例。有4例出血多于400 mL,是由于胸膜腔内粘连严重,分离胸膜腔粘连时渗血多所致。手术时间(150.1 ±31.3)min,术中出血量(222.6 ± 62.4)mL,淋巴结清扫数目为(12.1±1.6)个,患者在术后第2~4天下床活动,术后出现肺不张、肺部感染较胸腔镜组多,无脓胸等严重并发症。全组无手术死亡者。胸腔引流时间(6.4 ±1.3)d,术后住院时间(10.5 ±1.2)d。全组亦无手术死亡。手术时间C-VATS组较开胸组长,差异具有统计学意义。术中出血量、术后胸腔引流时间、术后住院天数较传统开胸组明显减少,差异具有统计学意义。淋巴结清扫数目无显著差异。详见表1。
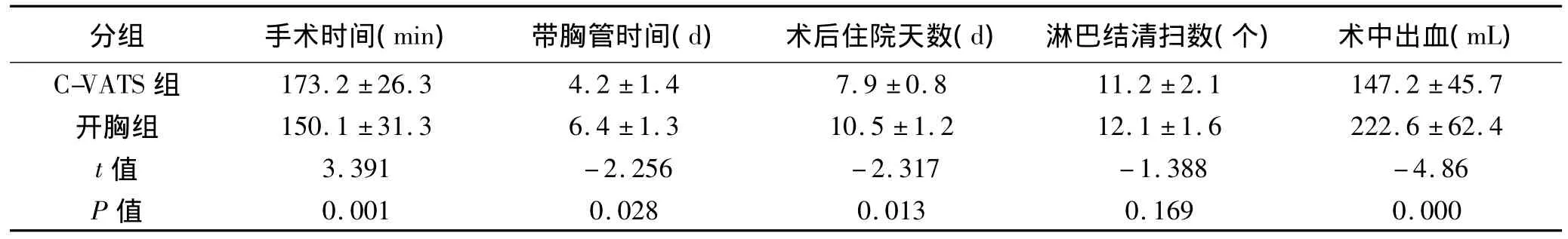
表1 两组患者手术疗效比较
3 讨论
胸腔镜的临床应用已有近百年历史[1],而现代胸腔镜的真正临床应用应该是从上世纪九十年代开始,得益于内腔镜缝合切开器的应用。1992年,LEWIS等[2]首次尝试进行了胸腔镜辅助下肺叶切除术,进而又开展了胸腺切除术及食管肌层切开术等[3~5]。胸腔镜治疗肺癌乃至肺部其他手术也成为目前国内胸外科同行研究的重点[6]。胸腔镜辅助下肺叶切除,特别是全胸腔镜下肺叶切除术,把对正常胸壁肌层、肋骨、肋间神经的损伤降至最小,术中出血少、疼痛轻、瘢痕小。由于以上优点,对于部分高龄患者或心肺功能欠缺者手术适应证可以放宽。美国肺癌治疗指南明确指出,全胸腔镜肺叶切除术是一种可行的选择[7]。本研究还显示,国内在全胸腔镜下不仅可以完成肺叶切除术,系统性淋巴结清扫术也同样可以完成。事实上,全胸腔镜手术和常规开胸手术差异仅在操作方法,而去除病变肺叶和淋巴结清扫的目的相同。在手术者熟悉该手术方式后,胸腔镜更能体现其视野清晰的特点,开关胸更快、手术更便捷。本研究中胸腔镜组手术时间较常规开胸组长,考虑为研究前期的手术熟练程度欠缺。
尽管全胸腔镜手术相对传统手术优势明显,但是我们还是要把握其手术的适应证和禁忌证,以确保手术安全。手术适应证一般控制在ⅢA期以内的NSCLC,肿瘤大小<5 cm,无纵隔淋巴结转移。肺裂发育不全、胸膜腔黏连会加大手术的难度,在实际操作中还是可以克服并完成手术的。手术的禁忌证目前一般认为是中央型肺癌,胸腔致密黏连,有严重的炎症,部分ⅡB期以上肿瘤,主支气管或肺动脉主干受侵犯者,全身情况较差而不能耐受单肺通气,体积较大的肿瘤都是手术禁忌证。但是到目前为止,到底多大体积就不能行全胸腔镜下切除尚未定论,本研究中肿瘤大小基本控制在5 cm以内。
本研究中中转开胸3例均因为肺血管破裂,主要是肺动脉出血。在全胸腔镜手术中肺血管的处理对手术要求较高,这是术中中转开胸的主要原因[8],特别是肺动脉位置较深而周围淋巴结相对多且粘连固定,一旦出血,处理棘手。目前我们一般是超声刀先剔除淋巴结,尽量游离空间给腔镜器械置入,如果出血,首先清理视野,小纱布压迫,看能否镜下结扎或缝合。如果出血难以掌控则要果断开胸手术。Demmy等[9]的研究表明,与开胸手术相比,实际上胸腔镜下肺叶切除术的失血量小。目前文献报道全胸腔镜肺叶切除术中转开胸最常见的原因也是肺血管意外出血[10],其中大部分为肺动脉出血,也有淋巴结因素,或者肿瘤较大或位置固定,导致血管难以分离。甚至有时切开缝合器错击发或不顺利,也会导致中转开胸。有报道由于切开缝合器使用时造成肺动脉后壁撕裂出血导致开胸[11],切开缝合器击发时也可能会有肺创面针孔的少量渗血。当然有胸腔镜下止血成功案例,但是关于出血时的开胸指征,难有具体的标准,还是要根据术者的手术熟练程度及掌控程度灵活把握。
在胸腔镜生存率方面,Kaseda等[12]报道Ⅰ期肺癌行全胸腔镜手术的生存率优于常规开胸手术,而Walker等[13]报道全胸腔镜下肺叶切除术后的5年生存率高达77%。由此可见,胸腔镜下肺叶切除术后的肺癌患者的生存率至少不亚于开胸手术。
有研究表明[14],全胸腔镜肺叶切除术与同一分期肺癌的传统开胸手术相比,两者之间在肿瘤治愈率、复发率和生存率方面差异无统计学意义,但是全胸腔镜手术具有传统开胸手术所没有的独特优势,患者的生存质量较传统手术高。而且全胸腔镜微创手术对机体带来的非感染性炎性反应较传统开胸手术轻,术后并发症和肺功能恢复均优于传统开胸手术,有利于肺癌患者的康复。但同时我们也注意到,少部分患者在胸腔镜术后也有慢性而持续的疼痛,主要在于观察孔附近及其前侧胸壁巴掌大范围,可能和该处肋间神经受损有关。
综上所述,利用全胸腔镜下行肺癌根治术,治疗目的一样可以达到,可以更好得完成肺叶切除及纵隔淋巴结清扫,符合癌症手术的要求,其因创伤小而恢复快,是一个更好的选择。
[1]Jacobaeus HC.Ueber die Moglichkeit,die zystoskopie bei untemuchung seroser hohlungen anzuwenden[J].Munchen Med Wocherschr,1910,57:2090 -2092.
[2]Lewis RJ,Sisler GE,Caccavale RJ.Imaged thoracic lobectomy should it be done[J].Ann Thorac Surg,1992,54(1):80-83.
[3]Mack MJ,Aronoff RS,Acuff TE,et al.Present role of thoracoscopy in the diagnosis and treatment of disease of the chest[J].Ann Thorac Surg,1992,54(3):403 -409.
[4]Ppllecrini C,Wetter LA,Patti M,et al.Thoracoscopic esophagomyotomy:initial experience with a new approach for treatment of achalasis[J].Ann Thorac Surg,1992,216(3):291-299.
[5]Locicero J.Video-assisted thoracic surgery study group[J].Ann Thorac Surg,1993,56(3):734 -735.
[6]沈慧松,陈建乐,许贤创.105例胸腔镜手术临床应用研究[J].微创医学,2011,6(6):528 -530.
[7]Mckenna RJ Jr,Houck W,Full CB.Video assisted thoracic surgery lobectomy:experience with 1 100 cases[J].Ann Thorac Surg,2006,81(2):421 -425.
[8]Ahmed N,Jones D.Video-assisted thoracic surgery:state of the art in trauma care[J].Injury,2004,35(5):479 -489.
[9]Demmy TL,Curtis JJ.Minimally invasive lobectomy directed toward frail and high-risk patients:a case-control study[J].Ann Thorac Surg,1999,68(1):194 -200.
[10]李 运,杨 帆,王 俊.全胸腔镜肺叶切除术中转开胸手术指征的探讨[J].中国胸心血管外科临床杂志,2010,17(1):32 -35.
[11]Jones RO,Casali G,Walker WS.Does failed video-assisted lobectomy for lung cancer prejudice immediate and longterm outcomes[J].Ann Thorac Surg,2008,86(1):235 -239.
[12]Kasdas,Aokt T.Video-assisted thoracic surgery lobectomy in conjunction with lymphadenectomy for lung cancer[J].Nihon Geka Gakkai Zasshi,2002,103(10):717 -721.
[13]Walker WS,Codispotim,Soon SY,et al.Long-term outcomes following VATS lobectomy for non-small cell bronchogenic carcinoma[J].Eur J Cardiothorac Sug,2003,239(3):397-401.
[14]魏云炜,罗清泉.全胸腔镜下肺叶切除治疗肺癌[J].肿瘤,2009,29(5):497 -500.
