肺炎婴儿危重病例评分与血小板数量关系探讨
2015-06-24廖景文
廖景文
临床研究
肺炎婴儿危重病例评分与血小板数量关系探讨
廖景文
目的 探讨血小板数量与婴儿肺炎严重程度的关系。方法 福建医科大学附属三明第一医院儿科2011-11/2013-02收治166例肺炎患儿,根据入院24 h内小儿危重病例评分法分为非危重组76例、危重组69例和极危重组21例,3组均在入院后24 h内采集末梢血测定血小板,对3组患儿末梢血血小板数量和人数分布进行对比。结果 末梢血血小板数量危重组(427.1±73.6)×109/L高于非危重组(343.3±61.2)×109/L,差异有统计学意义(P<0.05),显著高于极危重组(102.1±29.5)×109/L,差异有统计学意义(P<0.01);极危重组低于危重组和非危重组,差异有统计学意义(P<0.01);危重组血小板增高(>300×109/L)占82.6%(57/69),极危重组血小板降低(<100×109/L)占66.7%(14/21)。结论 肺炎患儿危重组血小板数明显升高,极危重组血小板数明显降低,密切监测血小板的变化对判断病情和估计预后有一定帮助。
肺炎; 危重症; 血小板; 婴儿
肺炎是国内住院患儿死亡的第一位原因,多见于婴儿时期,严重威胁儿童的健康,加强对本病的防治十分重要[1]。临床上可分为轻症和重症两种,其中轻症病例预后好,重症肺炎是儿科最常见的危重症之一,而重症病例由于易诱发心力衰竭、脓气胸、中毒性脑病等并发症,病死率较高[2],所以正确及时区别轻症和重症至关重要。近年来对外周血血小板水平变化预测重症感染、肿瘤等疾病病情和预后的研究越来越受到医学科研工作者的关注[3]。现分析166例婴儿肺炎血小板数量变化与疾病严重程度的关系,为临床诊治重症肺炎提供客观依据。
1 资料与方法
1.1 临床资料 2011-11/2013-02福建医科大学附属三明第一医院儿科收治住院的肺炎患儿166例。根据小儿危重病例评分法[4]于入院24 h内对所有患儿进行评分,>80分为非危重组,71~80分为危重组,≤70分为极危重组。166例患儿分布情况如下:非危重组76例,其中男48例,女28例;年龄平均(4.62±0.18)个月。危重组 69例,其中男41例,女28例,年龄平均(4.34±0.14)个月。极危重组21例,其中男13例,女8例;年龄平均(4.49±0.16)个月。3组患儿在年龄、性别方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 参照《儿科学》第8版中肺炎的诊断标准[1]。
1.3 纳入标准 (1)符合肺炎的诊断标准;(2)年龄1~12个月;(3)患儿家属知情同意。
1.4 排除标准 (1)近2周内使用影响血小板、凝血功能、造血功能和免疫功能等药物者;(2)患有血液系统疾病者。
1.5 血小板测定 3组患儿于入院后24 h内均采手指末梢血,采集血量>200 μL,将血样标本置于EDTA K2抗凝管内,随后应用血细胞分析仪(XT-2000i全自动血液分析仪,日本希森美康株式会社)对患儿血小板进行计数检测,统计血小板数。
1.6 血小板异常的判定标准 末梢血血小板计数<100×109/L为血小板减少,末梢血血小板计数>300×109/L为血小板增多。
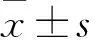
2 结果
2.1 血小板监测结果比较 见表1。
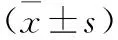
表1 3组患儿血小板计数比较
表1结果表明,经方差分析3组比较差异有统计学意义(P<0.01),进一步两两比较,危重组血小板计数高于非危重组,差异有统计学意义(P<0.05),显著高于极危重组,差异有统计学意义(P<0.01);极危重组显著低于危重组和非危重组,差异有统计学意义(P<0.01),说明危重病例评分为71~80分时血小板大多数是增多的,而危重病评分≤70分时血小板大多数是降低的,说明血小板数量在疾病早期增多,晚期则降低。
2.2 血小板各段人数分布情况 见表2。

表2 3组患儿各段血小板人数分布情况[n(%)]
表2结果表明,危重组血小板增高(>300×109/L)人数占82.6%(57/69),极危重组有 66.7%(14/21)血小板数<100×109/L,说明危重组患儿的血小板计数大多增高,极危重组患儿的血小板计数大多降低。
3 讨论
肺炎是小儿时期的常见病,高峰在婴儿期,病情变化快且不典型,常导致判断不准确,治疗不及时发展为重症肺炎,可威胁患儿生命[5]。早期发现和治疗重症肺炎患儿是降低肺炎死亡率的关键,因此,早期客观指标的变化至关重要,有助于及时发现重症肺炎。据研究发现,外周血血小板的计数除了同出血以及凝血等疾病关系密切外,还与肺炎的炎症反应以及病情的严重程度关系密切[6]。
血小板是从骨髓成熟的巨核细胞胞浆裂解脱落下来的有生物活性的小块胞质。众所周知,巨核细胞增殖分化和血小板生成主要接受血小板生成素及其受体的调节。有研究发现,除骨髓外,肺部毛细血管床中的巨核细胞也接受血小板生成素的刺激而产生血小板[7]。Haznedaroglu等[8]研究提示肺部毛细血管可能是血小板生成的一个重要场所。Klinger等[9]证实血小板本身也是一种炎症细胞,提示血小板的升高与肺部组织炎症程度有关。有报道血小板增高的支气管肺炎患儿的病情可能更加严重和迁延[7]。本研究结果显示危重组血小板高于非危重组和极危重组,且血小板增高人数占82.6%,说明危重组大多数血小板是增加的,与国内多个研究一致[10-12]。而黄莉等[12]研究显示危重组及极危重组血小板增高百分比人数明显低于本研究(30.32%比87.3%),考虑本研究对象均为肺炎,且年龄在1~12个月有关。
如感染更加严重,激活的血小板与内皮细胞的相互作用下血管损伤,激活的血小板聚集,血栓形成,使血小板消耗过多;同时严重感染时骨髓抑制可使血小板生成大量减少,引起外周血小板减少,严重者发展成休克、多器官功能衰竭及弥漫性血管内凝血。有报道大多数的病毒可以进入血小板和巨核细胞,直接对其结构和功能产生影响,血小板自身抗体的形成,这均使外周血小板减少[13]。本研究结果表明极危重组血小板减少病例比例相对较高,危重病例评分明显降低,此时提示病情凶险,预后不良,应积极采取多方面抢救措施。血小板数<100×109/L,临床上往往有出血倾向,对这些患儿临床进行弥漫性血管内凝血筛查,其中有1例患儿发生弥漫性血管内凝血,其余未出现,临床死亡率38.1%(8/21),这说明极危重症组大多数血小板是下降的,且预后差。极危重症组临床死亡率38.1%明显高于黄莉等[12]研究中的22.2%,是因为本科所收治的患儿大部分由下级医疗机构转诊而来,病情往往较重。
本研究显示,对于肺炎患婴,当危重病评分为71~80分时血小板大多数是增多的,而危重病评分≤70分时血小板大多数是降低的,说明血小板数量在疾病早期增多,晚期则降低。而邓骥[3]研究重症肺炎第1天血小板计数均明显增多,之所以会出现这种情况,考虑与本科所收治的患儿大部分经下级医院治疗无效或效果不佳转诊而来,病情往往较重,而且本研究患儿年龄比他们研究对象小(1~12个月)有关,因此,在临床工作中,当肺炎患婴血小板增高时,提示有严重感染,应积极治疗原发病,防止血小板聚集,并向重症肺炎发展;当肺炎患婴血小板降低时应抗血栓治疗,且往往提示病情凶险,预后不良,因此密切监测血小板的变化对判断病情和估计预后有一定帮助[3]。
血小板计数在每个医院几乎均有开展,设备简单、价格低、采集血标本容易、而且患儿依从性好,可动态观察其变化了解肺炎患儿病情危重程度,尤其当极危重患儿血小板计数动态降低时应高度重视,早期发现重症患儿,加强对症支持治疗,降低肺炎死亡率,值得基层医院推广。
[1] 王卫平.儿科学[M].8版.北京:人民卫生出版社,2013:277-284.
[2] Gokdemir Y,Cakir E,Kut A,et al.Bronchoscopic evaluation of unexplained recurrent and persistent pneumonia in children[J].J Paediatr Child Health,2013,49(3):E204-207.
[3] 邓骥.重症肺炎患儿血小板计数监测及其与预后的关系[J].实用预防医学,2012,19(1):79-80.
[4] 赵祥文.儿科急诊医学[M].2版.北京:人民卫生出版社,2001:146-147.
[5] 阮桂英,汪祝萍,洪艳,等.免疫球蛋白静脉注射治疗小儿重症肺炎的临床研究[J].全科医学临床与教育,2010,8(6):644-646.
[6] 朱焰,周静,叶洪舟,等.小儿支气管肺炎IL-6、CRP的变化及临床意义[J].浙江实用医学,2011,16(1):51-53.
[7] 丁微珍.小儿支气管肺炎外周血小板计数变化的临床意义[J].全科医学临床与教育,2011,9(4):468-469.
[8] Haznedaroglu IC,Atalar E,Oztürk MA,et al.Thrombopoietin inside the pulmonary vessels in patients with and without pulmonary hypertension[J].Platelets,2002,13(7):395-399.
[9] Klinger MH,Jelkmann W.Role of blood platelets in infection and inflammation[J].J Interferon Cytokine Res,2002,22(9):913-922.
[10] 刘春艳,贾鹏,刘文君,等.300例小儿支气管肺炎血小板参数的变化及临床意义[J].现代预防医学,2012,39(7):1646-1647.
[11] 戚春玲,梁玉.小儿重症肺炎血小板变化及其意义[J].中国实用医药,2011,6(13):54-55.
[12] 黄莉,陈建丽,周茉,等.儿科重症监护室206例血小板计数异常的临床分析[J].贵州医药,2008,32(1):38-39.
[13] 姚军霞,宋善俊.病毒感染相关性血小板减少及其发生机制[J].国外医学(输血及血液学分册),2001,24(1):45-47.
[14] 冯帼,崔伟伦,何意红,等.重症肺炎对极低出生体重儿血小板及凝血功能的影响[J].中国中西医结合儿科学,2011,3(4):348-349.
(本文编辑:刘颖)
Investigation into the relationship between the platelet count and the severity of pneumonia in infants
LIAOJingwen.
DepartmentofPediatrics,SanmingFirstHospitalAffiliatedtoFujianMedicalUniversity,Sanming365000,China.
Objective To investigate the relationship between the platelet count and the severity of pneumonia in infants.Methods From Nov. 2011 to Feb. 2013,166 cases of infants with pneumonia were divided into three groups(non critical group,critical group and extremely critical group)according to the score of critical illness in children in 24 h after admission. Peripheral blood platelets were collected in 24 h after admission. The number of peripheral blood platelets in three groups was compared.Results The peripheral blood platelets[(427.1±73.6)×109/L] was higher in critical group than in non-critical group[(343.3±61.2)×109/L](P<0.05),and was significantly higher than extremely critical group[(102.1±29.5)×109/L](P<0.01);both differences had statistical significance.Conclusion The number of peripheral blood platelets in the critical group is significantly increased, and the number of peripheral blood platelets in the extremely critical group was significantly decreased. Close monitoring of the changes of peripheral blood platelet is helpful in judging the severity of illness and the prognosis of disease.
Pneumonia; Criticle illness; Platelet; Infant
365000 福建 三明,福建医科大学附属三明第一医院儿科
廖景文(1968-),男,主任医师。研究方向:儿科危重症,E-mail:lfunny@126.com
10.3969/j.issn.1674-3865.2015.06.013
R563.1
B
1674-3865(2015)06-0572-03
2015-04-26)
