一种改良的尿毒症腹膜透析大鼠模型*
2013-10-24聂振禹陈争跃包蓓艳
聂振禹, 陈争跃, 包蓓艳
(宁波市泌尿肾病医院肾内科, 浙江 宁波 315192)
·实验技术·
一种改良的尿毒症腹膜透析大鼠模型*
聂振禹, 陈争跃, 包蓓艳△
(宁波市泌尿肾病医院肾内科, 浙江 宁波 315192)
目的研制一种改良的尿毒症大鼠腹膜透析模型。方法采用二次手术法切除大鼠5/6肾脏建立尿毒症模型,造模后4周取尾静脉血测肌酐值,以达到正常血肌酐值2~3倍者为尿毒症大鼠模型;使用改良的硅胶腹透管置管制作腹膜透析大鼠模型,手术切口于背部,隧道出口于颈后两耳中点下方2~3 cm处。24只SD大鼠随机分为4组:A组(n=6),假手术组;B组(n=6),尿毒症组,不插管也不透析;C组(n=6),尿毒症插管组,插管但不透析;D组(n=6),尿毒症高糖透析组,4.25%葡萄糖透析液透析2周。D组大鼠停止透析24 h后各组行腹膜功能检查,测超滤量;透出液行白细胞计数;腹膜组织行HE染色,测量腹膜间皮至肌层厚度。结果B、C、D组血肌酐值为A组的2~3倍,尿毒症大鼠模型制作成功;D组超滤量较A、B、C组显著减少(P<0.05);B、C、D组透出液白细胞计数略高于A组(P<0.05),但都未发现感染;HE染色显示D组腹膜间皮至肌层厚度较A、B和C组显著增加(P<0.05),高糖透析液刺激腹膜组织呈现明显的慢性损伤病理特征。结论我们通过改良的导管插入法建立了一个理想的尿毒症大鼠腹膜透析模型,该模型为研究腹膜透析功能保护奠定了实验基础。
腹膜透析; 尿毒症; 模型,动物; 大鼠
腹膜透析(peritoneal dialysis,PD)是肾脏替代疗法之一,虽然腹膜透析技术目前已取得了较快发展,但长期腹透仍面临着诸多挑战。动物模型在研究腹膜透析的生理、病理和临床方面发挥着重要作用,理想的动物模型可以充分模拟人类PD过程,提供腹膜结构和功能信息,揭示腹透过程中腹膜转运、结构变化和局部防御机制[1]。然而,对于研究腹膜透析的理想实验模型,尤其是长期腹膜透析,目前仍然没有达成共识[2]。最近的研究表明,有多个因素影响腹膜功能结构,包括尿毒症内环境的改变,腹透液生物相容性等。此外,还存在一些如导管阻塞性及腹膜炎等重要的技术问题,这些都可以导致腹膜结构和功能改变[3]。为此,我们对现有的模型进行了改良,以便能更好地用于腹膜透析研究。
材 料 和 方 法
1动物
健康清洁级雄性Sprague-Dawley(SD)大鼠,体重280~300 g,由宁波大学实验动物中心提供。
2自制腹膜透析管
导管由硅胶引流管(10F,苏州鑫达医疗器材有限公司)制作,其内紧密连接一次性静脉输液针接头(上海康德莱集团),肝素帽(苏州碧迪医疗器械有限公司)匹配。插入腹腔内部分有10个小孔(直径1 mm),导管肝素帽端cuff由义齿基托树脂(Ⅱ型) (上海医疗器械股份有限公司)制作(圆形,直径1 cm)。导管的长度可根据大鼠身长调节,见图1。

Figure 1. The peritoneal dialysis catheter.
图1腹膜透析管示意图
3动物模型和动物分组
3.1尿毒症大鼠模型的制作 本实验采用大鼠5/6肾脏切除法制作尿毒症模型。大鼠适应性喂养1周后抽取尾血测正常血肌酐值后即行左肾2/3切除术。10%水合氯醛腹腔注射麻醉大鼠,备皮、消毒,在背部触摸左侧肾脏位置,做长约1.5 cm平行脊柱切口,逐层切开皮肤、筋膜及肌层,暴露左肾。分离肾周脂肪组织,用带针丝线结扎肾脏上1/3后切除,棉球压迫止血。同法切除肾脏下1/3,无出血后复原剩余左肾,缝合肌层与皮肤,术后腹腔注射4×105U青霉素。1周后行右肾切除术。手术准备同前,暴露右肾并分离出肾蒂后,直接结扎肾蒂,切除右肾,检查结扎处无出血后缝合肌层与皮肤,术后腹腔注射4×105U青霉素。大鼠造模后4周取尾血测肌酐值,以达到正常血肌酐值2~3倍者为尿毒症大鼠。
3.2尿毒症大鼠腹透插管模型的制作 尿毒症大鼠麻醉后取俯卧位固定,背部备皮、消毒,在原右侧切口下方做长约1 cm平行脊柱切口,切开肌肉层至后腹腔,于后腹膜开1个0.6 cm切口,作一荷包带线。自切口处做皮下隧道,隧道出口选择在大鼠两耳连线中点下约2~3 cm处,将腹透管有孔一端从隧道出口穿入,在隧道针引导下至后腹腔,荷包扎紧开口和腹透管,缝合肌层并固定腹透管。腹透管肝素帽端cuff固定至隧道出口皮下,缝合出口。术中抽取适量生理盐水进行腹腔灌洗,以确定荷包无渗漏,术后给予4×105U青霉素。插管成功1周后开始透析,见图2、3。

Figure 2. Surgical procedure: nephrectomy incisions (1, 2), catheter incision (3), tunnel exit (4) and subcutaneous tunnel (5).
图2大鼠手术示意图

Figure 3. Uremic rat model of peritoneal dialysis.
图3尿毒症腹膜透析大鼠模型
3.3动物分组 雄性SD大鼠24只随机分成4组:A组(n=6):假手术组,行双侧肾包膜剥除术;B组(n=6):尿毒症组,大鼠手术见方法3.2,不插管也不透析;C组(n=6):尿毒症插管组,插管但不透析;D组(n=6):尿毒症高糖透析组,插管透析,每天注入4.25%透析液(Baxter)20 mL,共2周。
4检测方法
4.1腹膜功能检查 D组大鼠停止透析24 h后各组动物行腹膜功能测定:每只大鼠用0.5 mg/kg氯胺酮大腿肌肉注射麻醉后,腹腔注射4.25%透析液20 mL,90 min后处死大鼠留取血液标本,同时沿腹白线剪开腹壁,准确量取腹腔透析液超滤量(ultrafiltration,UF)。
4.2细胞学检查 透出液行白细胞计数。以透出液白细胞计数大于1 000/mm3诊断为腹腔感染[4]。腹腔感染者数据不纳入实验结果分析。
4.3组织学检查 收集完透析液后,观察腹腔内导管位置及包裹情况,取导管内出口周围腹膜组织(脏层腹膜)行HE染色,光镜观察。每张切片观察5个视野,测量腹膜下厚度(即腹膜间皮至肌肉的垂直距离,含间皮下纤维组织),平均值作为判定厚度的标准。
5统计学处理
数据以均数±标准差(Mean±SD)表示,组间比较采用单因素方差分析,组间两两比较采用q检验,由SPSS 13.0统计软件包完成,以P<0.05为差异有统计学意义。
结 果
1模型一般情况
1.1尿毒症大鼠模型的制作结果 第1次手术切除左肾2/3,无大鼠死亡。第2次手术切除右肾,术后1周内B、D组各死亡1只。存活大鼠伤口均愈合良好,B、C、D组体重增长较A组迟缓,尿量明显增加。B、C、D组血肌酐值为A组的2~3倍,尿毒症大鼠模型制作成功,见表1。
1.2尿毒症大鼠腹透模型的制作结果 C、D组插管后切口愈合均良好,C、D组各有1只大鼠抓坏肝素帽,重新调整管帽位置后未再出现抓管情况。C组1只大鼠导管被大网膜部分包裹,D组1只大鼠导管被大网膜全部包裹,但所有大鼠导管引流通畅,均未出现堵管情况。
2腹膜功能检查
与A组比较,B、C组UF轻微减少,D组UF明显减少(P<0.05),见表1。
3细胞学检查
与A组比较,B、C、D组透出液白细胞数增加(P<0.05),且D组较B、C组透出液白细胞数增加(P<0.05),所有大鼠均未出现腹膜炎,见表1。
4组织学检查
与A组比较,B、C组间皮细胞层数增多,腹膜轻微增厚(P<0.05);D组腹膜间皮细胞增生,间皮下纤维组织增生明显,腹膜微血管增多,间质有炎症细胞浸润,腹膜增厚显著(P<0.05) ,见图4、表1。

Figure 4. Histological changes of parietal peritoneum in each group (HE staining,×100).
图4各组腹膜形态的HE染色
表1各组大鼠的血肌酐、超滤量、透出液白细胞数和腹膜下厚度
Table 1. Levels of serum creatinine (SCr), ultrafiltration (UF), dialysate white blood cell (WBC) count and the distance from an intact mesothelium to the muscle (d) in each group(Mean±SD.n=21)
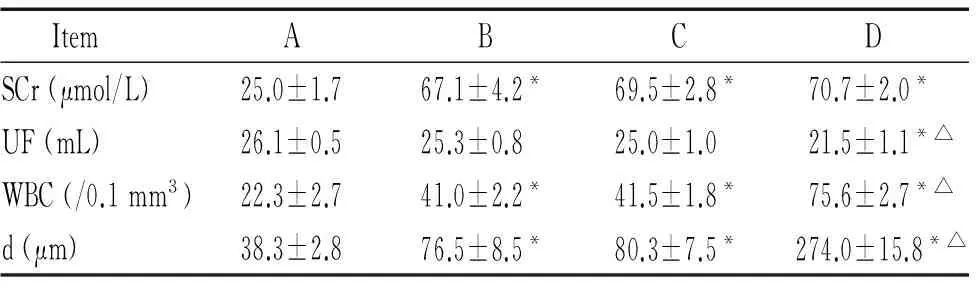
ItemABCDSCr(μmol/L)25.0±1.767.1±4.2*69.5±2.8*70.7±2.0*UF(mL)26.1±0.525.3±0.825.0±1.021.5±1.1*△WBC(/0.1mm3)22.3±2.741.0±2.2*41.5±1.8*75.6±2.7*△d(μm)38.3±2.876.5±8.5*80.3±7.5*274.0±15.8*△
*P<0.05vsgroup A;△P<0.05vsgroup B.
讨 论
随着腹膜透析技术的不断完善和开展,采用腹膜透析技术治疗的患者日益增多。然而,在腹膜透析过程中,腹膜功能和结构改变与尿毒症状态及长期接触腹膜透析液密切相关。目前,腹膜硬化、营养不良、微炎症状态等因素制约着腹膜透析的发展[5]。
动物模型在研究腹膜功能保护方面具有重要作用。建立一种简便、成功率高的腹膜透析模型,显得尤为重要。由于大鼠相对廉价易得、生命力强,为多数研究者采用,但是大鼠爱磨牙,抓咬管帽,甚至能拖出并咬坏腹透管道,引起感染。因此,隧道出口、透析管帽和手术方式,成为决定模型能否成功建立的重要因素。
我们使用的硅胶腹透管制作简单,cuff组织相容性好,置于皮下,保护管道不易拖出;管道柔软,便于手术;肝素帽可以反复穿刺换液;隧道出口选择在后背颈部,管帽不易被老鼠咬坏,进行腹透时也便于操作。由于腹透管从前腹腔插入会引起腹膜明显的炎症反应[6],所以我们选择从后腹腔插管,以减轻对腹膜的刺激。结果表明,背部置管的手术方式操作简便,对腹膜刺激小,大鼠恢复快。置入带cuff的腹透管及隧道出口于后背颈部,大鼠耐受性好,保证实验的顺利进行。
同时,我们的实验发现,每日腹腔注射20 mL 4.25%高糖透析液的大鼠(D组),透析2周,腹膜间皮细胞出现明显增生和形态学改变,腹膜微血管增多,间皮下纤维组织增生显著。这些结果表明,我们制作的模型具有明显的腹膜组织慢性损伤的病理特征,能很好地模拟尿毒症早期临床病理生理过程,是一个较好的动物模型,能为深入尿毒症腹膜透析治疗提供研究基础。
[1] McIntyre CW. Update on peritoneal dialysis solutions[J]. Kidney Int, 2007, 71(6):486-490.
[2] Topley N. Animal models in peritoneal dialysis: more questions than answers? [J].Perit Dial Int, 2005, 25(1):33-34.
[3] 牛红心, 周伟东, 龙海波, 等. 预防性大网膜部分切除对腹膜透析导管功能障碍发生的影响[J]. 中国病理生理杂志, 2010, 26(6):1177-1180.
[4] Peng YM, Shu ZJ, Xiao L, et al. A new non-uremic rat model of long-term peritoneal dialysis[J]. Physiol Res, 2011, 60(1):157-164.
[5] De Vriese AS, Tilton RG, Mortier S, et al. Myofibroblast transdifferentiation of mesothelial cells is mediated by RAGE and contributes to peritoneal fibrosis in uraemia[J]. Nephrol Dial Transplant, 2006, 21(9):2549-2555.
[6] Flessner MF, Credit K, Henderson K, et al. Peritoneal changes after exposure to sterile solutions by catheter[J]. J Am Soc Nephrol, 2007, 18(8):2294-2302.
Animproveduremicratmodelofperitonealdialysis
NIE Zhen-yu, CHEN Zheng-yue, BAO Bei-yan
(DivisionofNephrology,NingboUrologyandNephrologyHospital,Ningbo315192,China.E-mail:baobeiyan2007@sina.com)
AIM: To develop a modified uremic rat model of peritoneal dialysis.METHODSA 5/6 subtotal nephrectomy was performed during 2 operative procedures to establish a uremic rat model. A modified silicon catheter was inserted into the peritoneal cavity with an incision in the back of the rats. The tunnel exit was made in the skin of the posterior neck, 2~3 cm below the middle of the 2 ears. Twenty-four Sprague-Dawley rats were divided into 4 groups. Group A (n=6) was subjected to sham operation. Group B (n=6) was subjected to nephrectomy without silicon catheter insertion or peritoneal dia-lysis. Group C (n=6) was subjected to nephrectomy with silicon catheter insertion, but no peritoneal dia-lysis. Group D (n=6) was subjected to nephrectomy with silicon catheter insertion and
daily peritoneal injections through the catheter using 4.25% glucose-based dialysis solution for 2 weeks. Twenty-four hours after dialysis in group D, the rats in all groups received peritoneal equilibration test. The ultrafiltration volume, the white blood cell (WBC) counts in peritoneal effluent and the thickness of the mesothelium-to-muscle layer of peritoneum were also measured.RESULTSSerum levels of creatinine in group B, group C and group D were 2~3 times higher than that in group A (P<0.05), suggesting the successful establishment of uremic rat model. The ultrafiltration volume in group D decreased significantly as compared with group A, group B and group C (P<0.05). The WBC counts in peritoneal effluent in group B, group C and group D were slightly higher than that in group A (P<0.05). However, no episode of infection in any group was observed. Hematoxylin-eosin staining demonstrated a dramatic increase in the thickness of the mesothelium-to-muscle layer of peritoneum exposed to high glucose (group D) as compared with group A, group B and group C (P<0.05). Peritoneal tissue showed significant pathological features of chronic injury induced by high glucose dialysis fluid.CONCLUSIONWe established an ideal uremic rat model of peritoneal dialysis by a modified catheter insertion method.
Peritoneal dialysis; Uremia; Models, animal; Rats
R363
A
10.3969/j.issn.1000- 4718.2013.11.036
1000- 4718(2013)11- 2109- 04
2013- 07- 06
2013- 09- 27
宁波市医学科技计划(No.2010A18)
△通讯作者 Tel: 0574-83039291; E-mail: baobeiyan2007@sina.com
