无创产前基因检测胎儿染色体非整倍体技术研究及应用进展
2012-01-22张磊王威
张磊 王威
(深圳华大基因研究院,广东 深圳 518083)
1 背景介绍
中国是出生缺陷高发国家,根据全国出生缺陷医院监测数据(监测期限为妊娠满28周至产后7天)显示,出生缺陷发生率呈上升趋势,由1996年的87.7万上升到2010年的149.9万,增长幅度达70.9%[1],染色体异常是导致出生缺陷的重要原因。据统计,约160例新生儿中就有1例是染色体异常患者[2]。在众多染色体异常疾病中,染色体非整倍体导致的残疾及生活障碍尤为明显,其中又以21-三体综合征最为常见,在新生儿中发病率为1/800,且随着母亲年龄的增长有显著上升趋势[2]。目前中国已经有60万以上的21-三体综合征患者,其数目仍以每年26 600例的速度在增长。2003数据显示,我国每1例新发21-三体综合征患儿将给社会造成45万元左右的经济负担,所有新发病例的经济损失达81.4亿元[3]。降低染色体非整倍体胎儿的出生率、提高平均人口质量已经成为当前备受关注的社会问题和亟待解决的医学问题。
目前,对于染色体非整体的检测主要是基于血清学和超声诊断学检查的无创产前筛查和有创取样的产前诊断,根据检测结果对胎儿采取选择性流产的方法,以达到降低出生缺陷发生率的目的[2]。近些年来,母体外周血中胎儿游离DNA的发现,为无创产前基因检测(Noninvasive Prenatal Testing,NIPT)胎儿染色体非整倍体开辟了新的发展方向。而新一代基因测序技术,特别是大规模并行测序技术(Massively Parallel Sequencing,MPS,又称高通量测序技术)的迅猛发展,为NIPT技术的开发提供了坚实的技术保障[4]。国内外众多知名科研机构和企业纷纷开展基于高通量测序的NIPT检测胎儿染色体非整倍体的研究并尝试临床应用。国际产前诊断学会(International Society for Prenatal Diagnosis,ISPD)特别针对这一快速发展的新技术在2012年32卷的《Prenatal Diagnosis》上发布了一篇即时评论,指明了该领域的下一步发展方向和需要克服的障碍[5]。
2 胎儿游离DNA的特点、NIPT检测胎儿染色体非整倍体的基本原理及早期实验研究
1997年在孕妇外周血中发现有胎儿游离DNA[4]。孕妇外周血游离DNA中约90%~95%来自母体自身凋亡DNA片段,约5%~10%来自胎儿凋亡细胞。相比母体外周血中的其他胎儿成分,如胎儿游离RNA以及胎儿有核红细胞,胎儿游离DNA含量相对高,提取及分析过程简单,易于发展为可应用于临床的大样本高通量的检测方法。另外,胎儿游离DNA在孕早期就可检测到,其含量随着孕周的增加而增加,分娩后2小时即被清除,不会对下一次妊娠产生影响[4,6]。基于胎儿游离DNA的以上特点,应用高通量测序技术对孕妇外周血总的游离DNA(包含胎儿游离DNA)进行测序、分析有可能检测出胎儿染色体畸变。该技术不依赖特定目标区域、不依赖多态性位点,对所取的母体外周血样本中所有游离的DNA进行高通量测序,并基于生物统计学将测序结果进行信息分析,根据分析结果判断胎儿患染色体非整倍性疾病的风险。2008年Fan等[7]首次对18例样本进行高通量测序、分析,准确检测出9例21-三体(T21)、2例18-三体(T18)、1例13-三体(T13)和6例染色体整倍体。2个月后Chiu等[8]在同一期刊上发表文章,他们的研究显示:14例T21和14例整倍体胎儿均通过孕妇外周血游离DNA高通量测序的方法准确检测出。因此,对孕妇外周血中游离DNA进行高通量测序可用于无创性产前基因检测,满足对胎儿染色体非整倍体疾病早期诊断与预防的要求。
3 技术现状
3.1 T21、T18和T13检测情况 T21、T18和T13的发病率分别1/800、1/6000和1/10 000,是目前临床上较常见的染色体疾病[2]。2011年至今,全球多个中心针对这3种染色体疾病开展了大样本临床研究(样本量范围108~4664例)。研究结果显示基于高通量测序的NIPT技术能够准确检测T21、T18和T13等相对常见的染色体非整倍体[9-15]。综合分析表明:T21、T18和T13检测的准确率分别达到99.4%、97.4%和92.5%,而假阳性率则分别为0.2%、0.5%和0.8%(表1)。在不同的研究中心,由于各种因素导致的检测失败率各不相同,波动于0~3.8%(表2)。影响检测结果准确性和成功率的主要因素是孕妇外周血中胎儿游离DNA浓度。如果胎儿游离DNA浓度低于3%,检测结果的准确性将受到影响[11,14]。目前初步研究显示,胎儿游离DNA浓度有随孕周增加而增加的趋势,同时还受到其他因素影响,如胎儿染色体异常、孕妇体重指数等。怀有染色体异常胎儿的孕妇其外周血胎儿游离DNA较怀有正常胎儿的孕妇外周血胎儿游离DNA浓度高;而孕妇体重指数越大,由于血量增大导致的稀释作用,外周血中胎儿游离DNA浓度越低[6,11]。胎儿游离DNA浓度与上述因素的确切关系还需要更大样本的验证。
3.2 其他染色体数目异常、嵌合体、微缺失微重复 除T21、T18和T13,NIPT技术理论上还可以检测包括性染色体在内的其他染色体非整倍体,有报道的性染色体相关疾病包括XO、XXY、XXX、XYY等。对于胎儿性别的判断目前该技术的准确性可以达到99%以上[9,13,15]。由于我国法律禁止非医学目的的胎儿性别鉴定,因此该技术是否能够用于胎儿性别鉴定及如何应用还需要有指导性文件进行规范。其他罕见染色体数目异常(如16三体、20三体)、嵌合体、易位型和微缺失微重复也有报道,且胎儿某条染色体存在异常不影响对其他染色体的分析[13,16,17]。由于目前报道的21、18和13号以外的染色体非整倍体、嵌合体和微缺失微重复的病例数目还较少,同时部分病例缺乏后续跟踪和验证。因此,针对少见染色体异常病例的临床研究还需要进一步完善。
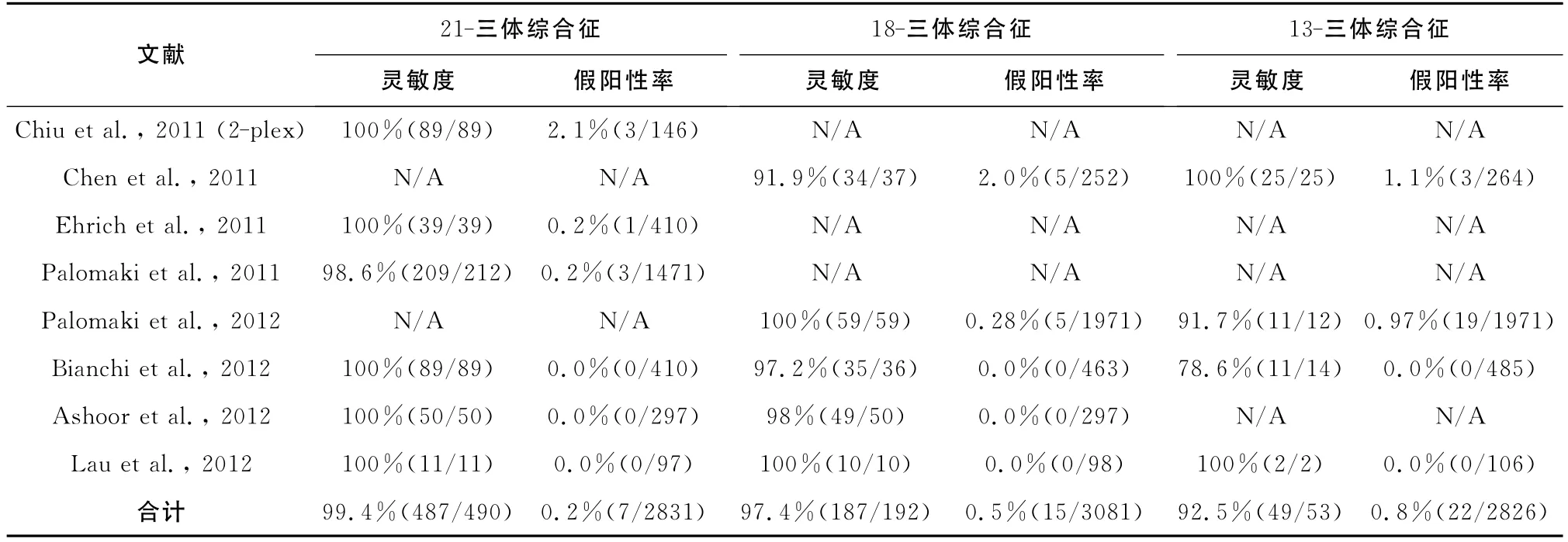
表1 NIPT检测21-三体、18-三体和13-三体综合征灵敏度及假阳性率

表2 主要国际文献汇总
3.3 辅助生殖(IVF)受孕病例 ISPD针对该技术发表的即时评论中提出,在NIPT应用于T21的临床检测前,在IVF病例中还需要有更多的数据进行支撑。Bianchi等[13]的研究显示,在IVF受孕的38名中,NIPT发现17例染色体异常,与核型分析对比,没有发现假阳性或假阴性结果。该研究初步表明,NIPT在辅助生殖病例中同样是准确的。由于目前进行IVF的夫妇有一部分是由于夫妇本人自身遗传背景存在缺陷,所以目前还缺乏来自多个中心的更大样本的真实临床环境的数据进行支持。
3.4 双(多)胎 目前几乎所有的NIPT临床研究都是针对单胎,针对双(多)胎病例进行NIPT的研究非常少。NIPT检测双(多)胎染色体非整体的技术难点为:①双(多)胎有同卵与异卵之分,同卵双(多)胎遗传背景相对单一,理论上可以进行检测;②对于异卵双(多)胎,由于对孕妇外周血全部游离DNA(孕妇+胎儿)进行测序分析,无法区分异常的染色体属于双(多)胎中的哪一个或者全部;(3)双(多)胎孕妇外周血中胎儿游离DNA浓度与单胎也有差异,需要对试验条件进行摸索。Sehnert等[18]成功准确检测4例双胎样本,其中1例为47,XY,+21核型的同卵双胎;另1例为异卵双胎,2个胎儿之一为T21,另一胎儿核型正常;剩余2例双胎核型正常。Canick等[19]对25例双胎(17例整倍体,5例同卵T21、2例异卵T21、1例异卵T13)和2例三胎病例(均为整倍体)进行分析,检出率100%,假阳性率0。虽然目前的研究在双(多)胎病例中显示出极高的检出率和极低的假阳性率,但考虑到双(多)胎病例临床情况的复杂性,尚需要有更多的证据进行验证。
3.5 孕妇及医护人员对NIPT态度 由于NIPT具有安全、准确、早期、快速等特点,所以该技术一经应用到临床即得到了广大孕妇的一致认可。Lau等[20]的研究显示,NIPT能够使95%的孕妇的焦虑情绪得到缓解,95%以上的孕妇会将该检测推荐给其他人。并且,60%以上的孕妇会推荐他们的朋友选择NIPT作为一线筛查方法,35%以上的孕妇会推荐他们的朋友选择NIPT作为二线筛查方法。Yotsumoto等[21]在252名日本民众和医护人员中进行的问卷调查显示,日本民众普遍对该技术持积极肯定态度,医护人员则特别强调在接受检测前和检测后咨询的重要性。
4 临床定位
目前基于血清生化的筛查技术仍然是被绝大部分医院和产前诊断中心所采用的一线筛查方法,而CVS、羊水穿刺或者脐血穿刺等侵入性操作的核型分析技术仍是染色体非整倍体诊断的金标准。2010年6月,由我国卫生部医疗服务标准专业委员会提出、经卫生部批准实施的《胎儿常见染色体异常与开放性神经管缺陷的产前筛查与诊断技术标准》对中孕期血清学产前筛查及产前诊断工作流程进行了详细的说明(图1)[22]。随着NIPT技术的出现和临床研究的不断完善,目前NIPT技术被倾向于定位为T21、T18和T13等常见染色体非整倍体疾病的二线筛查手段。受检者需要在给予充分咨询、知情同意的情况下自愿选择参加NIPT[5]。结合我国临床实际情况,NIPT技术与常规临床产前筛查与诊断流程可以非常好的进行整合(图2)。现有的研究认为,在常规唐氏筛查高危的孕妇中进行NIPT可以大大减少需要进行侵入性诊断操作患者数目,从而有效减少由于侵入性操作而带来的流产和宫内感染等不良影响,同时可以缓解绝大部分孕妇的焦虑[11,13,20]。对于常规唐氏筛查低危的孕妇,ISPD 认为在孕妇知情同意的情况下可以自主选择是否将NIPT作为首选产前筛查方法[5]。从目前产前筛查技术的发展情况来看,安全、准确、早期的基因筛查技术是未来的发展趋势,而且这一发展趋势也得到了国内外该领域专家的一致认同。
5 问题与挑战
ISPD发表的即时评论在关注该技术广阔临床应用前景的同时,也提出在以下方面还需要更多的数据来证实该技术也行之有效,包括:①在低危人群中的检测效果;②能否适用于双胎和辅助生殖受孕的胎儿的检测;③是否符合卫生经济学的要求;④如何与其他筛查方法联合应用得出风险评估结果。同时,ISPD还提出需要进行检测前告知,告知的内容包括:①检测的范围仅占染色体异常的一半(美国仅检测T21,据文献报道,在中孕期羊水穿刺所发现的各种染色体异常中,T21约占50%~55%,T21、T18和T13所占比例之和约60%~65%[23,24]);②假阴性结果可能;③假阳性结果可能;④阳性结果者需接受有创性检测(绒毛活检或羊膜腔穿刺),该过程可能产生的焦虑情绪;⑤检测失败的可能(因取材等原因);⑥对于单基因病、微缺失综合征高危的孕妇建议直接行有创性检测。
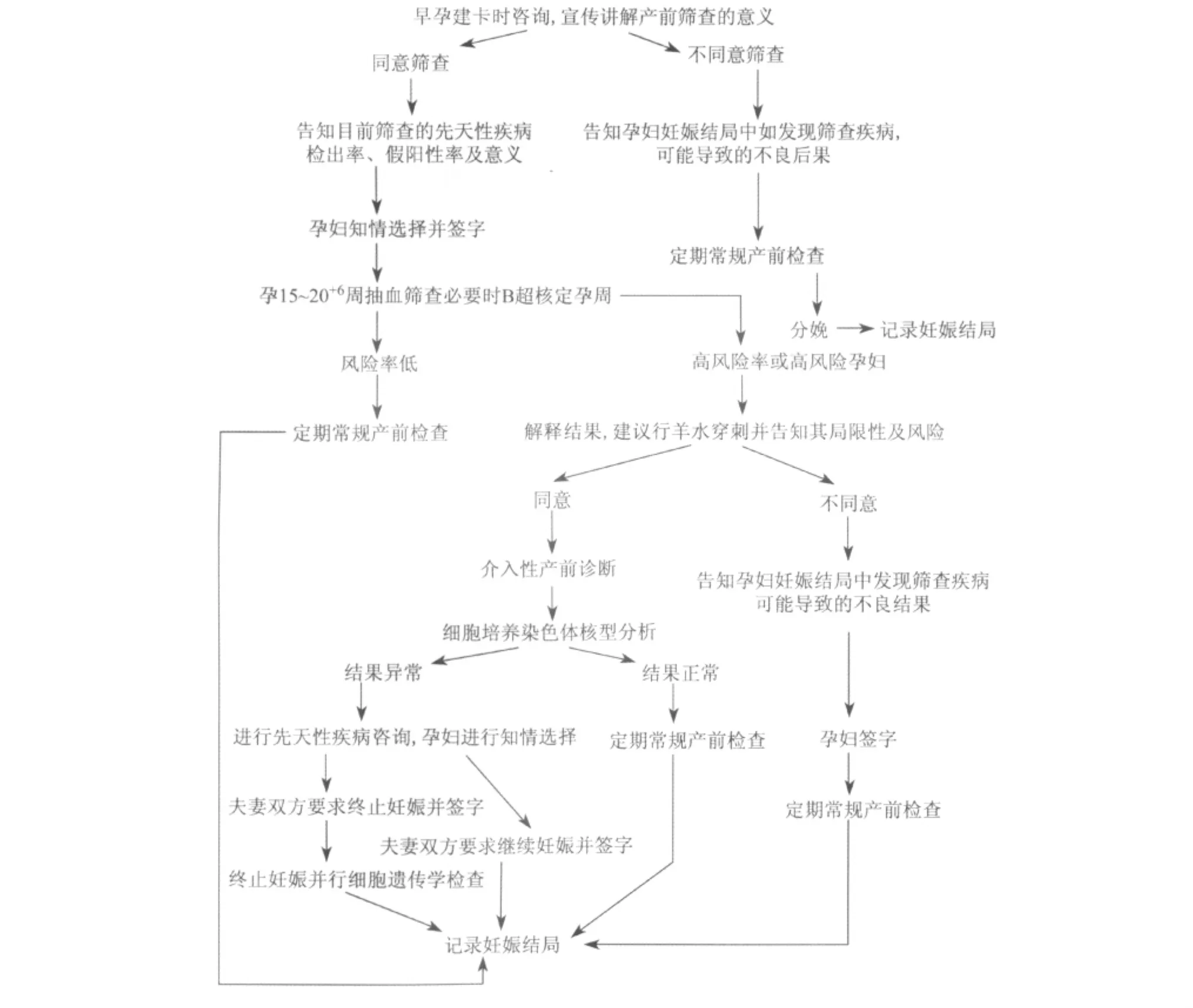
图1 中孕期孕妇血清学产前筛查及产前诊断工作流程图
6 未来发展方向
6.1 测序技术的飞速发展 1953年人类发现了DNA双螺旋结构,自1984年世界上第一台自动测序仪问世以来,基因测序技术在最近的30年间迅速发展,特别是第二代高通量测序技术问世以来,测序费用显著下降,测一个人的基因组的费用由2001年的1亿美元下降到2011年不足1万美元(图3)[25]。随着第三代测序技术的研发和应用,未来测序仪器的更新速度将越来越快,测序技术将逐渐向小型化、高通量和快速化发展,这必将为基于基因测序的临床检测技术提供更坚实的物质基础和技术保障。
6.2 现有染色体非整倍体检测方法和未来发展方向 目前染色体非整倍体的检测技术包括基于SNP多态性的QPCR检测、基于甲基化位点的QPCR检测、基于SNP多态性的飞行时间质谱、基于甲基化位点的飞行时间质谱、目标区域测序和全基因组测序,这些技术各有特点(表3)。目前检测效果最好、研究最多的是基于全基因组测序的NIPT技术。该技术还拥有良好的可扩展性,除染色体非整倍体外将来还可能应用于胎儿微缺失微重复、单基因病、甚至全基因组的检测[26,27]。随着全基因组测序技术的不断进步和测序费用的不断下降,将来基于全基因组测序的检测技术将拥有非常广阔的发展空间,将向更加快速化、早期化和个性化迈进。

图2 整合NIPT技术的中孕期孕妇血清学产前筛查及产前诊断工作流程图
7 卫生经济学分析
Chen等[12]的研究显示,该研究组所开发方法每例样本的测序试剂和人工成本大约1000美元。Palomaki等针对美国的情况进行了卫生经济学分析,假设10万名唐氏高危孕妇需要进行侵入性产前诊断,每例侵入性产前诊断花费1000美元,共需花费1亿美元。目前的数据表明,真实的怀有T21胎儿的病例占所有进行有创性产前诊断病例的3%,侵入性诊断有0.5%的几率引起流产或宫内感染而导致胎儿丢失。因此,10万例接受侵入性产前诊断的孕妇可检出3000例T21,并引起侵入性操作相关的胎儿丢失500例。如果10万名唐氏高危孕妇先进行NIPT,检测结果阳性的病例再通过侵入性诊断程序进行确诊,将检出2958例T21(42例漏检),引起操作相关的胎儿丢失20例,共花费390万美元。2种不同策略所需要投入的资金之间的差额为9610万美元,完全可以覆盖进行NIPT所需的费用。而且,由于新技术的应用所挽救的480名胎儿的生命,其价值无法用货币来衡量[11]。

图3 基因测序技术的发展历程及基因组测序费用变化趋势
由于我国不同中心所采用的唐氏综合征血清学筛查标准有所差异,所检出的高危孕妇对羊水穿刺等有创诊断方法的接受程度也有很大不同,因此很难给出全国性的参考值。本文以徐聚春等[28]在当地中心进行的大样本唐氏综合征筛查研究结果为例,分别对引入NIPT前后整个社会的经济投入进行综合分析。结果显示,采用传统血清学筛查、高危孕妇进行有创诊断的方案,8864名孕妇共计支出246万元(唐氏综合征血清学筛查106万元+羊水穿刺、核型分析50万元+2例漏检病人90万元),可能导致约2例胎儿丢失(按照0.5%风险率进行计算[29])并且给430名孕妇带来焦虑情绪。如果采用整合NIPT技术的新型筛查、诊断模式,8864名孕妇共计支出225.2万元(唐氏综合征血清学筛查106万元+NIPT检测73万元+羊水穿刺、核型分析1.2万元+1例漏检病人45万元)。新模式可显著降低漏检风险,极大程度上缓解血清学筛查高危孕妇及家人的焦虑情绪并几乎可避免胎儿丢失,为全社会节约8.5%的卫生支出。而且,随着中国经济的发展,目前一名21-三体综合征患者的花费将远远 超 过 45 万 元 (2003 年 数 据)[3],所 以,整 合NIPT后的新型筛查模式为整个社会节约的卫生资源将更加显著(图4)。同时,随着基因测序技术的不断进步和费用的不断下降,NIPT技术应用在卫生领域带来的经济学效益将更加明显,在未来的3年内NIPT技术将可能成为大部分孕妇首选的染色体非整倍体产前筛查方法。
8 总 结
NIPT技术不需要进行损伤性取样,只需抽取母体5 ml左右外周血,具有无创伤、准确率高、特异性强等优势,孕12周即可进行,周期相对短。目前主要作为T21、T18和T13染色体非整倍体的筛查方法。适用人群包括所有希望进行T21、T18和T13产前筛查的孕妇;孕妇年龄达35岁或以上的高龄孕妇,拒绝做羊水穿刺者;孕早、中期血清筛查21三体高危者;孕早期超声提示胎儿异常;有穿刺禁忌证孕妇(胎盘前置、流产征兆、感染乙肝、HIV、TP等);IVF、习惯性流产及其他原因的“珍贵儿”。现阶段,NIPT作为一项筛查性质的技术,需要受检者知情同意知情选择基础上,在检测妊娠12周以后都可以进行检测,最佳检测孕周为12~24周,并辅以检测前、后的临床咨询。随着技术的不断进步,将来这一技术还可能应用于胎儿染色体微缺失微重复、单基因病甚至全基因组的无创基因检测,从而为我国的出生缺陷防控做出更大的贡献。

表3 染色体非整倍体检测方法总结

图4 8864名孕妇采用不同筛查模式的卫生经济学分析
[1] 中华人民共和国卫生部.中国妇幼卫生事业发展报告(2011)[R].2011.
[2] Driscoll DA,Gross S.Clinical practice.Prenatal screening for aneuploidy[J].N Engl J Med,2009,360(24):2556-2562.
[3] 王斌,陈英耀,石琦,等.我国唐氏综合征的疾病经济负担研究[J].中国卫生经济,2006,25(3):24-26.
[4] Lo YM,Corbetta N,Chamberlain PF,et al.Presence of fetal DNA in maternal plasma and serum[J].Lancet,1997,350(9076):485-487.
[5] Benn P,Borrell A,Cuckle H,et al.Prenatal Detection of Down Syndrome using Massively Parallel Sequencing(MPS):a rapid response statement from a committee on behalf of the Board of the International Society for Prenatal Diagnosis,24 October 2011[J].Prenat Diagn,2012,32(1):1-2.
[6] Lo YM,Tein MS,Lau TK,et al.Quantitative analysis of fetal DNA in maternal plasma and serum:implications for noninvasive prenatal diagnosis[J].Am J Hum Genet,1998,62(4):768-775.
[7] Fan HC,Blumenfeld YJ,Chitkara U,et al.Noninvasive diagnosis of fetal aneuploidy by shotgun sequencing DNA from maternal blood[J].Proc Natl Acad Sci USA,2008,105(42):16266-16271.
[8] Chiu RW,Chan KC,Gao Y,et al.Noninvasive prenatal diagnosis of fetal chromosomal aneuploidy by massively parallel genomic sequencing of DNA in maternal plasma[J].Proc Natl Acad Sci USA,2008,105(51):20458-20463.
[9] Chiu RW,Akolekar R,Zheng YW,et al.Non-invasive prenatal assessment of trisomy 21 by multiplexed maternal plasma DNAsequencing:large scale validity study[J].BMJ,2011,342:c7401.
[10] Ehrich M,Deciu C,Zwiefelhofer T,et al.Noninvasive detection of fetal trisomy 21 by sequencing of DNA in maternal blood:a study in a clinical setting[J].Am J Obstet Gynecol,2011,204(3):205.e1-11.
[11] Palomaki GE,Kloza EM,Lambert-Messerlian GM,et al.DNA sequencing of maternal plasma to detect Down syndrome:an internationalclinical validation study[J].Genet Med,2011,13(11):913-920.
[12] Chen EZ,Chiu RW,Sun H,et al.Noninvasive prenatal diagnosis of fetal trisomy 18 and trisomy 13 by maternal plasma DNA sequencing[J].PLoS One,2011,6(7):e21791.
[13] Bianchi DW,Platt LD,Goldberg JD,et al.Genome-wide fetal aneuploidy detection by maternal plasma DNA sequencing[J].Obstet Gynecol,2012,119(5):890-901.
[14] Palomaki GE,Deciu C,Kloza EM,et al.DNA sequencing of maternal plasma reliably identifies trisomy 18 and trisomy 13 as well as Down syndrome:an international collaborative study[J].Genet Med,2012,14(3):296-305.
[15] Lau TK,Chen F,Pan X,et al.Noninvasive prenatal diagnosis of common fetal chromosomal aneuploidies by maternal plasma DNA sequencing[J].J Matern Fetal Neonatal Med,2012,25(8):1370-1374.
[16] Jensen TJ, Dzakula Z,Deciu C,et al. Detection of Microdeletion 22q11.2 in a Fetus by Next-Generation Sequencing of Maternal Plasma[J].Clin Chem,2012,58(7):1148-1151.
[17] Lun FM,Jin YY,Sun H,et al.Noninvasive prenatal diagnosis of a case of Down syndrome due to robertsonian translocation by massively parallel sequencing of maternal plasma DNA[J].Clin Chem,2011,57(6):917-919.
[18] Sehnert AJ,Rhees B,Comstock D,et al.Optimal detection of fetal chromosomal abnormalities by massively parallel DNA sequencing of cell-free fetal DNA from maternal blood[J].Clin Chem,2011,57(7):1042-1049.
[19] Canick JA,Kloza EM,Lambert-Messerlian GM,et al.DNA sequencing of maternal plasma to identify Down syndrome and other trisomies in multiple gestations[J].Prenat Diagn,2012:1-5.
[20] Lau TK,Chan MK,Salome LPS,et al.Clinical utility of noninvasive fetal trisomy (NIFTY)test -early experience[J].J Matern Fetal Neonatal Med,2012,doi:10.3109/14767058.2012.678442.
[21] Yotsumoto J,Sekizawa A,Koide K,et al.Attitudes toward non-invasive prenatal diagnosis among pregnant women and health professionals in Japan[J].Prenat Diagn,2012:1-6.
[22] 胎儿常见染色体异常与开放性神经管缺陷的产前筛查与诊断技术标准第1部分:中孕期母血清学产前筛查[J].中国产前诊断杂志(电子版),2011,3(3):42-47.
[23] Ferguson-Smith MA,Yates JR.Maternal age specific rates for chromosome aberrations and factors influencing them:report of a collaborative european study on 52 965 amniocenteses[J].Prenat Diagn,1984,4(7):5-44.
[24] Forabosco A,Percesepe A,Santucci S.Incidence of non-agedependent chromosomal abnormalities:a population-based study on 88965 amniocenteses[J].Eur J Hum Genet,2009,17(7):897-903.
[25] Phimister EG,Feero WG, Guttmacher AE. Realizing genomic medicine[J].N Engl J Med,2012,366(8):757-759.
[26] Kitzman JO,Snyder MW,Ventura M,et al.Noninvasive whole-genome sequencing of a human fetus[J].Sci Transl Med,2012,4(137):137ra76.
[27] Fan HC,Gu W,Wang J,et al.Non-invasive prenatal measurement of the fetal genome[J].Nature,2012,487:320-324.
[28] 徐聚春,曹利,胡华,等.8864例孕妇唐氏综合征筛查与羊水穿刺结果分析[J].中国优生与遗传杂志,2012,(01):30-32.
[29] Tabor A,Alfirevic Z.Update on procedure-related risks for prenatal diagnosis techniques[J].Fetal Diagn Ther,2010,27(1):1-7.
