甘精胰岛素控制危重患者血糖的疗效观察
2011-05-29许山冬嵘
许山冬嵘,孙 云
(南京医科大学附属常州第二人民医院,江苏常州,213001)
如今越来越多的研究证据支持强化胰岛素治疗严格控制危重症患者的血糖于正常水平,能改善危重症患者的预后[1]。但同时有研究证实严格控制血糖于正常水平,会增加低血糖的发生,从而给患者带来致命性的危害[2]。新一代长效胰岛素“甘精胰岛素”,皮下注射后可维持24 h以上,血药浓度平稳,无峰值现象,较好模拟基础胰岛素分泌,能减少低血糖的发生。本研究观察比较了甘精胰岛素和常规胰岛素对危重症患者预后的影响及低血糖的发生。现报道如下。
1 资料与方法
1.1 临床资料
选择2008年8月~2010年8月收住于本院ICU的危重症患者 194例,所有患者 APCHEⅡ评分平均为(14.6±3.2)分;入住ICU当天随机抽取静脉血监测血糖均>11.1 mmol/L。所有患者既往无糖尿病病史,患者平均年龄(51±13)岁。将以上患者随机分为甘精胰岛素治疗组1(48例),甘精胰岛素治疗组2(49例)和常规胰岛素治疗组1(46例),常规胰岛素治疗组2(51例)。
1.2 治疗方案
所有患者均给予50 U胰岛素加入50 mL等渗盐水中,用微量泵控制胰岛素用量。甘精胰岛素治疗组:控制血糖48 h后,计算出前24 h静脉输注胰岛素总量,然后将总量的70%作为甘精胰岛素(来得时,赛诺菲一安万特公司)用量,夜间皮下注射1次/d,根据血糖情况每天调整胰岛素剂量,使血糖至目标范围。常规胰岛素治疗组:持续用微量泵控制胰岛素用量,使血糖至目标范围。血糖监测:先每2 h监测血糖。48 h后改为每4 h监测血糖。在观察期间,所有患者根据病情需要,给予营养支持,尽可能早地恢复肠内营养支持。甘精胰岛素组1和常规胰岛素组1,目标血糖为6.1~8.3 mmol/L;甘精胰岛素组2和常规胰岛素组2,目标血糖为4.4~6.1 mmol/L。
2 结 果
当目标血糖相同,甘精胰岛素组与常规胰岛素组的感染发生率、住院时间和ICU滞留时间、住院费用、住院病死率均无显著差异(P<0.05),表 1、2。
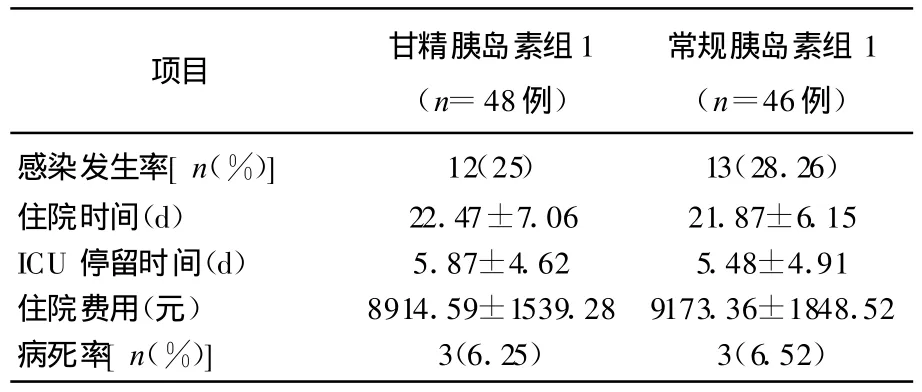
表1 目标血糖为6.1~8.3 mmol/L,两组患者并发症和预后比较

表2 目标血糖为4.4~6.1 mmol/L,两组患者并发症和预后比较
目标血糖6.1~8.3 mmol/L时常规胰岛素组有4例(8.7%)患者并发了低血糖,甘精胰岛素组无低血糖发生,两组间有显著性差异(P<0.01);目标血糖4.4~6.1 mmol/L时常规胰岛素组有8例(15.7%)患者并发了低血糖,甘精胰岛素组1例(2%),两组间有显著性差异(P<0.01)。
各组低血糖率比较:甘精胰岛素组1(n=48例),低血糖率0例;常规胰岛素组1(n=46例),低血糖率4例(8.7%);甘精胰岛素组2(n=49例),低血糖率1例(2%);常规胰岛素组2(n=51例),低血糖率8例(15.7%)。
3 讨 论
危重症患者由于应激、激素水平升高,常出现高血糖。在实验动物模型中,严重高血糖(通常血糖>13.9 mmol/L)可引起免疫功能降低、氧化应激增加、内皮功能障碍、炎性反应因子增多、促凝状态,对血管、血流动力学和免疫系统造成有害影响[3]。应激性高血糖如未控制,容易导致多种并发症(如水、电解质紊乱),增加感染及脏器衰竭的发生率。自2001年Van den Berghe等[4]报道强化胰岛素治疗能显著降低外科危重症患者病死率以来,强化胰岛素治疗在脓毒症患者中的作用受到了广泛重视,被誉为过去10年脓毒症治疗的重大新进展之一。但目前就强化胰岛素治疗的疗效及其机制,尚有较多的争论,特别是严格控制血糖导致低血糖的发生率增加,而低血糖可诱发急性心、脑血管事件,带来致命性危害,也让许多学者对是否有必要严格控制血糖于正常水平提出质疑[5]。欧美近年几项多中心、大样本 RCT研究(VISEP,GLUCONT ROL等)都不幸因过高的严重低血糖(血糖<2.2 mmol/L)发生率(>17%)而被迫提前中止,即使是Van den Berghe等发表的第2项(内科)危重患者研究中,严重低血糖发生率也高达18.7%,这使得严格血糖控制这一推荐陷入了赞成与反对均有强力证据支持的“两难境地”。其焦点问题是降低治疗过程中的低血糖发生率。
甘精胰岛素(Glargine)是利用大肠杆菌通过重组DNA技术而生产的一种胰岛素类似物,其在A链21位的天冬氨酸被甘氨酸所代替,并且在B链的30位加了2个精氨酸,因而分子结构稳定,在中性PH溶液中的溶解度低,可在弱酸环境(pH 4.0)下完全溶解,甘精胰岛素经皮下注射后,在皮下形成微细沉积物,可持续释放少量释放甘精胰岛素,此外,能形成稳定的六聚体,增加分子间的结合力,进一步延缓溶解和吸收的时间,起到长效的作用,其降糖作用持续24 h,血药浓度平稳,没有峰值,为机体提供了相当稳定的基础胰岛素供应[6]。
本研究通过对照比较,来观察用甘精胰岛素调控重症监护病房患者的血糖水平,对患者预后的影响及低血糖的发生。本研究结果显示:当目标血糖相同,甘精胰岛素组与常规胰岛素组的感染发生率、住院时间和ICU滞留时间、住院费用、住院病死率均无显著差异。但目标血糖6.1~8.3 mmol/L时,常规胰岛素组有4例(8.7%)患者并发了低血糖,而甘精胰岛素组无低血糖发生,两组间有显著性差异;目标血糖4.4~6.1mmol/L时,常规胰岛素组有8例(15.7%)患者并发了低血糖,而甘精胰岛素组仅1例(2%),两组间有显著性差异。说明用甘精胰岛素控制血糖对危重患者预后影响与常规胰岛素相仿,但甘精胰岛素能显著降低低血糖的发生率。其机制可能是常规胰岛素治疗多选择速效胰岛素,但速效胰岛素吸收快、代谢快及作用维持时间短。故不能持续稳定控制血糖。危重症患者由于病情危重,大部分患者每天摄取碳水化合物较少,因此必须提供适量的基础胰岛素控制血糖。而甘精胰岛素是人胰岛素的类似物,分子结构稳定,具有分解慢、吸收慢、作用时间长及无峰值等特点。其降糖作用持续24 h,从药代动力学角度可见,其较常规胰岛素更加符合生理基础胰岛素分泌,使血糖得到理想控制。
评价强化胰岛素治疗的疗效时,我们不但要看到感染等并发症的下降,而且还要特别关注低血糖的发生。尽可能地避免低血糖的发生,及时纠正低血糖,避免产生严重的不良后果[7]。这是临床强化胰岛素治疗的应用前提。在本研究中,虽然严格控制血糖组患者的低血糖发生率明显增加,但甘精胰岛素组比常规胰岛素组的发生率明显降低,说明使用甘精胰岛素控制血糖的安全性值得重视及进一步研究。
[1]Van den Berghe G,Wouters P,Weekers F,et al.Intensive insulin therapy in critically ill[J].N Eng J Med,2001,345(19):1359.
[2]Oeyen S G,Hoste E A,RoosensC D,et al.Adherence to and efficaey and safety of an insulin protocol in the critically ill:a prospective observational study[J].Am J Crit Care,2007,16(6):599.
[3]Dellinger R P,Cadet J M,Masur H,et al.Surviving Sepsis Campaign Management Guidelines Committee.Surviving sepsis campaigu guidelines for management of severe sepsis and septic shock[J].Crit Care Med,2004,32(3):858.
[4]Nelea M G,Van der Meer jw,Kullberg B J.Sepsis—theory and therapies[J].N Eng J Med,2003,348(16):1600.
[5]Orford N R.Intensive insulin therapy in septic shock[J].Crit Care Resuse,2006,8:230.
[6]高剑坤,蔡绍皙,范 开,等.2种新型基因工程长效人胰岛素类似物[J].中国新药与临床杂志,2007,26(7):548.
[7]Clement S,Braithwaite S S,Magee M F,et al.Management of diabetes and hyperglycemia in hospitals[J].Diabetes Care,2004,27(2):553.
