TB/HIV双重感染患者抗结核治疗药物不良反应分析
2011-05-28周林陈磊赖钰基王倪刘二勇何金戈刘飞鹰王巧智
周林 陈磊 赖钰基 王倪 刘二勇 何金戈 刘飞鹰 王巧智
(1.中国疾控中心结核病预防控制中心 北京 102206;2.四川省疾控中心结核病预防控制所 成都 510000;3.广西壮族自治区疾控中心结防科 南宁 450000;4.湖南省结核病防治所 长沙 430000)
TB/HIV双重感染患者抗结核治疗药物不良反应分析
周林1陈磊1赖钰基1王倪1刘二勇1何金戈2刘飞鹰3王巧智4
(1.中国疾控中心结核病预防控制中心 北京 102206;2.四川省疾控中心结核病预防控制所 成都 510000;3.广西壮族自治区疾控中心结防科 南宁 450000;4.湖南省结核病防治所 长沙 430000)
目的了解TB/HIV双重感染患者抗结核治疗过程中不良反应发生频度及相关影响因素>。方法以2007—2008年3个省共6个县,新发现TB/HIV双重感染患者为观察对象,观察这些患者抗结核治疗期间不良反应发生情况>。结果共观察332例患者,不良反应总体发生率81.6%,其中胃肠道44.2%,肝脏13.3%,皮肤过敏反应11.4%,血液系统 24.4%,神经系统18.7%,骨关节3.6%,肾、视力、耳等其他反应4.2%,68.1%不良反应发生在服用抗结核药品后30 d以内,66.8%持续时间在15 d以上,病死患者87.9%死于抗结核治疗强化期。涂阳肺结核患者、低体质量患者、静脉吸毒患者、抗病毒治疗时间较晚患者重度不良反应发生率较高>。结论TB/HIV双重感染患者抗结核治疗不良反应发生率较单纯结核高,不良反应持续时间更长,应重视双重感染患者抗结核治疗期间不良反应监测,尤其是抗结核治疗强化期,涂阳肺结核、低体质量、静脉吸毒、抗病毒治疗时间较晚患者是重点对象。
结核,肺/药物疗法;HIV感染;重叠感染;抗结核药
结核是HIV/AIDS患者最常见机会感染,抗结核药品不良反应是影响 TB/HIV双重感染患者抗结核治疗疗效的主要原因。为了解 TB/HIV双重感染患者抗结核治疗过程中不良反应发生频度、不良反应主要类型、抗结核治疗预后及相关影响因素。2007—2008年对广西、四川、湖南3省共6个县诊断的TB/HIV双重感染患者抗结核治疗过程中不良反应发生及处理情况进行了观察。
1 资料和方法
1.1 病例入选标准 已开始抗病毒治疗AIDS患者中新发现结核病患者,未开始抗病毒治疗HIV/AIDS患者中新发现结核病患者,同时确诊结核合并AIDS新患者。抗结核治疗方案:肺结核2HRZE/4HR,肺外结核 2HRZE/10HRE;抗病毒治疗方案:拉米夫定+司他夫定+依非韦仑。
1.2 观察内容
1.2.1 收集资料 性别、年龄、体质量、合并症、HIV感染途径、抗结核及抗病毒治疗时间等一般资料。不良反应表现、出现及持续时间、结核病治疗转归等。
1.2.2 治疗前检测 肝功能、肾功能、血及尿常规、血CD4T淋巴细胞水平;抗结核治疗期间:1、2、6个月检测肝功能、肾功能、血及尿常规。肺结核痰随访检测时间及内容按规划要求。
1.3 药品不良反应严重度分类 将抗结核药品不良反应分为轻、中、重度3类[1]:(1)轻度,即病人可耐受,不影响治疗进程,不需要特别处理,对病人康复无影响;(2)中度,需要对症处理或需停换药者;(3)严重反应,指以下5条中至少出现一条者:①引起死亡;②致癌、致畸、致出生缺陷;③对生命有危险并能够导致人体永久的或显著的伤残;④对器官功能产生永久损伤;⑤导致住院或住院时间延长。
1.4 分析方法 使用SPSS软件,采用Ridit分析方法分析患者体质量、CD4T淋巴细胞水平、抗病毒治疗时间,HIV感染途径、结核病类型等因素对不良反应发生情况的影响。
2 结果
共观察332例患者,男性279例,女性53例。2例儿童患者年龄2~4岁。330例成年患者年龄22~76岁,平均年龄39岁,22~59岁年龄组占95.2%(314/330)。初治涂阳肺结核 86例(25.9%),涂阴肺结核176例(53%),单纯肺外结核70例(21.1%)。其中肺结核合并肺外结核31例(31/262,11.8%)。HIV感染途径:性传播210例(63.3%),静脉吸毒传播118例(35.5%),其他途径4例(1.2%)。
2.1 抗结核治疗不良反应发生及治疗转归 不良反应总体发生率81.6%(271/332),其中胃肠道反应44.3%(147/332),肝脏13.3%(44/332),皮肤过敏反应 11.4%(38/332),血液系统 24.4%(81/332),神经系统18.7%(62/332),骨关节3.6%(12/332),肾、视力、耳等其他反应4.2%(14/332),68.1%不良反应发生在服用抗结核药品后30 d以内,66.8%持续时间在15d以上。血液和神经系统不良反应持续时间在 15 d以上分别为92.6%及80.6%(表 1)。不良反应转归:死亡 12.2%(33/271),中断治疗18.5%(50/271),修改治疗方案15.5%(42/271),停药后恢复原方案治疗22.1%(60/271),原方案持续治疗31.7%(86/271)。病死患者87.9%(29/33)死于抗结核治疗强化期。
患者抗结核治疗转归:初治涂阳肺结核治愈率52.3%(45/86)、完成治疗率 14.0%(12/86),涂阴及肺外结核完成治疗率76.8%(189/246),中断治疗率16.0%(53/332)(3例因其他原因中断治疗),病死率9.9%(33/332)。
2.2 抗结核治疗不良反应发生情况相关影响因素分析
2.2.1 患者体质量对抗结核治疗不良反应发生影响 患者体质量:330例成人双重感染患者,按31~40 kg、41~49 kg、50~83 kg分组,共分为3组(2例儿童患者体质量9~10 kg,发生2人次中度不良反应,治愈)。31~40 kg组重度不良反应发生率高于其他组(表2),但差异无统计学意义。
2.2.2 患者CD4T淋巴细胞水平对抗结核治疗不良反应发生影响 患者CD4T淋巴细胞水平:按CD4T细胞 <50/mm3、50~200/mm3、200~350/mm3、>350/mm3分组,共分为 4组(表3)。CD4T细胞>350/mm3组重度不良反应发生率最高,但差异无统计学意义(P>0.081)。其中CD4细胞>350/mm3组25/35例(71.4%),200~350/mm33/23例(13.0%)未接受抗病毒治疗。
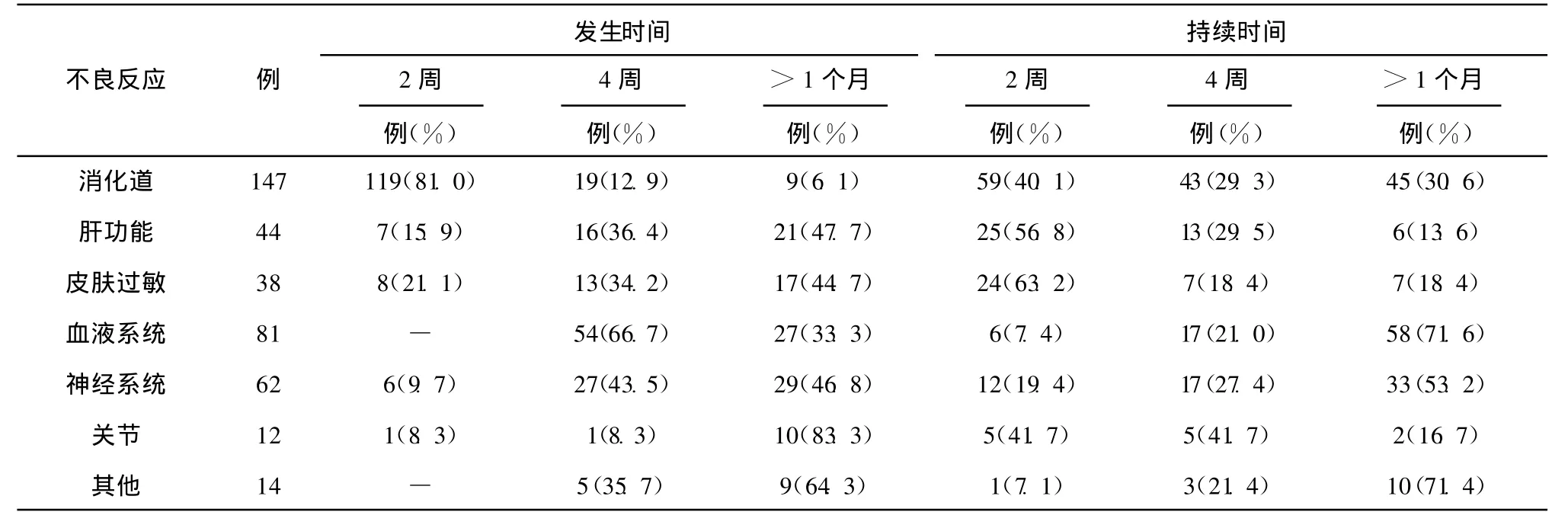
表1 各系统不良反应发生及持续时间

表2 不同体质量分布患者抗结核治疗不良反应发生情况
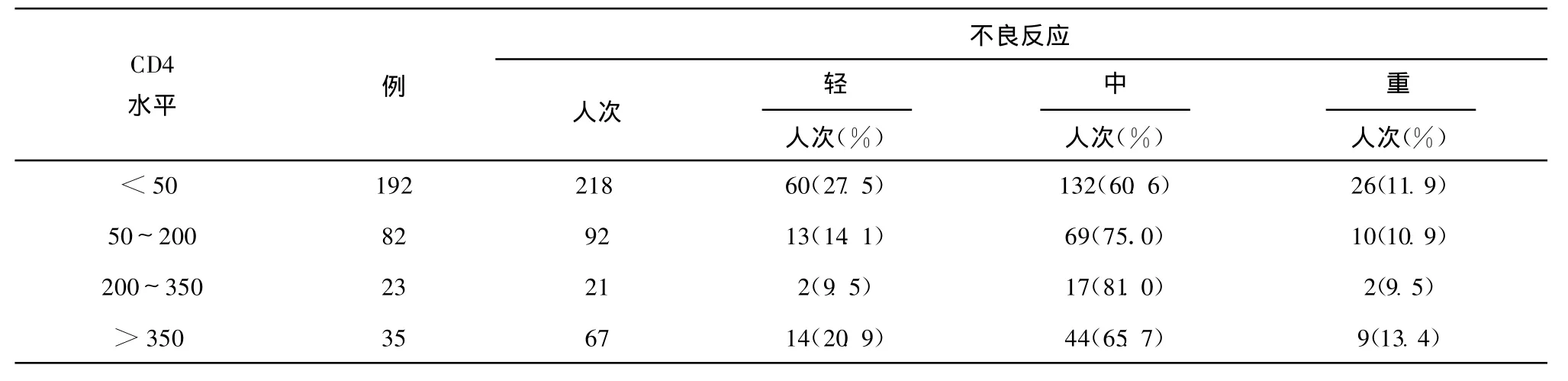
表3 不同CD4T淋巴细胞水平患者抗结核治不良反应发生情况
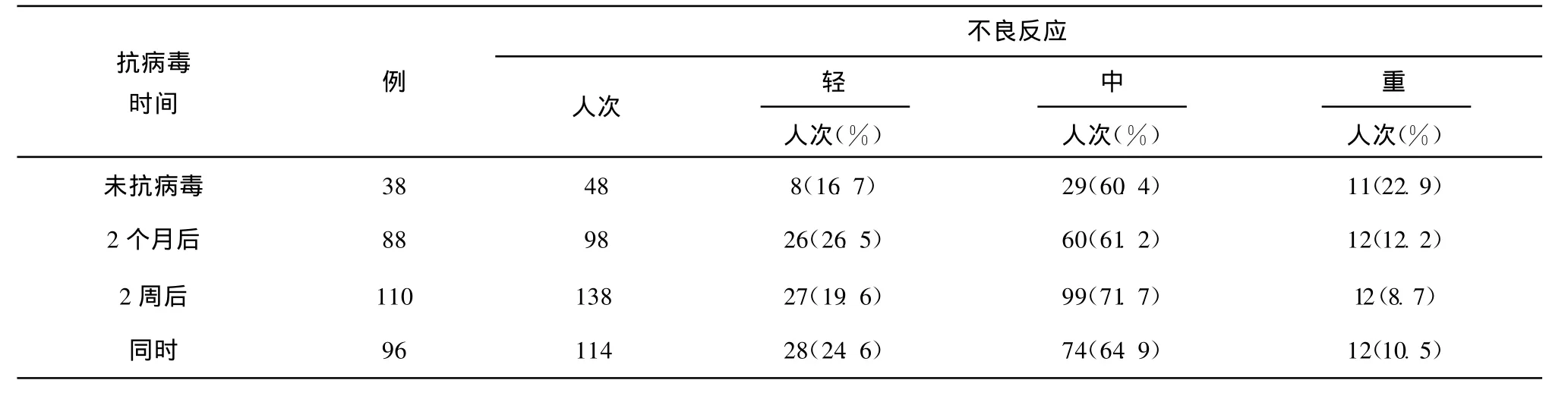
表4 不同抗病毒治疗时间患者抗结核治疗不良反应发生情况
2.2.3 患者接受抗病毒治疗时间对抗结核治疗不良反应发生影响 患者接受抗病毒治疗时间:按未接受抗病毒治疗、抗结核治疗2月后开始抗病毒治疗、抗结核治疗2周后开始抗病毒治疗、抗结核治疗同时(或抗结核治疗之前)开始抗病毒治疗共分4组(表4)。未接受抗病毒治疗组重度不良反应发生率最高,但结果差异无统计学意义。
2.2.4 HIV感染途径对抗结核治疗不良反应发生影响 HIV感染途径:按静脉吸毒感染、性传播分组(其他途径感染4例:3人次发生中度不良反应,中断治疗1例),共分为2组(表5)。静脉吸毒组重度不良反应发生率高于性传播组,差异有统计学意义(P<0.05)。

表5 不同HIV感染途径患者抗结核治疗不良反应发生情况
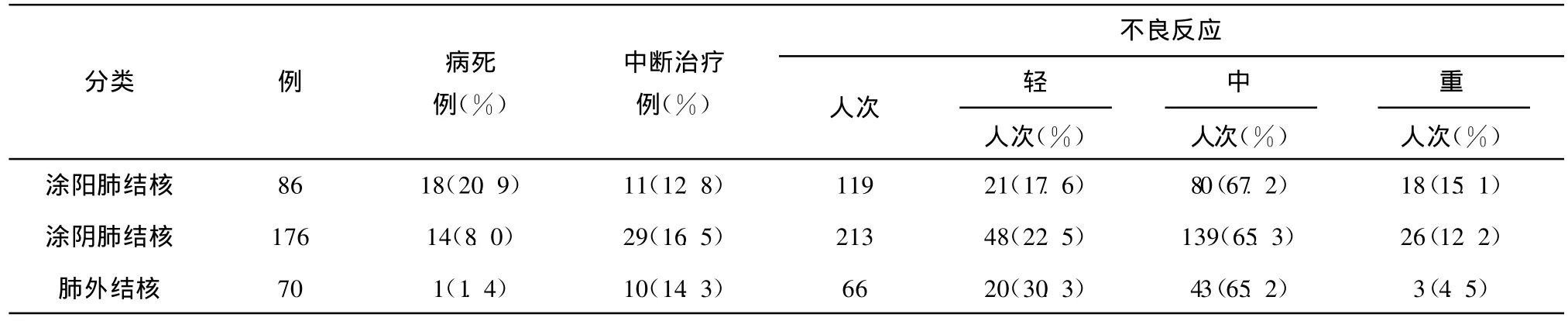
表6 不同结核类型抗结核治疗不良反应发生情况
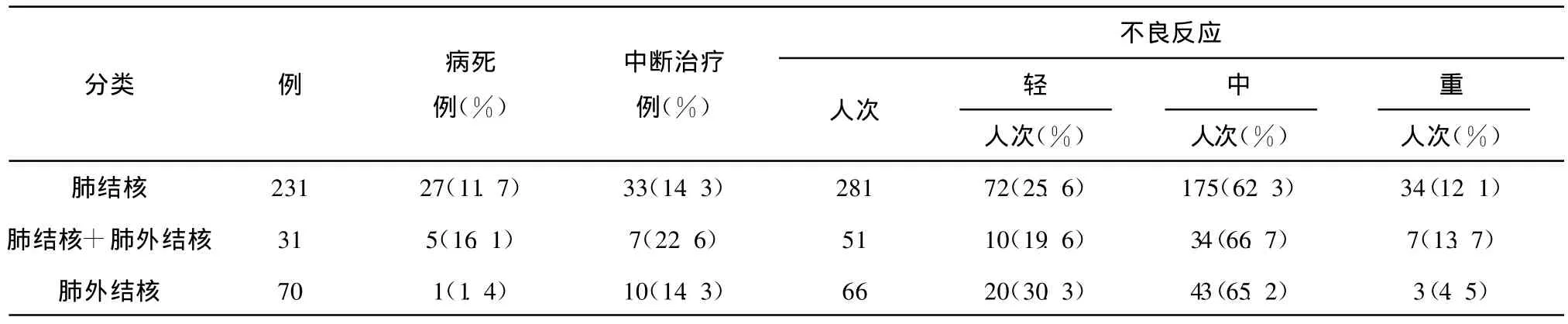
表7 不同结核类型抗结核治疗不良反应发生情况
2.2.5 结核病类型对抗结核治疗不良反应发生影响 结核病类型:按涂阳肺结核、涂阴肺结核、肺外结核分组,共3组(表6)。涂阳肺结核组重度不良反应发生率最高,但3组差异无统计学意义。涂阳肺结核组12/86例(14.0%),涂阴肺结核组19/176例(10.8%)合并肺外结核,按单纯肺结核、肺结核合并肺外结核、单纯肺外结核分组,共分3组(表7)。肺结核合并肺外结核组重度不良反应发生率最高,但3组差异无统计学意义。
3 讨论
TB/HIV双重感染患者抗结核治疗治愈率低,病死率较高是双重感染防治工作面临的一个主要困难[2],抗结核治疗不良反应是导致这一现象的主要因素。文献报道单纯结核病抗结核治疗不良反应发生率10%~60%,各系统不良反应发生率由高到低顺序为肝,消化道,过敏性皮疹,关节疼痛,白细胞减少[3-4]。夏愔愔等[5]分析1996—2005年文献报道的83 636例结核病患者抗结核治疗不良反应发生率,总发生率为12.62%。肝损害11.9%,神经及精神系统4.48%,血液系统 3.14%,皮肤 2.3%,变态反应 1.59%,肾损害 1.55%,其他不良反应4.08%。
本文332例TB/HIV双重感染患者抗结核治疗不良反应总体发生率81.6%,各系统不良反应发生率由高到低顺序为胃肠道,血液系统、神经系统、肝脏,皮肤过敏反应,骨关节,肾、视力、耳等其他反应,各系统不良反应发生率均明显高于单纯结核病患者抗结核治疗。68.1%不良反应发生在服用抗结核药品后30 d以内,66.8%持续时间在15 d以上,病死患者87.9%死于抗结核治疗强化期。不良反应发生时间与单纯结核病抗结核治疗相似,持续时间较单纯结核病抗结核治疗长[5-6],血液和神经系统不良反应更明显。提示应重视TB/HIV双重感染患者抗结核治疗不良反应监测,尤其是在抗结核治疗强化期。
早期发现、及时处理是预防和降低不良反应损害的主要手段,但许多因素制约TB/HIV双重感染患者抗结核治疗不良反应的发现与处理:国家结核病/艾滋病防治规划,提供了免费抗结核/抗病毒药品治疗,但大多数地区药品不良反应的检测与处理并不免费,基层结核病防治/艾滋病防治机构受条件限制,很多防治机构不能开展不良反应检测,抗结核治疗期间多数防治机构不对患者进行不良反应检测。本文观察病例不良反应发生率高于文献报道的单纯肺结核抗结核治疗不良反应发生率,主要原因是合并HIV/AIDS,患者机体状况差及合并治疗多所致,但因研究需要,增加不良反应检测频度,也部分提高了不良反应诊断率。
目前,不良反应的判断尚缺乏统一的标准,许多不良反应仅凭症状很难鉴别。基层防治人员因工作经验的欠缺,常不能正确识别不良反应。肝功受损与药物的胃肠道反应有相似的临床表现,如不进行实验室检测,很容易将肝功受损误诊为药物胃肠道反应,但这2种不良反应的临床处理原则却有本质的区别。本文患者肝损害不良反应13.3%,略高于单纯结核病抗结核治疗,但胃肠道反应高达44.2%,由于多数胃肠道反应患者在出现症状时未及时进行肝功能检测,不能除外肝损害的可能。
分析发生不良反应影响因素发现,低体质量、吸毒人群,涂阳肺结核及肺结核合并肺外结核患者重度不良反应发生率相对较高,尤其是静脉吸毒人群,国外学者也报道TB/HIV双重感染患者,涂阴肺结核病死率低于涂阳肺结核[2],说明机体状况是影响不良反应发生的一个重要因素。关于艾滋病合并结核病抗病毒治疗的时机,我国的治疗标准为:CD4T淋巴细胞<200/mm3先进行强化期抗结核治疗2~8周之后开始抗病毒治疗;CD4T淋巴细胞200~350/mm3先进行抗结核治疗,结核强化期治疗结束之后开始抗病毒治疗;CD4T淋巴细胞>350/mm3先进行抗结核治疗,在抗结核治疗结束时对患者进行抗病毒治疗[7]。多项研究发现在CD4较高时启动抗病毒治疗,可改善患者的机体状况,降低非艾滋病恶性疾病以及肝脏疾病的死亡风险,认为在发展中国家考虑到对TB发生和HIV传播后果的累加作用,当CD4在200~350/mm3之间启动抗病毒治疗效果更佳[8]。艾滋病合并结核病患者,应用抗结核/抗病毒2种治疗者,患者病死率较单纯抗结核治疗明显降低[6,9]。分析抗病毒治疗时间对抗结核治不良反应发生情况影响发现:双重感染患者开始抗病毒治疗时间越早,重度不良反应发生率越低。由此,我们建议对 TB/HIV双重感染患者,应结合患者的具体情况,在坚持抗结核治疗优先的原则下,及早开始抗病毒治疗提高生存质量,进而降低机会性感染的发生率和病死率[10]。
[1]M arra F,Marra CA,Bruchet N,Richardson K,M oadebi S,Elwood RK,FitzGerald JM.Adverse drug reactions associated with first-line anti-tuberculosis drug regimens[J].Int J Tuberc Lung Dis,2007,11(8):868-875.
[2]Cain KP,Kanara N,Laserson KF,Vannarith C,Sameourn K,Samnang K,Qualls ML,Wells CD,Varma JK.T he epidemiology of HIV-associated tuberculosis in rural Cambodia[J].Int J Tuberc Lung Dis.2007,11(9):1008-1013.
[3]杨年忠,王金花,郑丽君.321例肺结核抗结核组合药不良反应临床监测[J].中国医院药学杂志,2007,27(1):83-84.
[4]谢莉,高微微,卜建玲,马玙.702例抗结核药物所致不良反应分析[J].中国防痨杂志,2008,30(4):275-278.
[5]夏愔愔,詹思延.国内抗结核药不良反应发生率的综合分析[J].中华结核和呼吸杂志,2007,30(6):419-423.
[6]Kevin P.Cain,Thanomsak Anekthananon,Channawong Burapat,Somsak Akksilp,Wiroj Mankhatitham,Chawin Srinak,Sriprapa Nateniy om,Wanchai Sattay awuthipong,Theerawit Tasaneeyapan,Jay K.Varma.Causes of death in HIV-infected persons who have tuberculosis,Thailand[J].Emerging Infectious Diseases“www.cdc.gov/eid” ,2009,15(2):258-264.
[7]卫生部艾滋病临床专家工作组.国家免费艾滋病抗病毒药物治疗手册[M].北京:人民卫生出版社,2007,40.
[8]张晓燕.艾滋病研究最新进展[J].中国艾滋病性病,2007,13(5):502-504.
[9]袁静,余卫业,胡毅文,蒋小玲,骆子义,文彬,刘艳,邬明.23例艾滋病合并结核病患者的临床特点[J].中华结核和呼吸杂志,2004,27(11):767-770.
[10] 宋传锋,傅继华,刘学真,康殿民,陶小润,李令国,霍炜,井文喜.艾滋病患者抗病毒治疗最佳时机探讨[J].山东医药,2009,49(19):50-51.
Study on adverse drug response of anti-TB treatment in patients living with TB/HIV co-infection
Zhou Lin1,Chen Lei1,Lai Y uji1,Wang Ni1,Liu Eryong1,He Jinge2,Liu Feiying3,Wang Qiaozhi4
1.National Center for Tuberculosis Control and Prevention,China CDC,Beijing102206,China;
2.Tuberculosis Control and Prevention Dispensary,Sichuan CDC,Chengdu510000,China;
3.Tuberculosis Control and Prevention Dispensary,Guangxi CDC,Nanning450000,China;
4.Hunan Provincial Tuberculosis Institution,Changsha430000,China
ObjectiveTo understand the frequency and related impact factors of adverse drug response during TB treatment course in people living with TB/HIV co-infection.MethodAdverse drug response of newly discovered TB/HIV patients in 6 counties of 3 provinces was observed>.ResultA total of 332 TB/HIV patients were observed.The overall incidence of adverse response was 81.6%.Of which,44.2%in gastrointestinal tract,13.3%in liver,11.4%of skin allergies,24.4%of the blood system,18.7%of nervous system,3.6%of bones and joints,4.2%of kidneys,vision,ears and other reaction,68.1%of adverse response happened within 30 days of anti-TB treatment,66.8%lasted for more than 15 days,87.9%of patients died of illness happened in intensive periods of anti-TB treatment.Smear-positive tuberculosis,low-weight,intravenous drug abuse,late initiation of antiviral treatment are impact factors of severe adverse drug response.ConclusionPatients living with TB/HIV co-infection has higher incidence and longer duration of adverse drug response than pure TB patients.Therefore,adverse response should be monitored,especially in intensive TB treatment period.Patients with smear positive pulmonary tuberculosis,low weight,intravenous drug abuse,late initiation of anti-viral treatment are the focus population;Anti-viral treatment should be initiated early for patients living with TB/HIV co-infection.
tuberculosis,pulmonary/drug therapy;HIV infections;superinfection;antitubercular agents
Zhou Lin(zhoulin@chinatb.org)
周林(zhoulin@chinatb.org)
2010-04-12)
(本文编辑:范永德)
