高流量呼吸湿化氧疗仪在ICU 气管切开患者脱机后的应用效果
2024-03-12吴梦雅陈美荣
吴梦雅,陈美荣
浙江省台州医院 (浙江台州 318050)
气管切开是抢救及治疗危重患者的常用方法。患者病情得到控制及自主呼吸恢复后,应尽快脱机。但气管切开后因失去原有口鼻等气道黏膜对吸入气体的加温、湿化及过滤作用,一旦进行脱机,患者的气道水分会大量丢失,气道黏膜干燥,易引起各种并发症,需进行有效的气道湿化处理[1-2]。传统面罩吸氧易致气管切开患者脱机后发生气道湿化不足,难以抵消气道水分的丢失,易出现痰液黏稠和形成痰痂,引起阻塞性肺炎,甚至发生严重低氧血症,需再次行机械通气处理[3]。高流量呼吸湿化氧疗仪是一种新型供氧仪器,不仅能提供患者脱机后自主呼吸需要的高流量氧气,还具有气体湿化和加温的作用,以往临床常用于机械通气脱机后的患者,且取得了较好的效果[4-5]。但有关高流量呼吸湿化氧疗仪在气管切开患者脱机后应用报道较少。基于此,本研究旨在探讨高流量呼吸湿化氧疗仪在ICU气管切开患者脱机后的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选择2021 年4 月至2023 年5 月我院ICU 行呼吸机脱机的92 例气管切开患者,根据随机数字表法分为两组,每组46 例。对照组男26 例,女20 例;年龄24~79 岁,平均(60.04±6.25)岁;机械通气时间72~132 h,平均(97.37±18.12)h。试验组男29 例,女17 例;年龄20~82 岁,平均(58.87±6.36)岁;机械通气时间76~126 h,平均(98.30±17.61)h。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究符合《 赫尔辛基宣言》的相关要求,患者均自愿参与研究且已签署知情同意书。
纳入标准:年龄≥18~80 岁;机械通气时间≥72 h 且病情稳定;具有自主呼吸,且经过精确评估及自主呼吸实验达到脱机标准;血流动力学水平稳定。排除标准:机械通气时间<72 h;无自主呼吸或血流动力学水平不稳定仍需机械通气。
1.2 方法
对照组脱机后序贯传统面罩吸氧:氧流量为5 L/min,将吸氧管与氧气湿化瓶连接,根据患者病情和血气分析结果逐步减小吸氧量。
试验组脱机后序贯高流量呼吸湿化氧疗仪(斯百瑞公司,型号:OH-70C)吸氧。参数设置:氧流量为40 L/min,氧气温度为37 ℃,吸入氧浓度为40%,血氧饱和度为≥90%。根据患者病情和血气分析结果逐步减小(5 L/min 速度)吸氧量。
1.3 观察指标
(1)脱机12、24 h 后动脉血气指标:采用血气分析仪(康力血气分析仪,BG-800 型)测定动脉血氧分压(arterial partial pressure of oxygen,PaO2)、动脉血二氧化碳分压(arterial partial pressure of carbon dioxide,PaCO2)和血氧饱和度(blood oxygen saturation,SaO2)水平。(2)痰液黏稠度:采用痰液黏稠度评估气道湿化效果,痰液黏稠度分为Ⅰ(湿化过度)、Ⅱ(湿化效果良好)、Ⅲ度(湿化不足)[6]。(3)痰痂形成情况:是指患者吸痰时吸痰管内、气管壁上或口腔壁上有痰痂。(4)气道黏膜出血:是指患者痰中带有血丝、吸痰时发现血痰或咳痰咯血。(5)肺部感染;脱机72 h 后采集痰液进行常规细菌培养检测,如病原菌数量≥106cfu/ml,即可诊断为肺部感染。(6)脱机成功:脱机后持续观察72 h,如患者自主呼吸稳定无需有创机械通气,即可判断为脱机成功。(7)再次机械通气总时间:统计脱机后需要再次机械通气支持的时间总和。
1.4 统计学处理
采用SPSS 25.0 统计软件进行数据分析。计量资料以±s表示,采用t检验。计数资料以率表示,采用χ2检验。等级资料采用秩和检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组脱机12、24 h 后动脉血气指标比较
脱机12、24 h 后,试验组PaO2和SaO2水平高于对照组,PaCO2水平低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组脱机12、24 h 后动脉血气指标比较(±s)
注:PaO2 为动脉血氧分压,SaO2 为血氧饱和度,PaCO2 为动脉血二氧化碳分压;1 mmHg=0.133 kPa
组别 例数 PaO2(mmHg)脱机12 h 后 脱机24 h 后对照组 46 89.13±6.12 93.57±6.27试验组 46 93.61±8.15 98.87±7.03 t 2.187 2.214 P 0.039 0.037组别 例数 SaO2(%)脱机12 h 后 脱机24 h 后对照组 46 94.03±1.02 95.17±1.16试验组 46 96.61±1.14 98.21±1.26 t 2.121 2.137 P 0.042 0.041组别 例数 PaCO2(mmHg)脱机12 h 后 脱机24 h 后对照组 46 46.24±5.04 45.76±4.13试验组 46 42.28±4.06 41.24±3.97 t 2.306 2.342 P 0.030 0.027
2.2 两组痰液黏稠度、痰痂形成、气道黏膜出血和肺部感染率比较
试验组痰液黏稠度明显优于对照组,痰痂形成、气道黏膜出血和肺部感染率低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组痰液黏稠度、痰痂形成、气道黏膜出血和肺部感染率比较 [例(%)]
2.3 两组脱机成功率和再次机械通气总时间比较
试验组脱机成功率高于对照组,再次机械通气总时间短于对照组,差异有统计学意义(P<0.05),见表3。
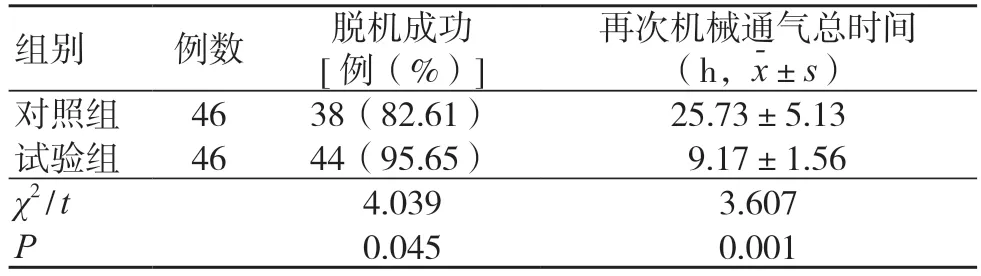
表3 两组脱机成功率及再次机械通气总时间比较
3 讨论
面罩吸氧是气管切开患者脱机后的常用氧疗方式,但该氧疗方式提供的氧流量相对有限,脱机后易发生低氧血症,影响脱机治疗效果[7];同时面罩吸氧时虽通过吸氧管与氧气湿化瓶连接,但气道湿化效果欠理想,气道黏膜较干燥易出血,纤毛运动功能下降,难以有效清除气道痰液,增加了阻塞性肺炎的发生率;同时可增加呼吸道阻力及患者自主呼吸时做功,降低了脱机成功率[8-9]。高流量呼吸湿化氧疗仪不仅能为脱机后患者持续提供高浓度氧气,对患者气道内产生一定的呼气末压力,增加气道内气流量和压力,而且该仪器具有气体湿化和加温作用,减轻气道黏膜受损,降低气道黏膜出血,增加纤毛运动速度,更有效清除气道内的痰液,降低气道阻力[10-11]。
本研究结果显示,脱机12、24 h 后,试验组PaO2和SaO2高于对照组,PaCO2低于对照组;试验组痰液黏稠度优于对照组,痰痂形成、气道黏膜出血和肺部感染率较对照组更低,以上提示ICU 气管切开患者脱机后应用高流量呼吸湿化氧疗仪可改善血气指标,维持较高的氧分压,有效稀释痰液,减少痰痂形成,降低气道黏膜出血及肺部感染率,缩短机械通气时间,提高脱机成功率。分析其原因为,高流量呼吸湿化氧疗仪能将高流量氧气送入患者气道,对气道内产生一定呼气末压力,不仅更有利于氧气的弥散和氧合,且可增加对气道深部二氧化碳的冲刷速度,促进二氧化碳排出[12-13];且该仪器具有气道加温和加湿作用,不仅可使气道内氧分子运动加速,弥散和穿透肺泡能力加强,改善血气指标[14-15];且还能降低脱机后气道内痰液的黏稠度,提高气道的湿化效果,降低因气道干燥引起的黏膜出血,并使气道痰液稀释易排出,减少痰痂形成,减少肺部感染的发生[16-18]。同时本研究还发现,试验组脱机成功率高于对照组,再次机械通气总时间短于对照组。提示高流量呼吸湿化氧疗仪用于ICU 气管切开脱机后患者可降低机械辅助通气的支持力度,有利于成功脱机。分析原因为,高流量呼吸湿化氧疗仪能增加气道内气流量和压力,减少脱机后肺泡的塌陷,降低患者维持自主呼吸时的做功,降低机械通气支持力度,利于成功脱机[19-20]。
综上所述,ICU 气管切开患者脱机后应用高流量呼吸湿化氧疗可改善血气指标,维持较高的氧分压,有效稀释痰液,减少痰痂形成,降低气道黏膜出血和肺部感染发生率,缩短机械通气时间,提高脱机成功率。
