第1跖趾关节融合治疗类风湿关节炎外翻畸形的临床疗效
2023-07-13庄智勇黄阿勇李杰辉
庄智勇 黄阿勇 李杰辉

【摘 要】目的:探讨采用第1跖趾关节融合治疗类风湿关节炎外翻畸形的临床疗效。方法:回顾性分析2016年6月至2019年6月采用第1跖趾关节融合治疗23例(31足)类风湿关节炎外翻畸形患者的病历资料,在术前及术后X线片上测量外翻角(HVA)及第1、2跖骨间角(IMA),以了解畸形矫正情况。采用疼痛视觉模拟评分法(VAS)及美国足踝外科协会(AOFAS)改良标准评分评价手术效果。结果:术后23例(31足)患者获得平均(2.71±0.98)年随访,患足外翻畸形得到纠正,第1跖趾关节骨性融合,足底疼痛缓解,切口一期愈合,未发现足趾缺血性坏死、畸形复发、关节融合失效等并发症。2例(2足)于术后1年出现第5跖趾关节外侧疼痛,经予减压鞋垫佩戴后缓解。末次随访时疼痛VAS评分、AOFAS改良标准评分、HVA及IMA度数较术前,差异均有统计学意义(P < 0.05)。结论:第1跖趾关节融合术能有效矫正类风湿关节炎外翻畸形,缓解足部疼痛,改善足部功能。
【关键词】 类风湿关节炎;外翻;第1跖趾关节;关节融合术;临床疗效
类风湿关节炎(rheumatoid arthritis,RA)患者后期常出现严重的前足畸形,包括外翻、跖趾关节脱位或半脱位、爪形趾或锤状趾及胼胝体形成等,其中尤以外翻畸形居多,可致行走疼痛,严重影响生活质量[1]。此时保守治疗以控制RA病情进展为主要目的,而对于外翻畸形的治疗,手术仍是重要手段,但在术式的选择上,目前尚未形成统一共识。泉州市正骨医院骨伤科采用第1跖趾关节融合治疗RA外翻畸形23例(31足),通过病历资料进行回顾性分析,现总结报道如下。
1 资料和方法
1.1 一般资料 选取2016年6月至2019年6月在泉州市正骨医院采用第1跖趾关节融合治疗RA外翻畸形患者共23例(31足),男6例(7足),女17例(24足);年龄45~69岁,平均(58.32±7.42)岁;双侧8例,单侧15例;病程5~36年,平均(15.08±5.65)年。所有患者均符合1987年美国风湿病学会(ACR)制定的RA诊断标准[2],且均处于非活动期(DAS28评分≤2.6分)[3]。所有患者均经过3个月以上的药物治疗及其他非手术治疗,且效果不佳,其中,服用改善病情抗风湿药(DMARDs)者23例(甲氨蝶呤12例、柳氮磺吡啶7例、来氟米特4例),联合使用选择性环氧合酶-2(COX-2)抑制剂者20例,联合使用植物药制剂者7例。患足均存在明显疼痛并影响行走功能,X线检查显示均为中、重度外翻畸形[4][即外翻角(HVA)20°~40°,第1、2跖骨间角(IMA)11°~16°,腓侧籽骨有50%~75%的半脱位,属中度;HVA > 40°,IMA > 16°,腓侧籽骨有75%以上的半脱位,属重度],伴有不同程度的骨质疏松、关节炎及关节面不匹配表现;可合并第2~5跖趾关节脱位或半脱位,呈爪形趾或锤状趾畸形,出现转移性跖骨痛,前足底负重区顽固性胼胝体形成,无皮肤溃疡。除患足存在不同程度足纵弓降低外,无中、后足畸形及疼痛。
1.2 术前评估 采用视觉模拟评分法(VAS)[5]评估术前足部疼痛程度;采用美国矫形足踝协会(AOFAS)改良标准评分[6]评估术前患肢功能;术前常规拍摄患足站立正侧位X线片,并测量HVA及IMA,以了解前足畸形程度。
1.3 手术方法 所有病例均采用腰硬联合麻醉,患者仰卧位,患肢上止血带,先于第1跖趾关节内侧做一长约5 cm的纵行切口,切开至关节囊,充分暴露第1跖趾关节。术中可见第1跖趾关节外翻畸形,跖趾关节呈半脱位或脱位状态,第1跖骨头关节软骨破坏。用微型摆锯去除关节软骨及部分骨质。清理骨碎屑后,先用克氏针临时固定第1跖趾关节于中立位(10°~15°外翻,20°~30°背屈),再用直径2.4 mm微型加压钢板固定,或采用2枚直径3.5 mm全螺纹加压螺钉固定,必要时克氏针留置固定。再于第2~4跖趾关节背侧做弧形切口,切至皮下组织,牵开皮肤及伸趾肌腱,纵向切开第2跖趾关节囊,用摆锯去除第2跖趾关节,恢复第2跖趾关节的纵向关系,用直径1.2 mm克氏针纵行固定。若术中检查伸趾肌腱过于紧张,可行趾短伸肌腱切断及伸趾长肌腱的延长术,同法处理其他跖趾关节。冲洗伤口,彻底止血,放置引流条,逐层缝合切口。术毕适当加压包扎。
1.4 术后处理 术后继续原抗风湿药物治疗。患肢予适当抬高,定期换药,保持外露克氏针针眼干燥。指导进行下肢肌肉的静力收缩训练及未固定的邻近关节的早期活动。术后每4周复查X线片,以了解畸形矫正情况及第1跖趾关节融合情况。测量并收集记录末次随访的HVA、IMA度数。术后6周拔除关节成形的克氏针,指导患者逐步负重行走锻炼。定期门诊复查,观察并记录症状、体征的改善情况及是否出现不良事件,记录末次随访的疼痛VAS评分及AOFAS改良标准评分。
1.5 统计学方法 采用SPSS 24.0软件进行统计分析。计量资料以表示,采用t检验。以P < 0.05为差异有统计学意义。
2 结 果
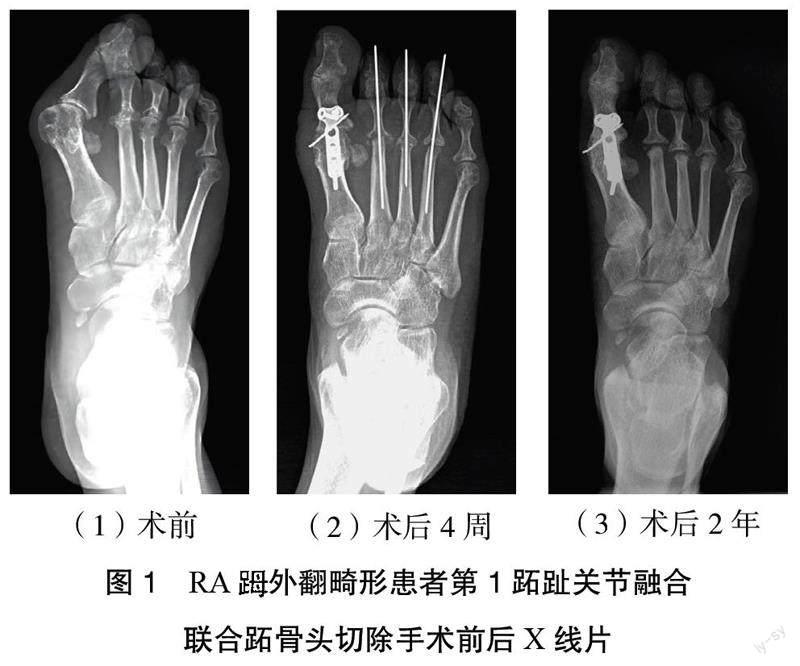
术后23例(31足)患者获得平均(2.71±0.98)年的随访,患足畸形得到纠正,第1跖趾关节骨性融合,除2例(2足)患者于术后约1年出现第5跖趾关节外侧疼痛,经予减压鞋垫佩戴后均得到缓解外,余患者足底疼痛均缓解,切口一期愈合,未发现足趾缺血性坏死、畸形复发、关节融合失效等不良事件发生。末次随访时,疼痛VAS评分、AOFAS改良标准评分、HVA及IMA度数与术前比较,差异均有统计学意义(P < 0.05)。见图1、表1。
3 讨 论
3.1 RA外翻畸形的发病机制及特点 RA是一种累及四肢关节的系统性炎症性自身免疫性疾病,滑膜炎是其主要病理改变,因滑膜的不断增厚,滑膜绒毛对关节囊、韧带及软骨的逐步侵入,最终可致局部肿胀、韧带松弛及关节破坏,出現关节畸形[7-8]。由于足部的滑膜及小关节较多,往往成为主要受累部位之一[1]。随着病情的进展,约有90%的患者后期可发生前足畸形[9],其中,高达70%的患者合并有外翻畸形[10]。在人体正常步态中,有将近一半体质量经由趾传递[11]。但当趾发生外翻畸形时,因两侧肌力不平衡,近节趾骨对跖骨头产生向内推移的作用力,使得跖骨内翻,第1跖楔关节倾斜,引起关节不稳,出现内侧足弓塌陷,进而导致第1跖趾关节承重能力减弱。此时,患肢在负重情况下,应力传导出现向外侧转移,使第2~5跖趾关节受力增大,加剧了关节向背侧脱位,并引起转移性跖骨痛及跖底胼胝体形成[12-13]。另外,由于肌力不平衡,第1跖骨头外侧因张应力增大而骨化产生骨赘,内侧因压应力增大而出现骨吸收,不但造成关节软骨的破坏,加重了关节炎的进展,同时也使得跖骨远端关节面向外侧偏转,加剧了关节不稳[14-15]。
3.2 RA外翻畸形的治療 RA早期前足首选保守治疗,除了长期服用抗风湿药物进行炎症控制外,还可佩戴矫形支具改善足部畸形,矫正行走步态,延缓病情的发展[16-17]。但RA属进行性疾病,后期症状加重,出现多关节受累及难治性畸形时,则应进行手术干预[18]。纠正畸形,减轻疼痛,改善症状,尽可能保护骨与软组织的功能,提高患者生活质量是手术的主要目的。与一般外翻畸形的手术治疗不同,RA外翻畸形需要个体化选用合适的药物对RA病情进行控制。围手术期非甾体抗炎药中的选择性COX-2抑制剂,DMARDs中的甲氨蝶呤、柳氮磺吡啶以及糖皮质激素均可持续使用[19]。此外,手术治疗时机的选择也同样重要。当保守治疗效果不佳时,需要在RA病情得到有效控制后才可实施手术,以期取得最佳疗效[20]。目前,临床上用于治疗外翻畸形的手术方式有上百种[21],可大致分为截骨术、关节成形术、跖趾关节置换术,及关节融合术几大类,每种术式都各有优势,除患者的症状体征、影像学表现外,其主观诉求及术者的偏好等因素对手术方式的最终选择均起到重要作用。但是,尚未有研究证实某一种手术方法能够解决外翻的所有问题[22]。尽管对于手术方式最佳选择上仍存在许多争议,但通过术前详尽的评估,术中细致的操作,术后综合周全的管理及患者良好的配合,有助于获得较满意的治疗效果。
3.3 第1跖趾关节融合术 由于RA患者存在关节周围软组织的病理破坏,畸形多较为严重,病程也较长,所以多数学者主张采用关节融合术治疗第1跖趾关节的外翻畸形。与其他术式相比,其优点在于能有效纠正畸形、恢复力线,提供足够的稳定性,避免复发[23-24]。JEFFRIES等[25]认为,通过融合第1跖趾关节可使足底应力重新分布,提高内侧柱负重能力,防止外侧柱畸形复发,并使足底脂肪垫维持在正常位置。其研究结果显示,相较于关节成形术,行关节融合术的患者术后外翻复发率可降低一半。由于足趾背伸过度不仅降低抓地能力,还影响穿鞋,而过度跖屈又可导致第1趾末节疼痛,加速趾间关节退变,因此,常将第1跖趾关节融合于中立位,外翻10°~15°,背伸20°~30°。术中可先用克氏针临时固定,观察并透视确认融合角度满意后再进行加压固定。本组研究中纳入病例多为中老年患者,病程较长,且大多有长期激素用药史,或功能障碍致活动量减少,因而存在不同程度的骨质疏松。为减少内固定失效及融合失败事件的发生,内固定物建议采用加压空心钉或钢板固定,其可靠性已被多项研究证实[26-27]。
在本组病例治疗中笔者有几点体会:①RA患者常合并不同程度的基础疾病,术前应注意纠正贫血、低蛋白血症、水电解质失衡等情况,减少围手术期不良事件的发生。②RA患者足部皮下组织常较为菲薄,术中应尽量减少分层剖离,避免术后出现皮缘坏死。应重视对足趾血供的保护,对于严重的前足畸形应避免盲目追求矫正幅度,防止血管因过度牵拉而痉挛,出现足趾坏死。术后早期注意观察肢端血运,适当保暖,减少低温及疼痛等刺激。必要时予烤灯照射、扩张血管、补充血容量或拔除克氏针等处理。③第1跖趾关节融合时,应尽可能将关节软骨清除干净,上下髓腔用克氏针钻孔促使血运相通,以利于骨质融合。④切除跖骨头时,远端跖侧面应与患足负重面平行,避免形成骨突致行走疼痛。截骨时邻近的跖骨头应相互参照,以保证在冠状位上形成与生理曲度相近的由内向外的弧线。经随访,本组病例中2例(2足)于术后1年出现第5跖趾关节外侧疼痛,考虑为术后应力集中所致的跖趾关节炎,予鞋垫的辅助治疗后缓解。未出现畸形复发、融合失效等并发症,术后疼痛VAS评分及AOFAS改良标准评分均得到良好的改善。综上所述,第1跖趾关节融合术能有效矫正RA外翻畸形,缓解足部的疼痛,改善足部功能。
参考文献
[1] TRIOLO P,ROSSO F,ROSSI R,et al.Fusion of the first metatarsophalangeal joint and second to fifth metatarsal head resection for rheumatoid forefoot deformity[J].J Foot Ankle Surg,2017,56(2):263-270.
[2] ARNETT FC,EDWORTHY SM,BLOCH DA,et al.The American Rheumatism Association 1987 revised criteria for the classification of rheumatoid arthritis[J].Arthritis Rheum,1988,31(3):315-324.
[3] 王承德,沈丕安,胡荫奇.实用中医风湿病学[M].北京:人民卫生出版社,2009:126-131.
[4] COUGHLIN MJ.Hallux valgus[J].J Bone Joint Surg Am,1996,78(6):932-966.
[5] GAGLIESE L,WEIZBLIT N,ELLIS W,et al.The measurement of postoperative pain:a comparison of intensity scales in younger and older surgical patients[J].Pain,2005,117(3):412-420.
[6] KITAOKA HB,ALEXANDER IJ,ADELAAR RS,et al.Clinical rating systems for the ankle-hindfoot,midfoot,hallux,and lesser toes[J].Foot Ankle Int,1994,15(7):349-353.
[7] COSTA MT,BACKER RC,FERREIRA RC.Clinical and functional evaluation of forefoot reconstruction in patients with rheumatoid arthritis[J].Rev Bras Ortop,2014,49(2):167-173.
[8] KUSHIOKA J,HIRAO M,TSUBOI H,et al.Modified scarf osteotomy with medial capsule interposition for hallux valgus in rheumatoid arthritis:a study of cases including severe first metatarsophalangeal joint destruction[J].J Bone Joint Surg Am,2018,100(9):765-776.
[9] KASAI T,MOMOYAMA G,NAGASE Y,et al.Disease activity affects the recurrent deformities of the lesser toes after resection arthroplasty for rheumatoid forefoot deformity[J].Mod Rheumatol,2021,31(2):365-372.
[10] 段小軍,杨柳,戴刚,等.类风湿关节炎前足畸形重建手术的近期疗效[J].中国修复重建外科杂志,2012,26(4):445-448.
[11] HYER CF,SCOTT RT,SWIATEK M.A retrospective comparison of first metatarsophalangeal joint arthrodesis using a locked plate and compression screw technique[J].Foot Ankle Spec,2012,5(5):289-292.
[12] MIYAMOTO W,TAKAO M,INNAMI K,et al.Technique tip:interposition of extensor digitorum longus after resection arthroplasty of lesser metatarsophalangeal joints for rheumatoid forefoot deformity[J].Foot Ankle Int,2011,32(2):211-214.
[13] REINOSO-COBO A,ANTTILA P,ORTEGA-AVILA AB,et al.Morpho-structural characteristics of feet in patients with rheumatoid arthritis:a cross sectional study[J].Int J Med Sci,2021,18(11):2269-2275.
[14] SORTO LA,BALDING G,WEIL LS,et al.Hallux abductus interphalangeus:etiology,X-ray evaluation and treatment[J].J Am Podiatr Med Assoc,1992,82(2):85-97.
[15] TOPRAK C?,DURU?Z MT,G?ND?Z OH.Static and dynamic balance disorders in patients with rheumatoid arthritis and relationships with lower extremity function and deformities:a prospective controlled study[J].Arch Rheumatol,2018,33(3):328-334.
[16] KELLY ES,WORSLEY PR,BOWEN CJ,et al.Predicting forefoot-orthosis interactions in rheumatoid arthritis using computational modelling[J].Front Bioeng Biotechnol,2021,23(9):1-14.
[17] TENTEN-DIEPENMAAT M,DEKKER J,STEENBERGEN M,et al.In-shoe plantar pressure measurements for the evaluation and adaptation of foot orthoses in patients with rheumatoid arthritis:a proof of concept study[J].Gait Posture,2016,45(12):45-50.
[18] LOUWERENS JWK,SCHRIER JCM.Rheumatoid forefoot deformity:pathophysiology,evaluation and operative treatment options[J].Int Orthop,2013,37(9):1719-1729.
[19] 史占军,吕厚山,许建中,等.类风湿关节炎的诊断与治疗骨科专家共识[J].中华骨科杂志,2012,32(12):1184-1186.
[20] YANO K,IKARI K,TOBIMATSU H,et al.Patient-reported and radiographic outcomes of joint-preserving surgery for rheumatoid forefoot deformities:a retrospective case series with mean follow-up of 6 years[J].J Bone Joint Surg Am,2021,103(6):506-516.
[21] CROOKS SA,LEWIS TL,RAY R,et al.Symmetry of bilateral hallux valgus deformity:a radiographic study[J].Clin Anat,2022,35(4):414-420.
[22] KLUGAROVA J,HOOD V,BATH-HEXTALL F,et al.Effectiveness of surgery for adults with hallux valgus deformity:a systematic review[J].JBI Database System Rev Implement Rep,2017,15(6):1671-1710.
[23] 陳刚,李兵兵,任鹏,等.第一跖趾关节融合术与成形术治疗类风湿前足畸形疗效的系统评价[J].中华骨科杂志,2013,33(4):370-376.
[24] 沈毅弘,刘艺祥.手术治疗5例晚期类风湿关节炎合并前足畸形患者的近期临床疗效观察[J].风湿病与关节炎,2020,9(6):34-36.
[25] JEFFRIES LC,RODRIGUEZ RH,STAPLETON JJ,et al.Pan-metatarsophalangeal joint arthrodesis for the severe rheumatoid forefoot deformity[J].Clin Podiatr Med Surg,2009,26(1):149-157.
[26] WANIVENHAUS F,ESPINOSA N,TSCHOLL PM,et al.Quality of early union after first metatarsophalangeal joint arthrodesis[J].J Foot Ankle Surg,2017,56(1):50-53.
[27] WHITT KJ,RINCKER SA,HYER CF.Sustainability of forefoot reconstruction for the rheumatoid foot[J].J Foot Ankle Surg,2016,55(3):583-585.
收稿日期:2023-03-09;修回日期:2023-04-25
