月经过多型排卵性异常子宫出血经宫腔镜下选择性内膜切除术治疗效果分析
2023-01-14刘杰
刘杰
(焦作市妇幼保健院,河南 焦作 454000)
排卵性异常子宫出血主要是因生殖内分泌轴功能紊乱导致,以排卵性异常子宫出血为主要类型[1]。月经过多是功血的常见表现,表现为周期性排卵,每周期月经量>80 mL[2]。临床认为月经过多型排卵性异常子宫出血(以下简称月经过多)的发病机制与子宫内膜局部因素有关,以诊断性刮宫及病理检查为重要诊断方法,尤其是宫腔镜技术的发展,可在宫腔镜定位后取出标本,能得到明确病理诊断,故可体现月经过多患者子宫内膜形态学改变[3-4]。当前临床治疗该病时主要是缓解临床症状,常采用进行性激素药物治疗及诊断性刮宫,但部分患者治疗无效,甚至需要切除子宫。宫腔镜下子宫内膜切除术可代替部分子宫切除术,与全部子宫内膜切除相比,部分切除术创伤小,宫内瘢痕组织形成少,受到广大医务人员的青睐[5]。基于此,本研究探讨月经过多患者子宫内膜形态学改变情况,分析宫腔镜下选择性内膜切除术的治疗效果。报告如下。
1 资料与方法
1.1 一般资料
选取焦作市妇幼保健院2020年1月—2021年6月收治的100 例月经过多型排卵性异常子宫出血患者,按数字随机表法分为观察组和对照组,每组50 例。观察组年龄(35.10±3.21) 岁,病程(3.54±0.45) 年;对照组年龄(34.76±3.19) 岁,病程(3.48±0.46) 年。两组患者一般资料比较差异无统计学意义(P>0.05),有可比性。
1.2 纳入与排除标准
纳入标准:入组患者至少连续3个月经周期月经量>80 mL;基础体温或(和)宫颈黏液排卵试纸证实有排卵;入组对象参与研究前8周未使用激素类药物;研究对象知情同意,并签署同意书。排除标准:伴异常妊娠或妊娠并发症者;伴子宫内膜炎、子宫内膜异位症、子宫内膜癌等子宫内膜性疾病;子宫损伤;伴血液病、凝血异常、肝肾功能不全等疾病者。
1.3 方法
1.3.1 诊断方法
患者在分泌中期进行宫腔镜检查,术前禁食4 h,丙泊酚静脉麻醉,排空膀胱,消毒阴道、宫颈后,置入阴道窥器,充分显露宫颈,钳夹宫颈后消毒,依据宫颈、宫腔方向缓慢插入宫腔镜,观察子宫内膜具体形态特征(颜色、透明度、血管等)。在不同内膜表现区域用标本钳取材,甲醛溶液固定,石蜡包埋、切片,抽取4张切片行苏木精-伊红染色法(HE)染色,在光学显微镜下观察,测量每个视野内腺体与螺旋小动脉的截面积。剩下切片行HE染色,采用免疫组化法检测雌激素受体(ER)、孕激素受体(PR)的表达,表达积分=Σ(染色强度+1)×阳性反应细胞(%)。
1.3.2 手术方法
两组患者在月经干净后3~6 d采用宫腔镜内膜切除术,患者取膀胱截石位,全身麻醉后消毒铺巾,用生理盐水适度充盈膀胱,维持宫腔压力80~150 mmHg(1 mmHg≈0.133 kPa),探测宫颈深度,扩张宫颈,插入宫腔镜,仔细观察子宫内膜形态,记录内膜增厚部位,明确增厚范围。随后置入宫腔电切镜,切除子宫内膜。对照组选择全部切除,对宫底延伸至角部、侧壁、前后壁以及子宫颈内口的内膜均进行切除,切除深度至内膜下2~3 cm肌层,电切完成后采用3 mm球状电极电凝止血。观察组患者在宫腔镜监视下明确子宫内膜不规则增厚区,仅对表现异常区域进行切除,切除深度为内膜下2~3 cm肌层,切除电极为80~100 W,凝固电极为50~60 W。
1.4 观察指标
分析所有患者的子宫内膜形态学,包括腺体密度、腺体面积、小动脉面积以及ER,PR表达积分。比较两组患者手术时间、术中出血量及阴道排液时间。统计患者术后出血量过多、闭经或月经减少、宫腔粘连等并发症发生情况。比较两组术前术后血清激素水平。于月经过后第8天取空腹静脉血3 mL,采用放射免疫法测定雌二醇和孕酮水平。
1.5 统计学方法

2 结 果
2.1 子宫内膜形态学
月经过多患者不规则内膜区腺体密度低于正常内膜区,腺体面积、小动脉面积以及ER,PR积分均高于正常内膜区,差异有统计学意义(P<0.05)(见表1)。
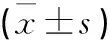
表1 两组患者子宫内膜形态学比较
2.2 手术情况
两组患者术后连续复查6个月,月经恢复正常,月经量减少。观察组手术时间、出血量及阴道排液时间均低于对照组,差异有统计学意义(P<0.05)(见表2)。

表2 两组具体手术情况比较
2.3 血清激素表达
两组术前血清激素表达比较差异无统计学意义(P>0.05)。两组术后血清激素表达低于术前,且观察组低于对照组,差异均有统计学意义(P<0.05)(见表3)。

表3 两组术前术后血清激素表达比较 单位:pmol/L
2.4 并发症
观察组并发症发生率低于对照组,差异有统计学意义(χ2=4.762,P<0.05)(见表4)。

表4 两组并发症发生率比较 单位:例(%)
3 讨 论
目前月经过多的发病机制仍未明确,主要集中于生殖内分泌轴调控异常致局部异常出血、子宫内膜异常等,从而导致月经过多[6]。当前临床诊断月经过多时,多以诊断性刮宫为主,而宫腔镜技术的运用,在月经过多的诊断及治疗方面取得极大进展。本研究发现,月经过多患者子宫内膜呈不规则增厚区,表现为腺体密度降低、腺体面积和小动脉面积增加、ER和PR表达升高。研究[7]表明月经过多患者子宫内膜呈局灶性改变,不规则增厚区腺体面积、小动脉面积和ER表达明显增加,是引发月经过多的主要病理改变。因此子宫内膜腺体增生、小动脉扩张是导致月经过多的主要病理基础,亦是导致月经过多的重要区域。同时子宫内膜是甾体激素发挥作用的重要组织,通过多种酶类或细胞因子等的作用调节子宫内膜生长,月经的不同分期,其激素受体分布变化明显,心理波动、体内稳态失衡等因素会导致性腺轴功能紊乱,此时由性腺轴功能调控的雌孕激素表达异常,子宫内膜增厚区呈增加趋势[8-9]。
临床治疗月经过多既往采用宫腔镜下全部内膜切除术,将宫腔内口上1~2 cm内的宫腔内膜切除,以此消除月经过多的致病因素。但子宫内膜全部切除会暴露子宫肌层,使子宫前、后壁肌层紧缩,延长子宫内膜恢复时间,而且容易发生宫腔粘连、经期腹痛等并发症,并影响月经来潮[10]。因此尝试采用子宫内膜选择切除术,即基于子宫内膜形态变化切除不规则增厚区,可最大程度减少内膜组织损伤。研究[11]发现选择性子宫内膜切除术后手术时间、出血量明显减少,并发症发生率低于传统手术(P<0.05)。裴晓宝[12]发现研究组(选择性切除术)并发症发生率低于对照组,术后阴道排液时间短于对照组(P<0.05),证实了选择性子宫内膜切除术对月经过多疗效显著,且安全性高。本研究中,两组患者术后连续复查6个月,月经恢复正常,月经量减少。观察组手术时间、出血量、阴道排液时间及并发症发生率均低于对照组,差异有统计学意义(P<0.05)。本研究结果与上述研究结论相符,且不同子宫内膜切除术的治疗效果相当。分析原因是月经过多的主要病理基础是子宫内膜病变,但子宫内膜病变呈局灶性特点,并非为连续性、均匀性病变,此时采用选择性切除病理内膜术,依然能取得理想的治疗效果[13];同时选择性内膜切除术,对卵巢内分泌功能影响较小,并能保留患者正常的生理状态;而且选择性子宫内膜切除,可减少组织热损伤,缩短手术时间,减轻手术创伤,故能加快患者康复速度;此外选择性内膜切除,避免了子宫肌层大面积裸露,创伤轻,故能减少宫腔粘连、经期腹痛等并发症的发生[14]。在患者血清激素方面,两组患者术后血清孕酮、雌二醇激素表达较术前明显下降(P<0.05);且观察组患者术后血清孕酮、激素表达低于对照组,差异有统计学意义(P<0.05)。说明生殖内分泌轴调控激素表达也是导致患者月经过多的主要原因,而采用宫腔镜手术治疗后的患者,其血清激素表达有所降低,故能更进一步改善患者子宫内膜出血。采用子宫内膜选择性切除术对卵巢激素分泌的影响较小,能满足患者正常的生理功能[15]。
综上所述,月经过多型排卵性功血患者子宫内膜不规则增厚区腺体增生、小动脉扩张、内膜ER表达升高,可能是引起月经过多的主要原因,故采用选择性内膜切除术治疗,对病理异常区域进行切除,其治疗效果较好,手术时间短,术后并发症少,安全性高。
