耳内镜下自体不同修复材料在鼓膜修补术中的临床疗效
2022-09-03程送兰
程送兰
(简阳市人民医院耳鼻喉科,四川 简阳 641400)
鼓膜穿孔(tympanic membrane perforation)是耳部常见疾病,调查分析显示,鼓膜穿孔的致病因素较多,与各种中耳炎、外伤等因素有关,可表现为耳鸣耳痛、耳部闷胀感、听力下降,头晕等,严重者可导致失聪、诱发中耳炎后遗症以及各种颅内外并发症,影响患者的生活和健康。为此,临床多采取鼓膜修补术进行干预治疗。鼓膜修补术又称“鼓膜成形术”,是通过组织移植技术修复穿孔,恢复鼓膜的完整性,提升听力的手术,而其使用的修补材料较多,不同的修复材料具备不同的修复效果。传统以颞肌筋膜为主,该材料适合修复小穿孔,且术后易发生粘连或再次穿孔等并发症,耗费的时间较长,对患者的损伤较大,因此具有一定局限性。而耳屏软骨膜修补材料则效果较为理想,但也有研究发现,该修补材料易弯曲或粘附于手术器械上,一定程度也增加了手术中可能遇到的问题,延长了手术时间。因此在此基础上提出了全厚耳屏软骨-软骨膜复合体,该修补材料有弹性、有硬度,可使耳屏保持一定的形状,同时还可避免鼓室粘连和挛缩。基于此,本研究结合我院50例鼓膜穿孔患者的临床资料展开分析,探究全厚耳屏软骨-软骨膜复合修补的效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2020年1月-2021年12月简阳市人民医院耳鼻喉科收治的50例鼓膜穿孔患者为研究对象,纳入标准:①鼓膜穿孔直径在3~5 mm;②干耳1个月以上;③鼓室黏膜色泽正常;④具备完善临床资料;⑤听力检查相关功能正常;⑥无手术禁忌证。排除标准:①术前气骨导差>30 dB;②鼓膜紧张部边缘性穿孔、松弛部穿孔;③妊娠、哺乳期者;④伴认知障碍、沟通障碍、精神系统疾病者。采用随机数字表法将其分为对照组和观察组,各25例。其中对照组女13例,男12例;年龄20~60岁,平均年龄(44.73±2.31)岁;患病类型:慢性化脓性中耳炎静止期鼓膜穿孔20例,外伤性鼓膜穿孔5例。观察组女14例,男11例;年龄22~62岁,平均年龄(44.65±2.24)岁;患病类型:慢性化脓性中耳炎静止期鼓膜穿孔21例,外伤性鼓膜穿孔4例。两组性别、年龄、患病类型比较,差异无统计学意义(P>0.05),具有可比性。本研究所有患者均知情同意并签署知情同意书。
1.2 方法
1.2.1 对照组 采用耳内镜下耳屏软骨膜修补术:清洁、消毒耳周、外耳道,用2%利多卡因麻醉(东北制药集团沈阳第一制药有限公司,国药准字H21021164,规格:10 ml∶0.2 g)局部麻醉,切开耳屏游离缘内皮及皮下组织,在耳屏软骨外侧软骨膜表面分离软骨膜,尽可能分离至软骨边缘,切下耳屏软骨外侧软骨膜,展平铺放在弯盘背面,任其自然干燥。再进行外耳道的局部麻醉,将耳内镜置入耳道内,仔细观察鼓膜穿孔边缘、听骨和鼓室情况,采用弯针刺入穿孔边缘,并将其分离成环形,用小杯状钳钳除分离的上皮圈,制作新的穿孔缘,内侧面用直角小刮匙搔刮,若为锤骨柄裸露者,将锤骨柄外侧上皮及内侧面用小钩针剥离,再将小块明胶海绵与鼓膜残缘相平置入鼓室内,以麦粒钳夹住耳屏软骨-软骨膜一侧边缘,沿着鼓膜穿孔将合适大小的软骨膜送至鼓膜内侧面,得到理想位置后铺平,使其与移植床紧密贴合,不可有缝隙,并检查耳屏软骨-软骨膜是否与残余鼓膜重叠2 mm以上,避免遗留穿孔,而对于外伤导致的鼓膜穿孔,需要先用滴耳液冲洗耳道、中耳血块,并按照上述的操作置入耳屏软骨-软骨膜。手术完毕后,用含有抗生素的明胶海绵块+碘纺纱块填充在外耳道,10 d后抽出。
1.2.2 观察组 采用耳内镜下全厚耳屏软骨-软骨膜复合修补术:清洁、消毒耳周、外耳道,采用2%利多卡因进行局部麻醉,于耳廓游离缘内侧约2 mm处弧形切开皮肤皮下组织,同时平行于耳屏游离缘纵形全长切断耳屏软骨,剥开远离外耳道侧的耳屏软骨膜后,将带有外耳道侧软骨膜的耳屏软骨整块取出,再根据鼓膜穿孔大小置备耳屏软骨-软骨膜复合物,同时视锤骨柄位居穿孔的位置,在相应移植物软骨面削出约2 mm宽的草沟备锤骨柄嵌入。按照内植法制备移植床,备用的复合移植物其软骨面向鼓岬,软骨膜面向外耳道,因有锤骨柄做支架,鼓室内一般无需放可吸收明胶海绵,外耳道常规碘仿纱布,6 d后拆线,12 d后取出碘仿纱布。术后常规抗感染,连续治疗4 d,并做好患者的健康教育和心理安抚,叮嘱患者做好保暖工作,不擤鼻,保持外耳道清洁和干燥,定期换药,4 d取出外耳道口填塞碘伏棉球,如无异常,可办理出院手续。术后定期随访,评估愈合情况。
1.3 观察指标 比较两组鼓膜愈合情况情况、手术用时、术中出血量以及气骨导差。鼓膜愈合情况:术后1个月,复查耳内镜,观察Ⅰ期愈合情况:移植物成活,与鼓膜厚度接近,且移植物未出现粘连、变形即为愈合。愈合率=愈合/总例数×100%。气骨导差对比:气导与骨导的正常值为-10~10 dBHL,通过纯音测听力,可分为以下3个区间:35~45 dBHL、46~60 dBHL、>60 dBHL,气导听阈值越低即恢复情况越佳。
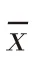
2 结果
2.1 两组鼓膜愈合情况比较 观察组Ⅰ期愈合率高于对照组,差异有统计学意义(<0.05),见表1。

表1 两组鼓膜愈合情况比较[n(%)]
2.2 两组手术用时以及出血量比较 观察组手术用时短于对照组,差异有统计学意义(<0.05),出血量少于对照组,但差异无统计学意义(>0.05),见表2。
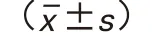
表2 两组手术用时以及出血量比较
2.3 两组气骨导差比较 两组术后气骨导差小于术前,差异有统计学意义(<0.05);但观察组与对照组比较,差异无统计学意义(>0.05),见表3。
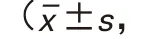
表3 两组气骨导差比较dBHL)
3 讨论
鼓膜是外耳与中耳之间的“门”,可以将外界的声音讯息传递至大脑,并保护中耳,而当鼓膜在外力的作用下被撕裂,可导致听力下降,临床将这一情况称为:鼓膜穿孔。致病因素包括:近距离强烈声响、外物刺破耳膜、重症颅脑损伤、感染以及鼓膜内外气压差过大等。如患病后未及时妥善治疗,则会诱发中耳炎、中耳胆脂瘤等,增加听力丧失的几率,影响患者的生活质量。鼓膜修补法是临床首选的干预方式,但不同的修复材料可取得的临床效果存在差异性较大。因此寻找一种修复效果较好的材料对提高治疗效果具有重要意义。
本研究结果显示,观察组的鼓膜Ⅰ期愈合情况优于对照组,差异有统计学意义(<0.05);且观察组的手术用时短于对照组,差异有统计学意义(<0.05),提示全厚耳屏软骨-软骨膜复合体作为鼓膜修补术的应用材料更能促进鼓膜愈合,缩短手术时间。分析原因在于耳屏软骨有一定的弧度,当凹面朝外耳道时,几乎接近正常鼓膜形态;向鼓室侧的耳屏软骨去掉软骨膜后不会与鼓岬发生粘连,且诸多研究证实,当软骨厚度为500 μg时,可以保持机械的稳定性,并提升传音功能。同时,本研究结果还显示,两组术后气骨导差小于术前,差异有统计学意义(<0.05);但观察组与对照组比较,差异无统计学意义(>0.05),说明全厚耳屏软骨-软骨膜复合体修复可恢复患者听力。分析原因为:全厚耳屏软骨-软骨膜复合体稳定性较高,弹性好,即使该材料的平均厚度高于人类耳屏软骨的平均厚度,也不影响机械传导性能,仍可以在保持硬度的基础上,帮助患者改善听力。此外,颞肌筋膜和单一软骨膜遇到水或血液会挛缩变形的现象,若存在大穿孔或穿孔部位偏向前下方的现象时,会增加着床的难度;而全厚耳屏软骨-软骨膜复合体修剪简单,且有一定的硬度,置入便捷,易着床和存活,与单纯的耳屏软骨膜比较,不容易弯曲,也不易黏附于手术器械上,从而缩短了手术时间。研究学者指出,置入耳屏软骨-软骨膜复合体后,术后不易移位,抗感染性强,从而提升手术成功率。
综上所述,采用全厚耳屏软骨-软骨膜复合体及耳屏软骨膜修补鼓膜穿孔,可以缩短手术时间,还能够扩大术野,提升术野清晰度,有助于提升手术成功率,避免正常组织受损,促进术后愈合,且术后听力恢复情况较好。
