早孕期胎儿超声筛查新进展
2022-05-21鲁红蔡晓彤
鲁红 蔡晓彤
出生缺陷的防治是国家《国民经济和社会发展“十四五”规划》和《“健康中国2030”规划》重要内容之一。早孕期胎儿结构超声筛查也已成为产前超声检查的发展趋势和方向。随着超声仪器分辨力的提高和人们对早期妊娠胎儿解剖结构认识的深入,高密度的产前检查将安排在孕 11+0~13+6周,“倒金字塔”这种新的产前检查模式已经被认可[1]。
国际妇产科超声协会(International Society of Ultrasound in Obstetrics and Gynecology,ISUOG)、英国胎儿基金会(Fetal Medicine Foundation,FMF)、美国超声医学协会(American Institute of Ultrasound in Medicine,AIUM)等诸多国际超声学会都在近年发表了针对早孕期胎儿结构超声筛查规范和异常诊断能力的共识或指南。现将近年早孕期超声筛查方面的新进展作一述评,重点针对中枢神经系统和心脏超声诊断能力,以期规范和促进正在逐渐开展的早孕期胎儿结构筛查。
1 早孕期超声可以诊断、可能诊断以及无法诊断的胎儿结构异常
1.1 早孕期可以诊断的胎儿结构异常 很多胎儿结构异常在早孕期已经形成并可在早孕期发现和诊断,尤其是一些严重、致死性的异常,如无脑儿、脑膨出、心脏异位、无叶全前脑、体蒂异常、腹裂、脐膨出等。早期诊断能让很多家庭有充分时间来作决定,包括对妊娠作进一步处理或及早终止妊娠,降低孕妇患病风险。
1.2 早孕期可能诊断的胎儿结构异常 尽管大部分胎儿结构异常在早孕期已经形成,但此时胎儿顶臀径只有50~84 mm,加上胎位、超声仪器的分辨率不同和孕妇腹壁脂肪等因素影响,胎儿有些异常可能在早孕期被诊断,如开放性脊柱裂、严重心脏畸形、大肢体缺失、严重骨骼发育不良、巨膀胱、严重唇腭裂、严重关节挛缩、脑积水等。
1.3 早孕期无法诊断的胎儿结构异常 胎儿是一个发育中的个体,有些较晚发育的脏器在早孕期尚无异常表现,超声检查无法诊断,如胼胝体缺失、小头畸形、肾积水、十二指肠闭锁、肠闭锁、肛门闭锁、生殖器异常、半锥体、肺囊性腺瘤样病变、后颅窝池病变、大部分心脏异常、轻度骨骼发育不良等。
2 早孕期胎儿中枢神经系统评估
2.1 早孕期胎儿中枢神经系统正常解剖结构评估进展 高分辨率超声仪能评估早孕期胎儿中枢神经系统解剖结构的细节,有助于提高医生对胎儿大脑正常和异常发育的理解,使得以往在中孕期胎儿神经学检查的切面提前到早孕后期。早孕期中枢神经超声检查的标准化方案,包括对结构异常的特定标志物的系统评估,有可能在孕 11+0~13+6周便检测到脑部异常[2]。头颅正中矢状切面和三个轴向切面(经脑室、经丘脑、经小脑平面)仍是重要切面,ISUOG建议对高危人群增加胎儿头颅冠状切面,经尾状核冠状切面、经丘脑冠状切面、枕部第四脑室前冠状面和第4脑室水平冠状面(图1)扫描用来评估早期胎儿大脑一些重大异常,并建议使用新的高灵敏度多普勒成像技术增加诊断准确率,如在头颅矢状面上显示胼周动脉及其分支,以及其下方的颈内动脉,甚至可以看见颅骨下方的上矢状窦,小脑幕水平的直窦,继续向前进入Galen静脉,并在后方将直窦连接到环形herophili(图2,插页)[3]。当移动到轴向视图时,高灵敏度多普勒成像技术还可见早孕期胎儿颅内Willis环,包括大脑前、中和后动脉(图3,插页)。这些影像信息可使早孕期神经超声检查中可能检测到异常的改变。
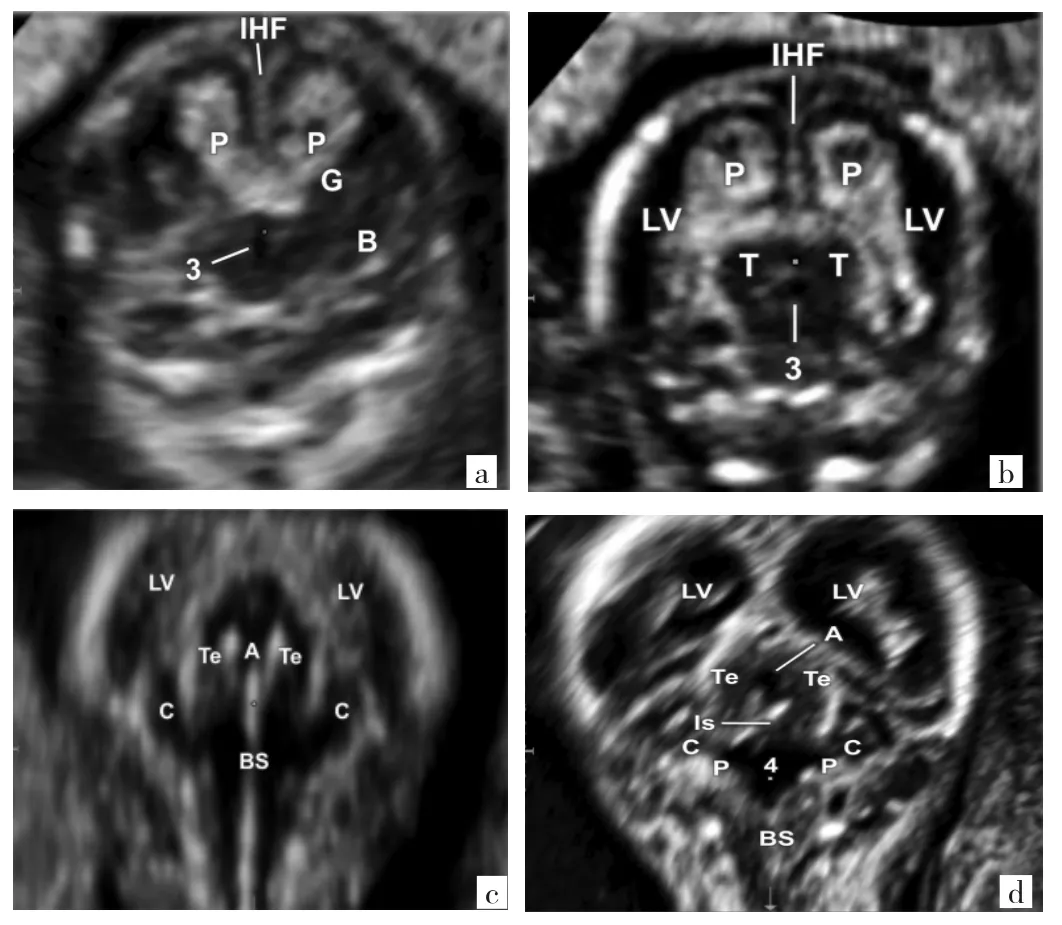
图1 早孕期胎儿头颅冠状切面(a:经尾状核冠状切面;b:经丘脑冠状切面;c:第四脑室前枕部冠状面;d:第4脑室水平枕部冠状面)
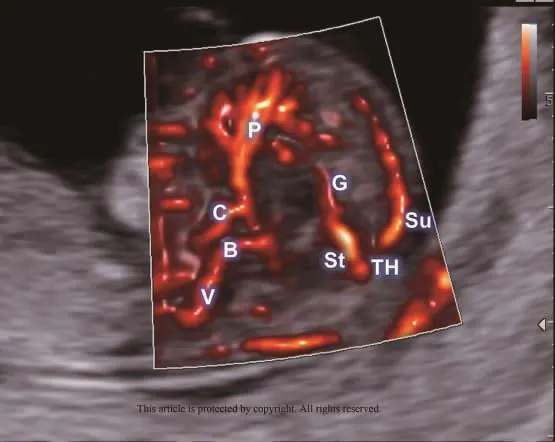
图2 孕12周胎儿大脑矢状面视图

图3 孕13周胎儿大脑轴向视图(大脑Willis环)
2.2 早孕期胎儿中枢神经系统异常超声诊断及诊断线索 无叶全前脑、无脑儿和严重脑膨出是早孕期诊断率较高的胎儿异常。高分辨率超声仪和专家的神经学检查还有可能检出脑室扩大、开放性脊柱裂等,甚至以往归类于早孕期无法诊断的Dandy-Walker畸形和胼胝体发育不全等,早孕期也有了诊断线索[4]。
2.2.1 脑室扩大 中孕期胎儿脑室扩大定义为侧脑室宽度>10 mm,但在早孕期无法用这个标准来判断。早孕时,侧脑室几乎充满了大脑半球,脉络丛几乎充满了侧脑室。如果脉络丛没有充满脑室(即脉络丛不触及侧脑室内、外侧壁)、变薄、悬挂,范围小于侧脑室一半,要引起对早发性脑室扩大的怀疑。
2.2.2 开放性脊柱裂 开放性脊柱裂在早孕期诊断极具挑战性。以往研究有颅内透明层(intracranial translucency,IT)未显示等相关超声征象提出[5-6],但尚未出现中孕时典型超声征象“柠檬头”和“香蕉小脑”表现,脊柱缺陷直接征象可视化程度也较低,影响诊断准确率。已有研究发现孕11+0~13+6周之间的脑干(brain stem,BS)、BS与枕骨距离(brain stem to occipital bone space,BSOB)比率与开放性脊柱裂相关[4],在正常情况下,BS/BSOB比值为0.5~1.0。开放性脊柱裂比率>95百分位数时,受试者AUC为0.997,可预测几乎所有开放性脊柱裂。此外,和IT未显示原因一样,由于开放性脊柱裂脑脊液外渗,脑室系统下部的液体量减少,这一征象被描述为“干脑”。第三脑室和中脑导水管几乎看不见,中脑和小脑的后移被推近枕骨,被称记为“碰撞标志”[7]。
2.2.3 Dandy-Walker畸形 Dandy-Walker畸形的诊断以往只能在孕20周后完成。更加细微的头颅正中矢状切面使得在孕11+0~13+6周时便可以观察到可疑Dandy-Walker畸形或Blake's囊肿超声征象,如胎儿第四脑室和后颅窝池中液体量增加,BS/BSOB比值明显降低(图4)。在妊娠早期的大量病例中,低于5%的BS/BSOB测量已被证明可以预测妊娠中期Dandy-Walker畸形或Blake's囊肿[8]。在早孕期鉴别Dandy-Walker畸形和Blake's囊肿更具有挑战性,小脑幕是否向上移位是主要鉴别点之一,高灵敏度多普勒成像技术可以帮助显示。研究表明,BS和脑幕之间一个非常小的角度(直窦几乎与BS平行)可能预示着Dandy-Walker畸形已经在早期妊娠期出现[7]。
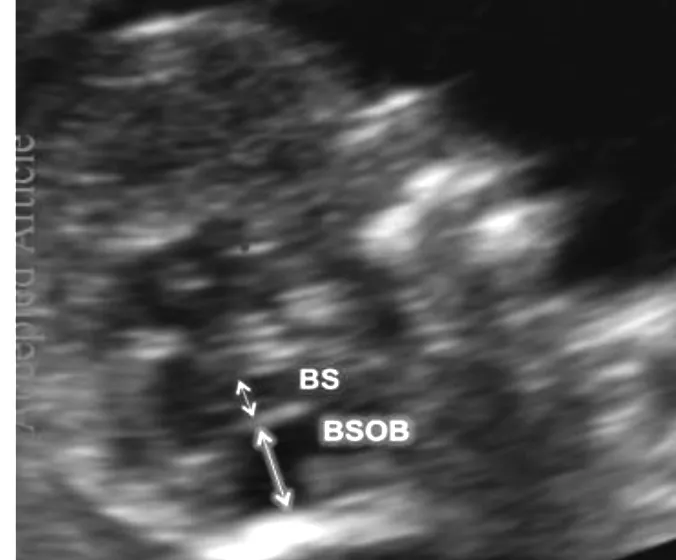
图4 妊娠早期后颅窝囊性异常的外观(在正中矢状面,BS与BSOB之间的比率降低)
2.2.4 胼胝体发育不全 胼胝体在孕16~18周后的头颅正中矢状面上可检测到。但在孕早期,灰界超声下缺乏直接可视化,不可能考虑胼胝体发育不全。近年有学者提出在这个阶段可以看到一些胼胝体缺失的间接迹象[9-11],如在正中矢状面显示间脑(D)和大脑镰(F)直径之间的比率增加(图5);第三脑室的向上移位和扩张、胼胝体血流缺失等,这些迹象在孕11+0~13+6周时可见,与中孕期诊断胼胝体发育不全有80%的符合率。
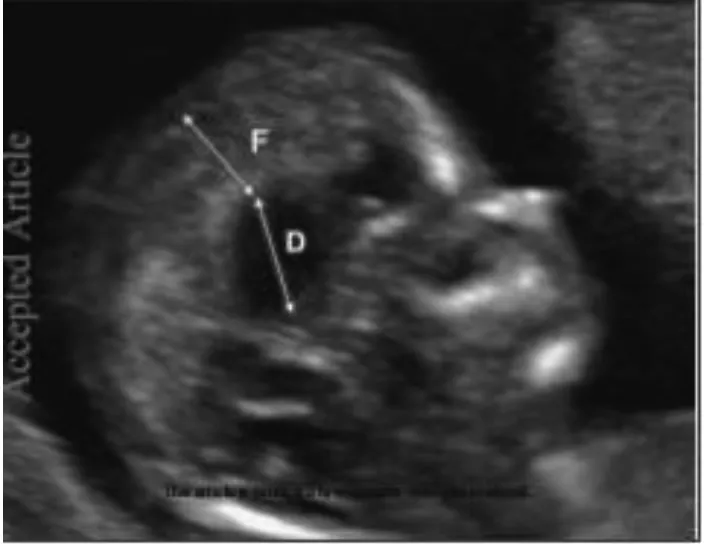
图5 正中矢状面显示D和F直径之间的比率增加
3 早孕期胎儿心脏超声评估
3.1 早孕期胎儿心脏特征 更多的早孕期胎儿心脏特征被发现,使得异常的诊断变得可能。主要特征有:(1)最早可在孕 5+4~5+6周可以观测到心脏运动,孕 6周时平均心率104次/min。(2)心脏结构观测的成功率随着孕周的增加而提高,最早在孕10周可以观察到。(3)房、室间隔的发育直到孕12周才明显,多普勒成像技术能用于帮助确认早孕期胎儿左、右心室的形态学特征。Lombardi等[12]形容右心室如“香蕉形”,左心室由于弯曲度更小,如“芭蕾舞鞋形”。(4)联合彩色多普勒和能量多普勒成像技术可用来判断主动脉和室间隔的连续性,改善左、右心室流出道、动脉导管弓和主动脉弓的显示。
3.2 早孕期可疑心脏异常胎儿超声检查途径 有胎儿心脏异常高危因素或可疑胎儿心脏异常,在早孕时可选择经阴道超声检查。与经腹部超声相比,孕10+0~13+6周应用经阴道超声能更好显示胎儿心脏,孕12周时90%胎儿能获得可靠的四腔心切面。孕14周时经腹和经阴道超声可视化程度等同。孕14周以后经腹部超声更有优势[13]。孕10~15周胎儿心脏生物测量正常值范围近年也有更多文献报道[14]。
4 推荐早孕期胎儿解剖超声筛查报告模板
4.1 ISUOG关于早孕期胎儿解剖超声筛查报告模板[15]见表1。

表1 孕11+0~13+6周建议的解剖评价
4.2 AIUM早孕期胎儿解剖和胚胎超声筛查建议[16]见表2。

表2 孕12+0~13+6周详细的胎儿解剖评估

续表2
5 小结
2008年第7版妇产科学教科书修改早期妊娠时间由原先的孕12+6周前延后至孕13+6周前[17]具有重要意义,孕 11+0~13+6周,尤其是早孕晚期(孕 12+0~13+6周)胎儿结构筛查已经成为可能。值得注意的是,早孕期胎儿结构检查仍有局限性,在这个妊娠期的窗口,约50%单胎结构异常和25%双胎结构异常可以检测到,但整体检出率有很大差别[18]。即便是著名专家用最好的机器检查也不能替代孕中期的胎儿解剖学超声检查。早孕期胎儿结构筛查更需要获得培训和认证,使得该检查的执行和解释更加规范。知识和成像技能合格的影像医师,才能将早孕期胎儿结构检查的可靠性和检出率和中孕期结构筛查相似,并有效传达给孕妇和临床医生,帮助家庭和医生进一步评估。
