PICCO监测严重创伤并发毛细血管渗漏综合征患者血流动力学变化的意义研究
2021-05-06刘朝忠
刘朝忠
【摘要】 目的:研究PICCO監测严重创伤并发毛细血管渗漏综合征(CLS)患者血流动力学变化的意义。方法:采用脉搏指示连续心排量(PICCO)监测技术监测本院2018年1月-2019年12月收治62例严重创伤后并发CLS患者术后即刻、术后1、2、3、4、5 d血流动力学,包括胸内血容积指数(ITBI)、血管外肺水指数(EVLWI)及液体平衡变化,根据预后分为存活组(n=41)和死亡组(n=21),比较两组基本情况,入院时损伤严重程度(ISS评分)、肺损伤评分(Murray评分)、急性生理学与慢性健康状况评分Ⅱ(APACHEⅡ评分),术后1、2、3、4、5 d的ITBI、EVLWI变化及每日液体出入量。记录补液前后全心舒张末容积(GFDV)、每搏变异(SVV)变化。结果:死亡组的ISS、Murray、APACHEⅡ评分均明显高于存活组,差异均有统计学意义(P<0.05)。死亡组术后各时间点ITBI无明显变化,差异无统计学意义(P>0.05)。存活组术后1、2、3 d的ITBI逐渐升高,差异有统计学意义(P<0.05)。存活组术后1、2、3、4、5 d的ITBI均明显高于死亡组,差异均有统计学意义(P<0.05)。死亡组术后1、2、3、4 d的EVLWI逐渐升高,存活组术后1、2、3 d的EVLWI逐渐升高,差异均有统计学意义(P<0.05)。术后即刻、术后1、2、3、4、5 d,存活组的EVLWI均低于死亡组,差异均有统计学意义(P<0.05)。存活组补液后GFDV明显高于补液前,且高于死亡组,SVV明显低于补液前,且低于死亡组,差异均有统计学意义(P<0.05)。存活组患者术后1、2、3、4 d液体平衡呈下降趋势,术后5 d上升略有上升,差异有统计学意义(P<0.05)。死亡组术后各时间点液体平衡比较,差异无统计学意义(P>0.05)。存活组患者术后3、4、5 d液体平衡均明显低于死亡组,差异均有统计学意义(P<0.05)。结论:严重创伤后并发CLS患者术后不同时期血流动力学存在明显变化,通过对患者血流动力学的监测对判断预后和指导液体治疗具有重要的意义。
【关键词】 严重创伤 毛细血管渗漏综合征 血流动力学 监测
Significance of PICCO Monitoring Hemodynamic Changes in Patients with Severe Trauma Complicated with Capillary Leak Syndrome/LIU Chaozhong. //Medical Innovation of China, 2021, 18(01): 00-005
[Abstract] Objective: To study the significance of PICCO monitoring hemodynamic changes in patients with severe trauma complicated with capillary leak syndrome (CLS). Method: The pulse indicated continuous cardiac output (PICCO) monitoring technology was used to monitor the hemodynamics of 62 patients with CLS after severe trauma admitted to our hospital from January 2018 to December 2019 immediately after surgery, at day 1, 2, 3, 4, and 5 after surgery, including intrathoracic blood volume index (ITBI), extravascular lung water index (EVLWI) and fluid balance. According to the prognosis, they were divided into survival group (n=41) and death group (n=21). The basic information, severity of injury (ISS score), lung injury score (Murray score), acute physiology and chronic health score Ⅱ (APACHE Ⅱ score), ITBI, EVLWI and daily fluid intake and output were compared between the two groups on admission. The changes of global end diastolic volume (GFDV) and stroke variation (SVV) were recorded before and after fluid infusion. Result: The ISS, Murray and APACHE Ⅱ scores of death group were significantly higher than those of survival group, the differences were statistically significant (P<0.05). There was no significant difference in ITBI between the two groups (P>0.05). ITBI in the survival group was gradually increased on day 1, 2 and 3 after surgery, the difference was statistically significant (P<0.05). The ITBI of survival group was significantly higher than that of death group at 1, 2, 3, 4, 5 days after operation, the differences were statistically significant (P<0.05). EVLWI in the death group increased gradually at 1, 2, 3, and 4 days after surgery, while EVLWI in the survival group increased gradually at 1, 2, and 3 days after surgery, with statistically significant differences (P<0.05). EVLWI of survival group were lower than those of death group immediately after operation, 1, 2, 3, 4, 5 days after operation, the differences were statistically significant (P<0.05). The GFDV of survival group was significantly higher than that before fluid infusion, and higher than that of death group, SVV was significantly lower than that before fluid infusion, and lower than that of death group, the differences were statistically significant (P<0.05). In the survival group, fluid balance decreased on day 1, 2, 3 and 4 after surgery, and increased slightly on day 5 after surgery, with statistically significant difference (P<0.05). There was no significant difference in fluid balance at each time point in the death group (P>0.05). The fluid balance in the survival group were significantly lower than those in the death group at 3, 4 and 5 days after operation, the differences were statistically significant (P<0.05). Conclusion: There are significant changes in hemodynamics in patients with CLS after severe trauma at different periods after surgery. Monitoring the patient's hemodynamics is of great significance to judge the prognosis and guide fluid therapy.
[Key words] Severe trauma Capillary leak syndrome Hemodynamics Monitoring
First-authors address: Second Affiliated Hospital of Guangxi Medical University, Nanning 530000, China
doi:10.3969/j.issn.1674-4985.2021.01.001
严重创伤并发毛细血管渗漏综合征(capillary leak syndrome, CLS)是指严重创伤后由于毛细血管内皮受到损伤,血管通透性增加,血浆蛋白等大分子物质可通过损伤的毛细血管内皮渗出至组织间隙,导致机体循环血量减少,出现低蛋白血症,最终出现急性肾缺血、低血容量休克等临床综合征[1]。严重创伤并发CLS患者病情进展快、创伤重,易出现低蛋白血症,多数患者伴血容量不足,可致组织水肿。严重创伤并发CLS患者根据病程可分为出血未控制期、渗漏期(强制性血管外液扣押期)和恢复期(血管再充盈期)[2-3]。不同时期患者的临床表现和病理生理过程截然不同,治疗方法亦不相同。因此监测严重创伤并发CLS患者血流动力学变化对判断预后和指导液体治疗具有重要的意义[4]。本研究应用脉搏指示连续心排血量(pulse indicated continuous cardiac output, PICCO)监测技术对严重创伤并发CLS患者血流动力学变化进行监测,分析患者不同时期肺循环和体循环状态及变化规律,探讨患者血流动力学变化的意义,现报道如下。
1 资料与方法
1.1 一般资料 选择本院2018年1月-2019年12月收治的62例严重创伤后并发CLS患者为研究对象,男43例,女19例;年龄18~62岁,平均(35.11±5.92)岁;其中肾裂伤8例,脾破裂13例,肠系膜血管损伤5例,肝破裂16例,腹膜后血肿11例,血胸7例,其他2例。纳入标准:(1)参照Marx的脓毒症性毛细血管渗漏的诊断,患者创伤后24 h内体重增加>3%,或创伤后数小时出现全身性水肿,且患者的血流动力学不稳定[5];(2)年龄≥18周岁。排除标准:(1)合并肝源性、肾源性、心源性全身水肿者,合并神经源性肺水肿者;(2)死于后期并发症者。根据预后分为存活组(n=41)和死亡组(n=21)。患者或家属知情同意接受研究,并签署知情同意书,研究经院医学伦理委员会批准。
1.2 方法
1.2.1 治疗方法 所有患者于伤后入院当日行急诊手术,术后均转入重症医学科(ICU)或者急诊重症医学科(EICU)治疗,治疗方法包括血管活性药物、抗感染治疗、液体复苏等对症支持治疗等。
1.2.2 监测方法 所有患者经股动脉置入4F动脉热稀释导管(德国Pulsion Medical System公司),连接PICCO plus容量监护仪(德国Pulsion Medical System公司)检测相关指标。(1)打开PICCO plus容量监护仪,连接压力换能器,调零后持续5 d监测有创血压。(2)注射用水:经中心静脉导管于4 s内注入15 mL<8 ℃的生理盐水。(3)数据收集:于每日上午7时连续测量ITBI、EVLWI 3次,取均值。记录补液前后全心舒张末容积(GFDV)、每搏变异(SVV)变化,并根据需要在补液、超滤、利尿前后随时加测。
1.3 观察指标及判定标准 (1)入院时采用损伤严重程度(ISS评分)、肺损伤评分(Murray评分)、急性生理学与慢性健康状况評分Ⅱ(APACHEⅡ评分)评价患者损伤程度,其中ISS评分将人体分为头颈部、面部、胸部等6个区域,根据损伤程度评分,评分范围1~75分,≤16分为轻伤,17~25分为重伤,>25分为严重伤。Murray评分包括X线片、低氧血症、呼气末正压和顺应性四部分,采用0~4分5级评分法,0分为无肺损伤,≤2.5分为中度肺损伤,>2.5分为严重肺损伤。APACHEⅡ评分包括急性生理评分、年龄评分和慢性健康状况评分三部分,最高分71分,评分越高病情越严重。(2)采用脉搏指示连续心排量(PICCO)监测技术监测两组患者术后即刻、术后1、2、3、4、5 d胸内血容积指数(ITBI)、血管外肺水指数(EVLWI)。(3)比较两组补液前后GFDV、SVV变化情况。(4)记录两组患者术后1、2、3、4、5 d液体出入量。
1.4 统计学处理 采用SPSS 18.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的一般资料比较 两组患者性别、平均年龄、受伤至手术时间比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
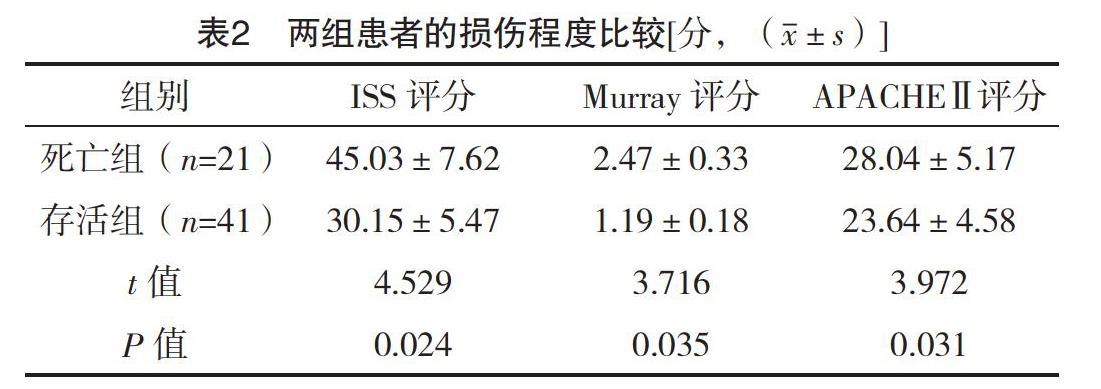
2.2 两组患者的ISS、Murray、APACHEⅡ评分比较 死亡组的ISS、Murray、APACHEⅡ评分均明显高于存活组,差异均有统计学意义(P<0.05),见表2。
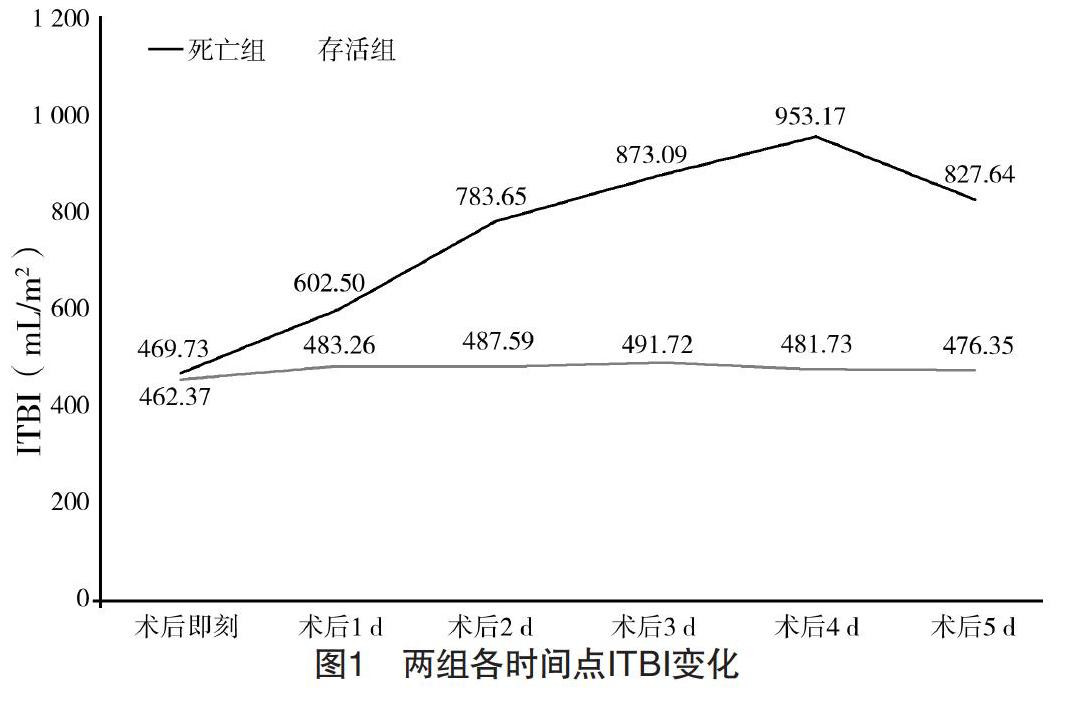
2.3 两组术后各时间点ITBI变化情况比较 死亡组术后各时间点ITBI无明显变化,差异无统计学意义(F=0.872,P>0.05)。存活组术后1、2、3 d的ITBI逐渐升高,差异有统计学意义(F=13.507,P<0.05)。存活组术后1、2、3、4、5 d的ITBI均明显高于死亡组,差异均有统计学意义(P<0.05)。见图1和表3。
2.4 两组术后各时间点EVLWI变化情况比较 死亡组术后1、2、3、4 d的EVLWI逐渐升高,存活组术后1、2、3 d的EVLWI逐渐升高,差异均有统计学意义(F死亡组=9.872,P<0.001,F存活组=4.821,P<0.05)。术后即刻、术后1、2、3、4、5 d,存活组的EVLWI均低于死亡组,差异均有统计学意义(P<0.05)。见图2和表4。
2.5 两组补液前后GFDV、SVV变化情况比较 存活组补液后GFDV明显高于补液前,且高于死亡组;SVV明显低于补液前,且低于死亡组,差异均有统计学意义(P<0.05)。见表5。
2.6 两组患者各时间点液体平衡比较 存活组患者术后1、2、3、4 d液体平衡呈下降趋势,术后5 d上升略有上升,差异有统计学意义(F=17.255,P<0.05)。死亡组术后各时间点液体平衡比较,差异无统计学意义(F=1.972,P>0.05)。存活组患者术后3、4、5 d液体平衡均明显低于死亡组,差异均有统计学意义(P<0.05)。见表6和图3。
3 讨论
人体在健康状态下,水和电解质可自由通过毛细血管屏障进入组织间隙,而白蛋白分子质量较大,不能直接通过毛细血管屏障[6-8]。当发生严重创伤并发ICS时,毛细血管内皮受到损伤,血管通透性增加,患者早期大量失血,导致大量血清白蛋白丢失。补液后血流稀释,再加之严重创伤的应激反应,肝脏需合成大量的炎性介质,血清白蛋白合成减少,进一步加重了低蛋白血症[9]。液体治疗是严重创伤并CLS治疗的主要手段之一,在治疗过程中应按理论计算合适的补液量,进行持续液体复苏治疗,并根据血压、心率、血氧饱和度等指标控制补液速度,复苏终点是自主循环功能恢复、撤离血管活性药物,维持组织灌注和血流动力学穩定[10-14]。在液体治疗时如补液量过多会加重心脏负担,引起各脏器严重水肿,延长住院时间。如补液不足,则可能因组织灌注不足,增加无氧代谢而发生多器官功能衰竭而死亡[15-18]。因此分析严重创伤并发CLS患者血流动力学变化规律,对指标治疗、判断预后至关重要。
本研究结果显示,死亡组术后各时间点ITBI无明显变化,差异无统计学意义(P>0.05)。死亡组术后1、2、3、4 d的EVLWI逐渐升高,差异有统计学意义(P<0.05)。说明死亡组毛细血管通透性增加时,压力越高渗漏越多,有效循环血量降低,再加之肺淋巴系统的回吸收功能发生障碍,所以对液体治疗的反应性差。体循环外周组织的水肿越明显。而存活组患者术后1、2、3 d虽然ITBI、EVLWI逐渐升高,但术后1、2、3、4、5 d的EVLWI均低于死亡组,差异均有统计学意义(P<0.05)。说明存活组患者虽然在渗漏期毛细血管通透性增加,但在肺毛细血管通透性增加时,EVLWI较低,提示患者对液体治疗的反应性较好,体循环外周组织的水肿不明显。
PICCO可通过心脏前负荷的监测指导容量管理和血管活性药的使用,能在避免容量负荷过多造成肺水肿的前提下保证脏器正常灌注[19-20]。其容量监测指标如GFDV、SVV能精确地指导液体复苏。本研究结果显示,存活组补液后GFDV明显高于补液前,且高于死亡组,SVV明显低于补液前,且低于死亡组,差异均有统计学意义(P<0.05)。同时存活组患者术后1、2、3、4 d液体平衡呈下降趋势,术后5 d上升略有上升,差异有统计学意义(P<0.05)。死亡组术后各时间点液体平衡比较,差异无统计学意义(P>0.05);存活组患者术后3、4、5 d液体平衡均明显低于死亡组,差异均有统计学意义(P<0.05)。说明随着存活组体循环的外周组织水肿逐渐消退,毛细血管通透性恢复,组织间的大分子物质和水分自淋巴系统和静脉回吸收入血管,肾脏的灌注恢复,尿量增多至液体平衡降低,甚至出现负平衡。
综上所述,严重创伤后并发CLS患者术后不同时期血流动力学存在明显变化,监测患者各时间点的血流动力学状态,可较好地解决液体治疗的矛盾,对判断预后和指导液体治疗具有重要的意义。本研究由于病例数相对较少,而各指标也会受到治疗的干扰,所以严重创伤后并发CLS患各指标变化的机制还需作进一步研究。
参考文献
[1]马焕先,史宪杰,粱雨荣,等.脓毒症合并全身性毛细血管渗漏综合征的诊疗分析[J].中华外科杂志,2017,55(9):702-707.
[2]喻文亮,葛许华.儿童感染性休克液体复苏相关病理生理学研究进展[J].中华实用儿科临床杂志,2016,31(6):401-403.
[3]陈哲,张汀州,杨学勇,等.血流动力学改变预测法洛四联症根治术后毛细血管渗漏综合征的相关研究[J].中国医药,2018,13(7):995-998.
[4]杨晓琨,王敏.血必净治疗毛细血管渗漏综合征的临床研究[J].中国中西医结合急救杂志,2017,24(3):274-277,299.
[5] Marx G.Fluid therapy in sepsis with capillary leakage[J].European Journal of Anaesthesiology,2003,20(6):429-442.
[6]张独佾,吴霄迪,姜素文,等.甲型 H3 N2型流感感染后严重系统性毛细血管渗漏综合征致死1例及文献回顾[J].中国急救医学,2016,36(1):94-97.
[7]杨春燕,程琪,许平,等.新生儿重症感染合并毛细血管渗漏综合征临床分析[J].中国医药,2011,6(7):849-850.
[8]张立彦,张利鹏,王雪芳,等.血必净注射液在毛细血管渗漏综合征治疗中的临床研究[J].国际检验医学杂志,2017,38(7):919-920,923.
[9]吴晓燕,庄志清,郑瑞强,等.血管外肺水指数对感染性休克合并肺毛细血管渗漏的老年患者预后的评估价值[J].中华老年医学杂志,2015,34(3):278-282.
[10]杜海鹏,王富耐,张春荣,等.小剂量糖皮质激素治疗毛细血管渗漏综合征的疗效观察[J].大连医科大学学报,2016,38(6):587-590.
[11]苏俊,王锦权,陶晓根,等.毛细血管渗漏综合征的易患因素分析[J].中国急救医学,2011,31(10):872-875.
[12]孙家艳,夏仲芳,谈定玉,等.乌司他丁对毛细血管渗漏综合征患者血管内皮细胞的保护作用研究[J].实用医学杂志,2014,30(2):301-303.
[13] Litton E,Morgan M.The PiCCO monitor: a review[J].Anaesth Intensive Care,2012,40(3):393-409.
[14] Bo H U,Hu X,Hui L,et al.Assessment effect of central venous pressure in fluid resuscitation in the patients with shock: a multi-center retrospective research[J].Chin Med J(Engl),2013,126(10):1844-1849.
[15] Mole D J,Hall A,Mckeown D,et al.Detailed fluid resuscitation profiles in patients with severe acute pancreatitis[J].HPB,2011,13(1):51-58.
[16]崔慧靜,杨万杰,滕洪云,等.PiCCO监测对创伤后毛细血管渗漏综合征患者液体治疗及护理的指导意义[J].中华危重病急救医学,2015,27(11):916-919.
[17]郑少红.严重创伤患者急诊救治护理中应用院前创伤评分的临床意义[J].中国医学创新,2016,13(22):71-74.
[18]杨天星,曾亚丽,叶碧华,等.不同输血策略对严重创伤大量输血并发ARDS影响[J].中国医学创新,2017,14(12):40-43.
[19]程绩,尤再春,吴小程,等.序贯血液净化对严重创伤合并MODS患者炎性因子以及血流动力学的影响[J].现代生物医学进展,2018,18(5):884-888.
[20]李涛,胡平,胡弋,等.院前适度低压复苏对严重创伤出血患者器官功能保护作用观察[J].创伤外科杂志,2018,20(8):595-599.
(收稿日期:2020-05-08) (本文编辑:姬思雨)
