Modic改变对腰椎间盘突出症经皮椎间孔镜手术疗效的影响*
2021-05-06贺宪张新亮孔畅高文杰黄东生
贺宪, 张新亮, 孔畅, 高文杰, 黄东生
1广州市番禺区中医院脊柱外科(广东广州 511400); 2西安交通大学附属西安市红会医院脊柱外科(陕西西安 710054); 3中山大学孙逸仙纪念医院脊柱外科(广东广州 510120)
Modic改变是指椎体终板及终板下骨质在MRI上的信号改变,即终板炎。自1988年Modic等[1]对其进行系统地描述并命名以来,学者们对其组织病理学、发病机制、临床意义等进行了广泛的研究,大多数观点[1-4]认为Modic改变与下腰痛及腰椎间盘退变、突出有很强的相关性。近年来,合并Modic改变的腰椎间盘突出症的手术治疗是脊柱外科领域的一个研究热点,但其手术方式的选择仍存在着较大的争议,值得进一步研究。为此,本研究回顾性分析我科2017年1月至2018年1月间因单节段腰椎间盘突出症行椎间孔镜手术治疗的89例患者的临床资料,探讨Modic改变对腰椎间盘突出症经皮椎间孔镜手术疗效的影响,以便为其手术方式的合理选择提供一定的参考。
1 资料与方法
1.1 一般资料 本组共89例患者,男45例,女44例,年龄20~58岁,平均年龄(40.02±9.83)岁,L4/5节段47例,L5/S1节段42例,平均病程(13.94±8.30)个月。
纳入标准:(1)年龄18~60岁,无腰部外伤史;(2)症状以下肢放射痛为主;(3)系统的非手术治疗3个月以上疗效仍较差;(4)手术方式为经皮椎间孔镜下髓核摘除术;(5)获得半年以上随访者。
排除标准:(1)合并腰椎其他疾病,如腰椎管狭窄症、腰椎滑脱、腰椎感染、腰椎肿瘤;(2)多节段腰椎间盘突出症者;(3)合并Modic Ⅲ型改变(该型不适合做椎间孔镜手术)。
根据手术节段椎体终板Modic 改变的类型分为3组:Modic Ⅰ型改变组(A组)、Modic Ⅱ型改变组(B组)和无Modic改变组(C组)。三组患者在性别、年龄、病程及病变节段方面差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 3组患者的一般情况比较 例
1.2 Modic改变的评估方法 Modic改变的评估参照Modic等制定的原始标准[1-2]:Ⅰ型:椎体终板及终板下骨在MRI T1加权像上呈低信号,在T2加权像上呈高信号;Ⅱ型:在T1、T2加权像上均呈高信号; Ⅲ型:在T1、T2加权像上均呈低信号(图1)。Modic改变的评估由一名脊柱外科医生和一名影像科医生共同完成,当两者评估结果不一致时,经商讨后再确定最终评估结果。
1.3 手术方法及术后处理 所有患者术前常规行腰椎X线及MRI检查。手术方式为经皮椎间孔镜下髓核摘除术。椎间孔镜为德国joimax 公司Foraminoscope系统。手术步骤:患者取俯卧位,术前定位画好标志线。局麻后,在C臂透视引导下使用穿刺针对手术节段椎间孔方向进行穿刺,置入导丝。切开皮肤约8 mm,顺导丝对穿刺通道进行扩张,插入工作套管,连接椎间孔镜,置入内镜,在内镜引导下摘除病变的髓核组织,松解受压的神经根,退出工作通道,切口缝合包扎。术中要仔细操作,避免损伤神经根。术后预防性使用抗生素,甘露醇、地塞米松脱水消炎等处理。次日戴腰围下床活动,术后3~5 d出院。
1.4 观察指标 术前、末次随访时:(1)血浆高敏C反应蛋白(hs-CRP)浓度;(2)腰痛VAS评分、腿痛VAS评分和ODI评分。同时评估末次随访时的复发率及Macnab疗效(优:无腰腿痛及活动受限;良:偶有腰腿痛,但不影响工作和生活;可:仍有疼痛,但较前好转,必须改变工作和生活方式;差:疼痛和功能均无任何改善)。
1.5 统计学方法 采用SPSS 17.0统计软件对数据进行统计学处理,等级资料用非参数秩和检验,率的比较用2检验,三组间比较用单因素方差分析,二组间比较用t检验,数据采用表示,以P<0.05为差异有统计学意义。

注:A:Modic Ⅰ型改变:MRI示L5/S1上终板在T1像上呈低信号,T2像上呈高信号;B:Modic Ⅱ型改变:MRI示L5/S1上下终板在T1、T2像上均呈高信号;C:无Modic改变:MRI示L4/5终板在T1、T2像上均呈等信号
2 结果
2.1 一般结果 本组无Modic Ⅲ型改变。两位医生对Modic改变的评估采用kappa检验,κ值为0.84,表明两位医生的评估结果具有较高的一致性。所有患者手术过程顺利,未发生椎间隙感染和神经根损伤。B组1例术中硬脊膜破裂但软脊膜未破,未做特殊处理。出院前所有患者腰腿痛均有不同程度的缓解。随访时间为6~22个月,平均(12.23±4.55)个月。
2.2 3组患者术前、末次随访时血浆hs-CRP浓度比较 组内比较:各组末次随访时血清hs-CRP浓度略低于术前,但差异无统计学意义(P>0.05)。组间比较:A组无论是术前还是末次随访时血浆hs-CRP浓度均高于B、C组,差异有统计学意义(P<0.05),B、C组之间差异无统计学意义(P>0.05)。见表2。
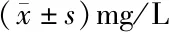
表2 3组患者术前、末次随访时血浆hs-CRP浓度比较
2.3 3组患者术前、末次随访时腰痛VAS评分、腿痛VAS评分和ODI评分比较 组内比较:各组末次随访时3种评分均明显低于术前,差异有统计学意义(P<0.05)。组间比较:术前3种评分3组间比较,差异均无统计学意义(P>0.05);末次随访时A、B组腰痛VAS评分明显高于C组,差异有统计学意义(P<0.05),但A、B组之间差异无统计学意义(P>0.05);末次随访时腿痛VAS评分、ODI评分3组之间比较,差异均无统计学意义(P>0.05)。见表3。
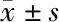
表3 三组患者术前、末次随访时腰痛VAS评分、腿痛VAS评分和ODI评分比较
2.4 3组患者末次随访时Macnab疗效评价 末次随访时,C组疗效优于A、B组,差异有统计学意义(P<0.05),A、B组之间差异无统计学意义(P>0.05)。见表4。

表4 三组患者末次随访时Macnab评价比较 例
高于C组,差异有统计学意义(P<0.05),A组略高于B组,但其差异无统计学意义(P>0.05)。对于复发病例,先非手术治疗4~6周,如疗效较差,再采取传统的PLIF手术治疗,大多数患者能获得满意的疗效,典型病例见图2。
3 讨论
在下腰痛患者中,腰椎Modic改变十分常见,发生率为18%~59%,以Ⅰ型和Ⅱ型为主,Ⅲ型比较少见[2-4]。Modic Ⅰ型改变为炎症期,病理表现为终板急性或亚急性炎症反应;Ⅱ型为脂肪期,表现为骨髓脂肪变性;Ⅲ型为骨质硬化期,表现为终板及终板下骨质硬化[2]。Modic改变确切的发病机制目前仍不太清楚,但学者们普遍认为终板生物力学失衡与生物化学成分异常是Modic改变形成最重要的因素。本研究的89例患者在排除了其他可以引起腰痛常见腰椎疾病后均有不同程度的下腰痛,且Modic改变发生率高达50%左右,可见临床上Modic改变是引起患者下腰痛的常见原因之一。
尽管Modic改变与下腰痛的相关性还有争议[5-6],但大多数学者认为Modic改变与下腰痛有关[1-2,6-8]。Albert等[8]发现在下肢放射痛患者中, Modic Ⅰ型改变、Ⅱ型改变和无Modic改变的患者其下腰痛的发生率分别为65%、45%和20%。Ohtori等[9]发现有Modic改变特别是Ⅰ型改变的软骨终板中肿瘤坏死因子-α和蛋白基因产物9.5高表达,而无Modic改变组则为低表达。本课题组前期研究中也发现伴有Modic Ⅱ型改变的软骨终板中核因子-κB、白细胞介素18和P物质表达水平显著升高[10]。本组病例中,A组无论是术前还是术后血浆hs-CRP的浓度均明显高于B、C组,这表明Modic Ⅰ型改变患者体内确实存在着急性炎症反应。这些炎性因子可使终板周围的神经末梢致敏从而引起下腰痛。经皮椎间孔镜下髓核摘除术仅将退变的髓核摘除,对病变的软骨终板未予以处理,所以对下腰痛的缓解不如无Modic改变组。对于复发病例,我们采用PLIF治疗取得了良好的疗效。PLIF手术将病变的软骨终板刮除,对骨性终板也采用齿状刮匙刮至骨面渗血以利于更好的融合,因此在很大程度上去除了存在炎症反应的终板及各种炎症因子引起下腰痛的根源,理论上可以缓解患者下腰痛的症状[11]。本研究中3组患者术后下肢放射痛都能明显缓解,腿痛VAS评分术后3组比较亦无明显差异,提示下肢放射痛主要是由腰椎间盘突出压迫神经根引起。
文献报道Modic改变与腰椎间盘突出有着较强的相关性[3,8,12-15],本组病例中Modic改变的发生率高达50%,B组有一例患者在行椎间孔镜术后1年复发,1年后的腰椎MRI可见Modic Ⅱ型改变不管是累及终板的宽度以及深度都较1年前明显增加,可见Modic改变与椎间盘突出之间存在相互影响的关系。目前认为当出现Modic改变后,其加速椎间盘突出的机制有3种:(1)终板-髓核-纤维环应力发生改变,纤维环应力增加易破裂,髓核也更易突出[13];(2)终板软骨容易脱落成为突出椎间盘的一部分,从而抑制突出组织血管化和降解,加速椎间盘突出[14];(3)穿行终板的营养通道受到破坏,影响椎间盘营养供给,加速椎间盘突出[15]。尽管腰椎间盘突出症孔镜术后复发的原因很多,但以上三点也能在一定程度上解释本研究中A、B组的复发率高于C组的原因。
腰椎间盘突出症的手术目前发展的主流方向是微创,即尽可能少的破坏患者的正常组织结构。国外Sorlie等[16]对178 例行开窗髓核摘除术治疗腰椎间盘突出症的患者随访发现, Modic Ⅰ型改变为术后持续性下腰痛的影响因素之一。Lurie 等[17]对187 例行开窗髓核摘除术治疗的腰椎间盘突出症患者进行回顾性研究,发现合并Modic Ⅰ型改变的临床疗效不佳。然而也有学者认为Modic 改变对开窗髓核摘除术疗效影响很小[18],可见Modic改变对传统的非融合术在治疗腰椎间盘突出症时的疗效影响不明确。近年来,随着脊柱内镜技术的迅猛发展,经皮椎间孔镜下髓核摘除术治疗单纯腰椎间盘突出症逐渐被大多数学者所认可,此术式对正常的骨性结构几乎没有破坏,最大程度的保证了术后脊柱的稳定性。但当腰椎间盘突出合并Modic改变时,由于腰痛来源不是十分明确,因此椎间孔镜下髓核摘除术能否彻底缓解这类患者的腰痛以及Modic改变对这一术式的疗效有着怎样的影响仍然不是很清楚。目前关于这方面的研究还比较少,需要进一步研究。
本研究中3组患者术后下肢放射痛都能明显缓解,但伴有Modic改变的A、B组术后分别有30.77%和29.03%的患者仍有下腰痛,而C组仅13.33%。A、B组术后腰痛VAS评分以及腰椎间盘突出症的复发率均明显高于C组,Macnab综合疗效亦不如C组,但A、B组之间差异不明显,这一点与Sorlie和Lurie的研究结果略有不同,在这两位学者的研究中,只有Modic Ⅰ型改变对开窗髓核摘除术疗效有影响,Ⅱ型改变影响不明显。而本研究结果表明,Modic改变,无论是Ⅰ型还是Ⅱ型,对腰椎间盘突出症经皮椎间孔镜手术疗效都是有一定影响的,主要表现为遗留下腰痛和腰椎间盘突出症复发的机率有所增加。
综上所述,腰椎间盘突出症予以经皮椎间孔镜手术治疗时,Modic改变可能是术后遗留下腰痛及复发的影响因素之一。但本研究为回顾性研究,样本量偏小,随访时间也短,这一结论还需要更多的大样本、多中心、长期随访的前瞻性研究来进一步证实。
最后,谨向在本文中被引用资料的国内外学者表示最衷心的感谢。
