延迟断脐对新生儿胆红素水平及黄疸发生率的相关性研究
2021-01-11涂丹姜冬梅
涂丹 姜冬梅
延迟断脐是在胎儿娩出后2~3 min左右断脐,可以使胎盘内的血液充分灌注到新生儿体内,减少了贫血和微量元素的丢失[1]。与产后30 s内即刻断脐相比较,降低了贫血和肝细胞的丢失,但也有研究认为延迟断脐可能会使新生儿胆红素水平升高,增加新生儿黄疸的风险[2]。新生儿黄疸由于体内胆红素积聚使皮肤黏膜黄染,影响患儿的神经和体格发育,严重时可引起胆红素脑病,造成神经系统永久性损害和生命危险[3]。近年来,我们对经阴道自然分娩的足月单胎活产新生儿分别采用早期断脐和延迟断脐,观察血红蛋白和胆红素水平的变化,以及对新生儿黄疸的影响。现报道如下。
资料与方法
一、病例选择
(1)纳入标准:选择海安市人民医院妇产科2019年1月—8月收治的300例产妇和新生儿,孕产妇年龄22~35岁,足月妊娠,单胎活产;经阴道自然分娩,产后正常母乳喂养;无内外科合并症,无妊娠并发症;经产妇知情同意,以及医院医学伦理学审批。(2)排除标准:非足月妊娠,多胎;妊娠期肝内胆汁淤积症、糖尿病、高血压病等妊娠合并症,宫内窘迫、前置胎盘、胎盘早剥等产科异常;经产妇有新生儿病理性黄疸;母儿ABO溶血,胎盘娩出后为轮状胎盘;胎儿肝胆系统畸形,宫内窘迫,死胎,Apgar评分<8分;新生儿溶血病、肺炎等影响胆红素代谢的疾病;中途退出或者不能完成研究等。
二、一般资料
产妇资料为年龄20~32岁,平均(26.4±3.1)岁;体质量(58~86) kg,平均(62.8±4.7) kg;孕次1~5次,平均(2.3±0.7)次;产次0~4次,平均(1.8±0.5)次;孕周(37.1~40.5)周,平均(38.7±0.8)周;产前血红蛋白量(Hb)(93.7~132.5) g/L,平均(114.6±5.3) g/L。新生儿资料为男性158例,女性142例;体质量(3.08~4.53) kg,平均(3.69±0.47) kg;5 min时的Apgar评分8.06~10分,平均(8.94±0.23)分。按照住院号末尾的单双数,分为观察组(n=150)和对照组(n=150);产妇和新生儿的一般资料比较,具可比性(P>0.05)。
三、研究方法
(一)手术方法 断脐的时间为从胎儿完全娩出到使用血管钳将脐带钳夹完全阻断脐带的血管为止所需的时间。对照组为新生儿娩出后,清除口腔及呼吸道羊水等分泌物后,断脐时间控制在30 s以内。观察组为新生儿娩出处理呼吸道分泌物后,将新生儿置于产妇的双腿之间,保持新生儿和脐带略低于胎盘约10 cm;在2~3 min左右断脐,使用血管钳先钳夹近胎盘侧脐带[4]。两组均不给予手法挤压脐带促使血液回输,断脐的部位和方法均一致。
(二)观察指标 断脐之后,立即取脐带血3~5 mL,行Hb和总胆红素水平检测。分别于产后1~5 d,采集新生儿跟足外周血液,行Hb检测;使用MBJ20经皮胆红素检测仪在新生儿前额部正中、前胸部、腹股沟等处测定新生儿经皮胆红素(TCB)水平,并取平均值;如果TCB≥12.9 mg/dL时,采集静脉血测定血清胆红素(TSB)水平。于产后2周时,观察两组新生儿的贫血、黄疸、高胆红素血症和胆红素脑病发生率等指标。
(三)诊断标准 新生儿贫血诊断标准是产后2周时外周静脉血Hb低于130 g/L。新生儿黄疸诊断标准为产后2~3 d出现黄疸表现,4~5 d达到高峰,5~7 d消退;TSB每天升高不超过5.0 mg/dL,排除其他引起黄疸的病因。高胆红素血症的诊断标准为产后24 h内出现黄疸表现,TSB升高每天超5.0 mg/dL,或每小时升高超过0.5 mg/dL;黄疸持续时间超过2周,退黄后又复出现;或者结合胆红素超过2 mg/dL。胆红素脑病的诊断标准为患儿嗜睡、拒奶、精神萎靡,四肢肌张力升高,惊厥,甚至呼吸衰竭;黄疸加重,TSB超过20 mg/dL或者每小时升高超过0.5 mg/dL;头颅MRI基底节苍白球对称性高信号,或者丘脑腹外侧对称性高信号。
四、统计学方法
采用SPSS 21.0软件处理;计量和计数资料分别以均数±标准差和(n,%)表示,组内用t检验和χ2比较。P<0.05为差异有统计学意义。
结 果
一、产后Hb变化的比较
观察组新生儿产后即时~5 d的Hb均高于对照组,差异显著(P<0.05)。见表1。
二、产后TCB变化的比较
观察组新生儿产后即时~5 d的TCB均稍高于对照组,差异无统计学意义(P>0.05)。见表2。
三、黄疸发生率指标的比较
产后2周观察组的新生儿贫血率低于对照组,差异显著(P<0.05);两组的新生儿黄疸、高胆红素血症和胆红素脑病发生率等指标比较,差异无统计学意义(P>0.05)。见表3。
讨 论
在产科第三产程中,在胎儿娩出的即刻,胎盘和脐带内仍有部分血液残留,子宫收缩可使胎盘和新生儿之间存在一定的压力差,娩出后即时结扎切断脐带后,过早地终止了生理性胎盘输血,减少了铁和干细胞的含量,易引发新生儿血容量不足和贫血等不良后果。
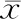
表1 两组产后Hb变化的比较(g/L,±s)
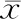
表2 两组产后TCB变化的比较(mg/dL,±s)
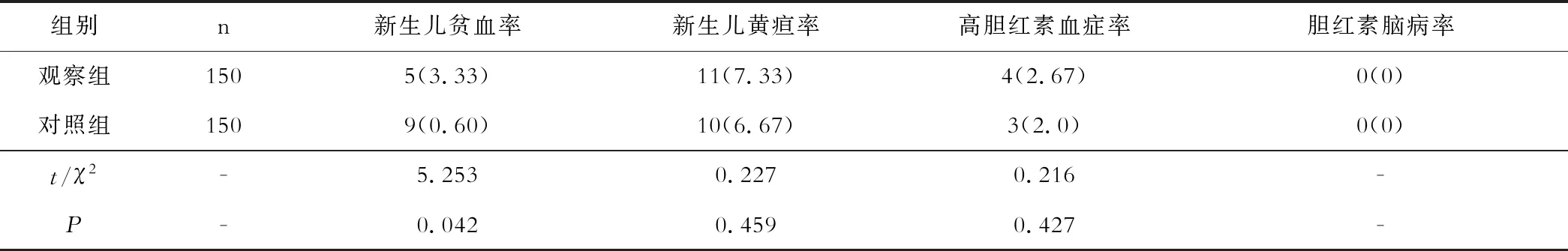
表3 两组黄疸发生率指标的比较
有研究证实[5],在胎儿娩出后3 min内仍可存在生理性输血过程,延迟断脐可增加新生儿的血容量,以及铁和干细胞的数量,升高了新生儿的血红蛋白量,降低新生儿缺铁性贫血发生率,还可增加血清铁的储备量,提高新生儿对缺血缺氧的耐受性。在本研究中,观察组新生儿在产后即刻至产后5 d,血红蛋白量得到持续性升高,且均明显高于采用早断脐的对照组新生儿,可充分说明延迟断脐可增加新生儿的血红蛋白量,可提高新生儿的机体免疫力。
有研究认为[6],延迟断脐可增加新生儿红细胞等血细胞含量,相应增加血细胞的破坏和非结合胆红素的释放,当超过了肝细胞的摄取和代谢能力时,可使血浆中非结合胆红素含量升高而出现黄疸或加重黄疸症状,严重者可发生溶血性黄疸。但有更多的研究认为[7],胎儿通过脐带与胎盘之间的循环存在着动态平衡的调节机制,当新生儿在娩出2~3 min内,胎盘生理性输血过程受新生儿体内的反射性调节所控制,体内血容量水平达到动态平衡的最佳状态,脐血管的灌流自然停止,不会异常增加新生儿的红细胞数量,也不至于发生溶血性贫血而增加新生儿黄疸的发生率。在本研究中,观察组新生儿自产后即刻开始到产后5 d,TCB均稍高于对照组新生儿,但组间比较无显著差异,提示延迟断脐并没有明显增加新生儿血清胆红素水平升高的风险。
延迟断脐在新生儿建立有效的正常呼吸循环后,足够的血容量已经能维持正常的心肺功能,增加铁元素和干细胞的获取,有效减少了缺铁性贫血的发生率[7]。延迟断脐虽然增加了血容量,提高了Hb水平,但通过新生儿血容量的反射性调节,并未明显增加血清胆红素水平,因此新生儿黄疸和病理性黄疸的发生率并未明显增加。反之,延迟断脐的新生儿血容量处于较为理想的状态,平均动脉压的升高提高了脑灌注量,有利于提高脑神经组织细胞的氧饱和度,避免了血清高胆红素水平对新生儿脑神经组织细胞的损害,减少了胆红素脑病发生。特别是对早产、宫内窘迫等新生儿的脑室内局灶性出血,以及脑白质软化等病理改变,发挥积极的预防和控制作用,明显减轻脑神经功能的缺损程度,基本避免了胆红素脑病的发生,改善了新生儿的妊娠结局[9]。
综上所述,延迟断脐可增加新生儿的有效血液循环血量,提高血红蛋白量水平,降低新生儿贫血发生率。通过新生儿的血容量的反射性调节,不会增加血清胆红素水平和新生儿黄疸发生率,避免了胆红素脑病发生,改善了新生儿的妊娠结局,具有积极的临床意义。
