小儿肝母细胞瘤预后风险模型的建立及其与PRETEXT分期系统的比较
2021-01-11贾益应海燕李少芳
贾益 应海燕 李少芳
肝母细胞瘤发病隐匿,超过60%患儿被确诊时已失去最佳治疗时机[1]。目前,手术配合化疗是主要治疗方法,但患儿3年生存率仍未获得显著改善,因而对预后进行早期预测在指导治疗干预中具有重要意义。既往报道显示PRETEXT分期系统有助于指导临床治疗方案的制定[2]。本研究旨在建立肝母细胞瘤预后风险模型,采用Cox风险模型分析患儿3年生存率的影响因素,借以提高判断准确性,对患儿进行早期干预。
资料与方法
一、一般资料
2015年2月至2017年2月我院收治的肝母细胞瘤患儿114例,男性82例,女性32例;年龄1~12岁,平均年龄(6.9±3.4)岁。所有患儿符合中华医学会病理学分会儿科病理学组的诊断标准[3],经组织病理学检查确诊。排除合并有其他原发性恶性肿瘤者、临床资料不全者及有其他严重基础性疾病者。
二、实验室检测
清晨空腹采集静脉血10 mL,离心后取上清液送检。采用济南宇鑫生物科技有限公司鑫贝西BK-500型全自动生化分析仪检测血清LDH和CRP水平。采用美国贝克曼库尔特公司 COULTER LH 750/LH 755型全自动血液细胞分析仪测定血小板(platelet,PLT)计数。采用放射免疫分析法检测血清甲胎蛋白(alpha fetoprotein,AFP)、载脂蛋白AⅠ(Apolipoprotein AⅠ,ApoA-I)水平(上海信帆生物科技有限公司)。根据公式计算AFP半衰期[4]:0.3ΔT/log10(C0/C1)。ΔT=两次AFP检测时间差,C0=术前1周内AFP值,C1=术后间隔ΔT后AFP值。
三、超声和病理检查
采用荷兰飞利浦公司InnoSight 超声诊断系统进行超声检查和引导穿刺。先自膈顶至肝脏进行平扫,确定病灶位置、大小,在超声引导下进行细针多方向穿刺,穿刺点应选择在病灶明显、计划切除的区域。获得组织标本后连续切片6~10个切面,采用HE染色和免疫组化法进行检测(上海晶抗生物工程有限公司),记录肝母细胞瘤组织病理特点。根据超声和病理检查结果,参照PRETEXT分期系统和国际儿童肝脏肿瘤分类共识标准[5],记录PRETEXT分期。
四、统计学分析
应用SPSS19.0软件进行统计学分析,计量资料行t检验,计数资料行卡方检验,采用Cox回归模型分析肝母细胞瘤患儿3年生存率的独立影响因素,P<0.05为差异有统计学意义。
结 果
一、随访结果
根据患儿3年生存情况,将患儿分为存活组与死亡组。114例肝母细胞瘤患儿中,存活72例,死亡42例。3年生存率为63.2%。见图1。

图1 肝母细胞瘤患儿3年生存曲线
二、存活组与死亡组基本资料比较
存活组与死亡组患儿基本资料差异无统计学意义(P>0.05)。见表1。

表1 存活组与死亡组患儿基本资料比较
三、存活组与死亡组实验室检测指标比较
存活组与死亡组患儿PLT、AFP半衰期、ApoA-I及LDH表达水平差异有统计学意义(P<0.05)。见表2。
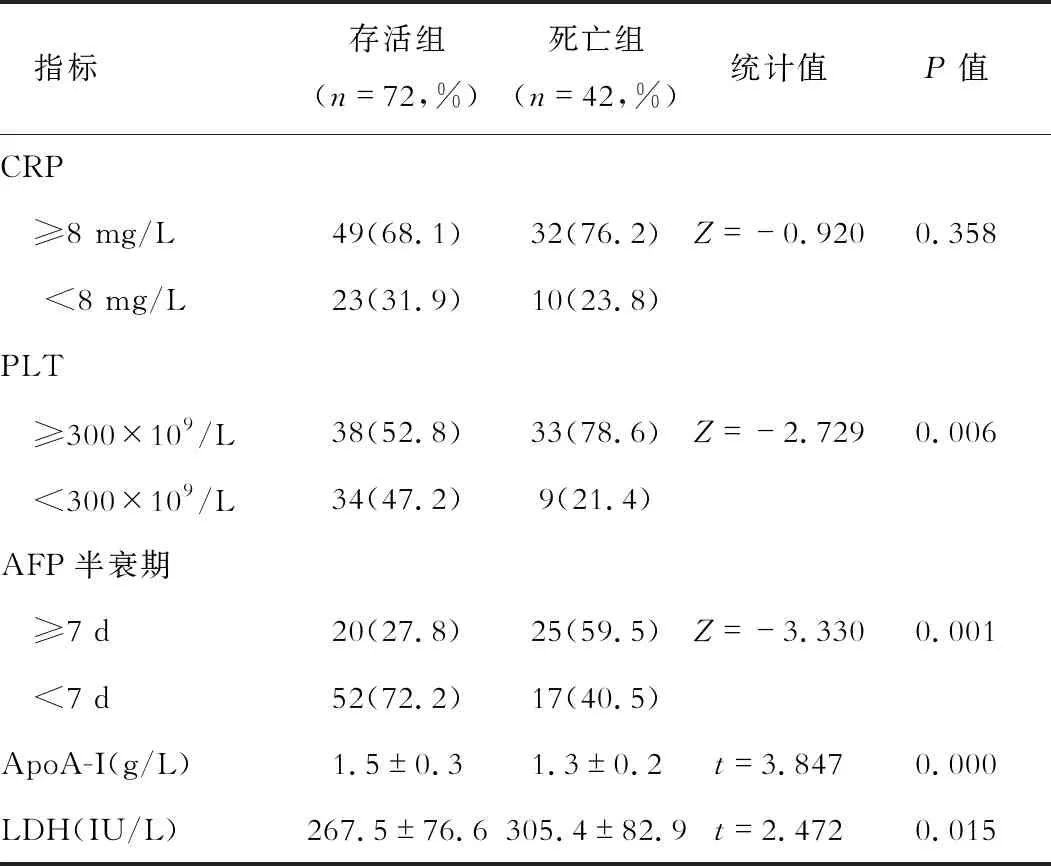
表2 存活组与死亡组实验室检测指标比较
四、 存活组与死亡组临床病理相关指标比较
存活组与死亡组PRETEXT分期、病理分型及远处转移情况差异有统计学意义(P<0.05)。见表3。
五、肝母细胞瘤患儿3年生存率影响因素分析
Cox回归模型分析显示AFP半衰期、ApoA-I、PRETEXT分期、病理分型及远处转移是影响肝母细胞瘤患儿3年生存率的独立影响因素(P<0.05)。见表4。根据Cox多因素回归分析结果获得预测模型:风险系数(R)=0.949(AFP半衰期)-0.650(ApoA-I)+0.708(PRETEXT分期)+0.612(病理分型)+1.179(转移)。
六、预测模型与PRETEXT分期比较
对独立影响因素赋值并计算R,绘制ROC,结果显示R与PRETEXT分期对判断3年生存率均具有较高价值(P<0.05),且R判断3年生存率的AUC高于PRETEXT分期(图2,表5)。

表3 存活组与死亡组病理特点指标比较
讨 论
有研究显示,PRETEXT分期系统用于术前分期与术后病理准确性达83.0%[6]。但因肝母细胞瘤被确诊时往往体积较大,这可能对临近肝正常组织造成压迫,而影响CT成像结果,导致误判。另外,也有学者认为PRETEXT分期未能准确评估癌灶侵犯压迫程度等病理特点[7],这也成为其影响预后评估准确性的因素。而目前有关肝母细胞瘤组织病理分型对患儿预后的影响尚存争议,国际儿童肿瘤组织研究发现对于胎儿上皮型患儿,经肿瘤完全切除后无瘤生存率达100%[8]。本研究发现病理分型是影响患儿3年生存率的独立因素。这可能是因肝母细胞瘤起源于祖细胞,其分化程度不仅与肝母细胞瘤组织病理分型相关,还影响肿瘤生物学行为能力,而胎儿上皮型患儿肿瘤分化良好。但也有不同报道显示病理组织分型并非独立影响因素[9],这可能与单一胎儿上皮型患儿占样本量总量比例较低有关。

表4 肝母细胞瘤患儿3年生存率Cox回归模型分析

表5 不同模型判断3年生存率的ROC分析结果
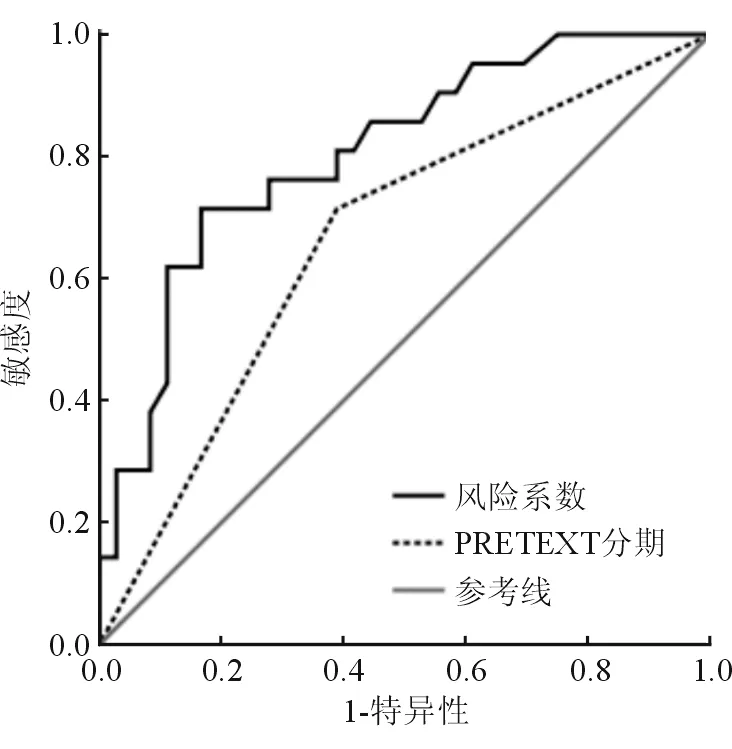
图2 两种方法判断肝母细胞瘤患儿3年生存率ROC分析结果
本研究显示,AFP影响肝母细胞瘤患儿生存率。AFP是临床常用的早期筛查和肿瘤进展状态的标记物,儿童肝脏肿瘤国际协作组也推荐将AFP水平作为制定肝母细胞瘤患儿诊疗计划的参考依据[10]。但报道显示AFP正常值范围较大,AFP水平并不与患儿预后呈线性相关[11],因而单纯以某时点的AFP值对判断预后价值有限。杨维等[12]发现肝母细胞瘤术后AFP下降至正常值范围不同时间的患儿1年复发和生存率差异显著。因而本研究根据AFP半衰期长短,进行Cox风险分析,结果显示AFP半衰期长于7 d者3年生存率显著降低,提示对于此类患者,应密切观察,及时给予早期干预。
ApoA-I是由肝脏分泌合成的重要结构蛋白,参与机体脂质代谢,既往已有报道显示ApoA-I模拟肽可通过抑制肿瘤血管和内皮细胞生长[13-14]。本研究也证实ApoA-I低表达是患儿预后的保护因素,提示监测ApoA-I有助于预后评估。但有关ApoA-I影响肝母细胞瘤患儿预后的具体机制还有待今后深入研究。另外,本研究显示远处转移也是肝母细胞瘤患儿3年生存率的独立影响因素,这与既往报道一致[15]。本文以Cox分析结果为依据建立预后风险模型,并根据R值与PRETEXT分期进行ROC分析,结果发现R值判断预后的AUC达0.806,高于PRETEXT分期的0.663,提示与PRETEXT分期比较,基于Cox风险回归分析的预测模型有助于提高判断肝母细胞瘤患儿3年生存率的准确性。但本文为回顾性分析,样本量偏小,可能对统计结果产生偏倚影响,有待今后前瞻性研究以验证该模型价值。
