乳腺浸润性导管癌组织中HPV16/18型感染和Rb蛋白的表达状态及相关性研究
2020-12-14石喆任珊戴文斌
石喆 任珊 戴文斌

[摘要] 目的 探讨乳腺良恶性病变中人乳头状瘤病毒(HPV)16/18型感染和Rb蛋白的表达状态及其相关性。方法 收集2016年1月—2017年12月广西壮族自治区柳州市人民医院乳腺外科乳腺手术切除标本为研究对象,其中浸润性导管癌(IDC)68例为IDC组、乳腺不典型导管上皮增生(ADH)30例为ADH组、乳腺纤维腺瘤旁正常乳腺组织30例为正常乳腺组。原位杂交法检测HPV16/18 DNA,免疫组织化学检测Rb蛋白的表达情况。 结果 IDC组中HPV16/18 DNA阳性率高于正常乳腺组和ADH组;Rb蛋白阳性表达率低于正常乳腺组和ADH组(均P < 0.05)。三组HPV16/18 DNA感染与Rb蛋白表达均呈负相关性(r = -0.802、-0.774、-0.802,均P < 0.05)。IDC患者HPV16/18DNA、Rb蛋白的表达与组织学分级、淋巴结转移和pTNM分期密切相关(P < 0.01)。 结论 HPV16/18型感染和Rb蛋白的表达缺失可能涉及人乳腺癌的发生、发展过程。
[关键词] 乳腺肿瘤;人乳头状瘤病毒16;人乳头状瘤病毒18;Rb蛋白;原位杂交;免疫组织化学
[中图分类号] R737.9 [文献标识码] A [文章编号] 1673-7210(2020)10(b)-0025-04
[Abstract] Objective To investigate the expression of human papilloma virus (HPV)16/18 and Rb protein in benign and malignant breast lesions and its correlation. Methods From January 2016 to December 2017, the surgical breast surgically resected specimens in Liuzhou People′s Hospital of Guangxi Zhuang Artonomous Region as the research object, 68 cases with invasive ductal carcinoma (IDC) of IDC group, 30 cases with breast atypical ductal epithelial hyperplasia (ADH) of ADH group, 30 cases with normal breast tissue adjacent to breast fibroadenoma of normal breast group. HPV16/18 DNA was detected by in situ hybridization and Rb protein was detected by immunohistochemistry. Results HPV16/18 DNA positive rate in IDC group was higher than that in normal breast group and ADH group; the positive Rb protein expression rate was lower than that in normal breast group and ADH group(all P < 0.01). The expression of HPV16/18 DNA in each group was negatively correlated with the expression of Rb protein (r = -0.802, -0.774, -0.802, all P < 0.05). The expression of HPV16/18 DNA and Rb protein in IDC patients was closely related to histological grade, lymph node metastasis and pTNM stage(P < 0.01). Conclusion The HPV16/18 infection and Rb protein expression deletion may be involved in the occurrence and development of breast cancer.
[Key words] Breast neoplasms; Human papillomavirus 16; Human papillomaviru 18; Rb protein; In situ hybridization; Immunohistochemistry
乳腺癌是當今女性最常见的恶性肿瘤[1],人乳头状瘤病毒(HPV)感染与乳腺癌病因学之间的关系已引起人们的关注[2]。研究报道[3],大约29.0%的女性乳腺癌组织中高危型HPV阳性,特别是HPV16、18或33亚型。本研究采用分子原位杂交(In situ hybridization,ISH)和免疫组织化学(Immunohistochemistry,IHC)染色技术,检测正常乳腺、乳腺不典型导管上皮增生(ADH)和乳腺浸润性导管癌(IDC)组织中HPV16/18 DNA和Rb蛋白表达,探讨HPV16/18型在乳腺癌中的感染频率和Rb蛋白的表达状态及其与临床病理的关系。
1 资料与方法
1.1 一般资料
收集2016年1月—2017年12月广西壮族自治区柳州市人民医院乳腺外科女性乳腺手术切除标本,其中IDC 68例为IDC组,ADH 30例为ADH组,乳腺纤维腺瘤旁正常乳腺组织30例为正常乳腺组。IDC组年龄26~75岁,平均(49.48±10.51)岁;病理诊断参照2012年WHO乳腺肿瘤分类[4-5]进行,其中Ⅰ级7例、Ⅱ级51例、Ⅲ级10例;pTNM分期:Ⅰ期23例、Ⅱ期30例、Ⅲ期15例;有淋巴结转移28例,无淋巴结转移40例。ADH组年龄34~74岁,平均(50.75±10.70)岁。正常组年龄35~70岁,平均(49.09±9.75)岁。纳入标准:①首次诊断乳腺癌;②临床病理资料完整。排除标准:①术前经放化疗及内分泌治疗等抗肿瘤手段治疗者;②合并其他部位恶性肿瘤者。本研究符合医学伦理学标准,并经医院医学伦理委员会批准,所有检测方法均获得患者知情同意。三组一般资料比较,差异无统计学意义(P > 0.05),具有可比性。
1.2 方法
所有标本为术中冰冻送检组织,经冰冻切片确诊后即选取组织常规固定,脱水,包埋。入选病例蜡块均做4 μm连续切片分别做苏木精-伊红染色、ISH和IHC检测。
1.2.1 IHC染色 采用EnVison两步法。即用型单克隆抗体Rb(MS-107-R7)购于Thermo公司,EnVison检测试剂盒(GK500710)购于基因科技(上海)有限公司。切片需做EDTA pH8.0抗原微波修复处理,操作步骤按说明进行。用已知乳腺癌Rb蛋白阳性切片作阳性对照,以磷酸盐缓冲液(PBS)取代一抗作阴性对照。
1.2.2 ISH 行地高辛标记ISH检测。HPV16/18 DNA探针和原位杂交试剂盒(ISH-5126)购于北京中杉金桥生物技术有限公司。用已知宫颈癌HPV16/18 DNA阳性切片作阳性对照,以PBS替代探针作阴性对照。
1.3 疾病诊断标准
病理医师双盲法阅片,取平均值计算阅片结果。ISH以细胞核内出现棕黄色颗粒为HPV16/18 DNA阳性标志,无着色为阴性。IHC染色Rb评分参照Karim等[6]提出的判断标准:以细胞核出现棕黄色颗粒样为阳性标志,高倍镜下随机选取5个不同视野,计数 ≥500个细胞中阳性细胞数,依据阳性细胞的着色强度、所占百分比进行判读,采用7分评分制。其中,①着色强度:棕褐色为3分,棕黄色为2分,浅黄色染色为1分,无着色为0分。②阳性细胞百分比:无阳性细胞为0分,阳性细胞1%~5%为1分,>5%~10%为2分, >10%~30%为3分,>30%为4分。两种判读方法分数相加,结果:0分为阴性(-),2~3分为弱阳性(+),4~5分中度阳性(++),>6分强阳性(+++)。以切片内血管内皮细胞核做内对照。
1.4 统计学方法
采用SPSS 18.0统计学软件进行数据分析,计数资料用百分率表示,组间比较采用χ2检验;等级资料比较采用秩和检验;相关性分析用Spearman检验。以P < 0.05为差异有统计学意义。
2 结果
2.1 三组HPV16/18 DNA和Rb蛋白表达比较
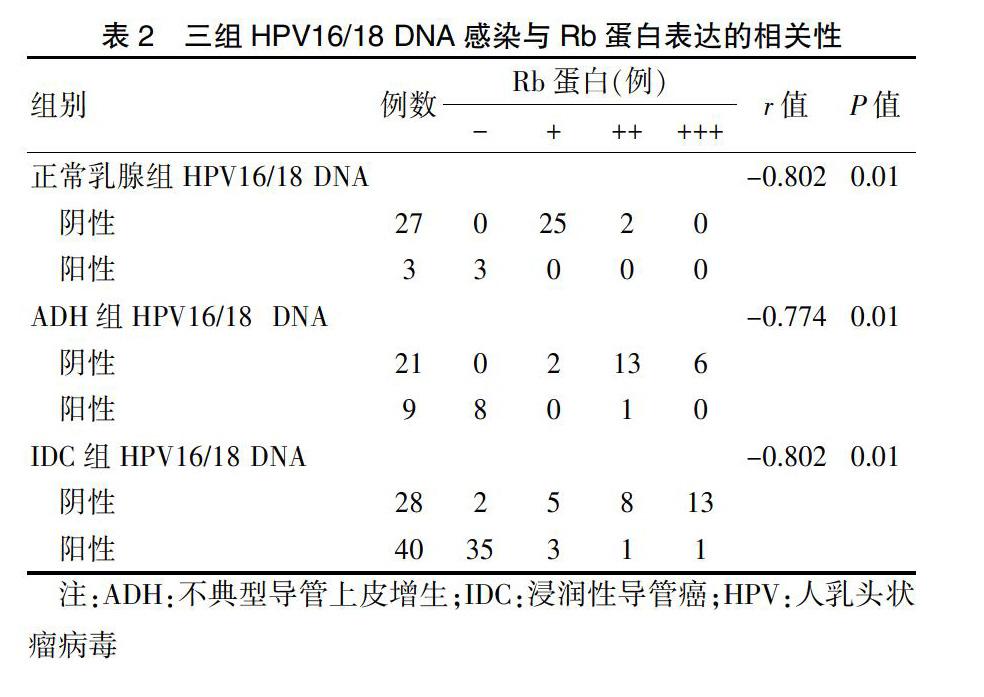
IDC组中HPV16/18 DNA阳性率高于正常乳腺组和ADH组,Rb蛋白阳性表达率低于正常乳腺组和ADH组(均P < 0.01)。正常乳腺组和ADH组HPV16/18 DNA阳性率、Rb蛋白阳性表达率比较,差异无统计学意义(P > 0.05)。见图1~2(封三),表1。
2.2 三组HPV16/18 DNA感染与Rb蛋白表达的相关性
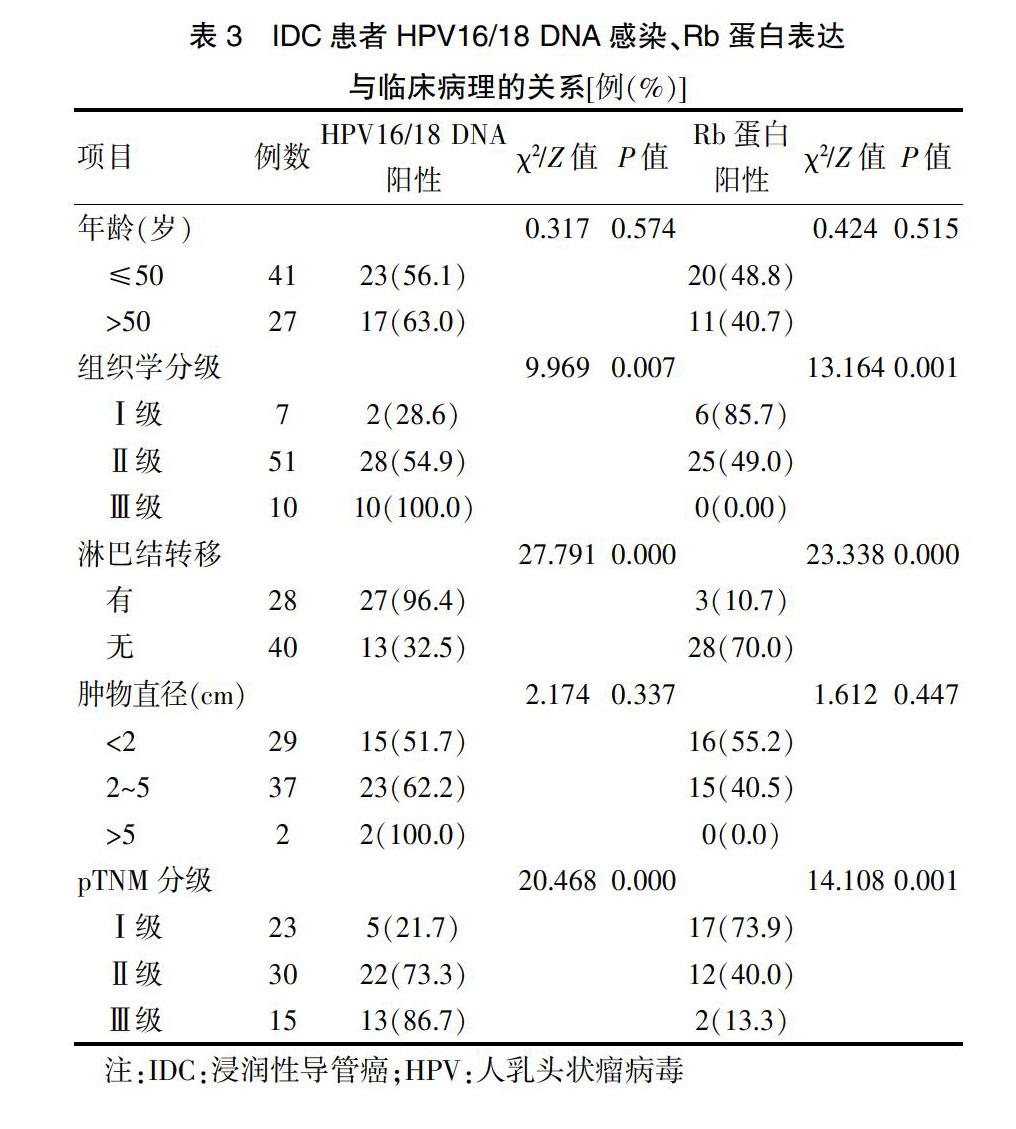
2.3 IDC患者HPV16/18 DNA感染、Rb蛋白表达与临床病理的关系
3 讨论
研究证实高危组HPV16、18或33型等可经肛门生殖器、血液和淋巴、乳头甚至通过性活动、母乳喂养等途径感染人乳腺组织[7]。目前尚不清楚是否HPV感染乳腺组织后作为主要的致病因子或协同因子促进了癌的进展还是HPV序列的存在仅是癌中一种一过性、孤立性的寄生感染[8]。已报道的研究证实HPV阳性的感染率为1.2%~86.0%[9]。但一些研究未能证实HPV感染与人乳腺癌之间的关系[10-11],该病毒与乳腺癌病因学之间的关系仍在探讨中[12-14]。
高危型HPV E6及E7是主要病毒癌蛋白,作为病毒整合的结果,E6及E7蛋白的高水平表达以及他们与细胞因子的相互作用可导致乳腺肿瘤的发展,有研究证明乳腺癌组织中E7的表达水平高于健康对照和早期癌症患者[15-16]。HPV E6作用于p53并通过泛肽途径增强其降解,而HPV E7靶向结合Rb蛋白。在正常的细胞周期中,非磷酸化的Rb蛋白与E2F特异性结合,形成Rb-E2F复合物并抑制E2F对下游转录因子的表达而抑制细胞增殖。而HPV16/18的E7蛋白通过自身结构LXCXE氨基酸序列基团优先与非磷酸化的Rb蛋白结合致其磷酸化,Rb-E2F复合物解离,释放的E2F可与DPI蛋白形成二聚体,由此活化G1期进入S期的靶基因并导致其转录增加,细胞增殖。此外,在E7缺失的状态下,E6也具备以不同于E7的方式灭活Rb的功能。Malanchi等[17]证实HPV16E6蛋白在培养的人原代成纤维细胞中具有调控细胞周期G1/S期转换的能力,在E6表达的细胞中,高水平p16INK4a基因水平下仍出现Rb蛋白过度磷酸化,E6蛋白通过增强CyclinA/CDK2复合物的活性而涉及了Rb蛋白的磷酸化。此外,在表达E6蛋白的细胞中CDK2的抑制剂p21WAF1/CIP1的mRNA和蛋白水平的明显下调,认为E6具有超磷酸化Rb蛋白的能力,从而涉及了非p53依赖途径的癌变过程[18]。因而,当宿主细胞感染HPV16/18型后通过E6和E7蛋白不同的机制相互协同靶向作用于Rb蛋白致其磷酸化,从而在感染的细胞中涉及抑制凋亡和恶性转化[19-21]。
本实验结果显示,IDC组中HPV16/18 DNA阳性率高于正常乳腺组和ADH组,Rb蛋白阳性表达率低于正常乳腺组和ADH组(均P < 0.01)。三组HPV16/18 DNA感染与Rb蛋白表达均呈负相关性(均P < 0.05)。HPV16/18 DNA的感染、Rb蛋白表达与组织学分级、淋巴结转移和pTNM分期密切相关(P < 0.01)。提示HPV16/18 DNA感染后通过滅活Rb蛋白的功能可能在女性乳腺癌的发生、发展进程中起到关键的作用。ADH组和IDC组HPV16/18阴性患者中Rb蛋白高表达可能反映了机体对细胞增殖异常的一种反馈调节机制,在不同病变乳腺组织中观察HPV16/18 DNA和Rb蛋白之间的表达状态可了解细胞癌变发生期间或之前乳腺组织HPV感染的频率和Rb蛋白存在的状态及其与乳腺癌发生、发展之间的关系。同时结合导管上皮增生的形态学改变可为临床客观评价HPV16/18感染后乳腺导管上皮的增生-恶性转化的渐进过程以及对临床病理特征的影响,为肿瘤的早期诊断、临床预后评估和指导临床治疗提供新的思路。
[參考文献]
[1] Bae JM,Kim EH. Human papillomavirus infection and risk of breast cancer:a meta-analysis of case-control studies [J]. Infect Agent Cancer,2016,11:14.
[2] Balci FL,Uras C,Feldman SM. Is Human Papillomavirus Associated with Breast Cancer or Papilloma presenting with Pathologic Nipple Discharge? [J]. Cancer Treat Res Commun,2019,19:100122.
[3] Wang T,Chang P,Wang L,et al. The role of human papillomavirus infection in breast cancer [J]. Med Oncol,2012, 29(1):48-55.
[4] Lakhami SR,Ellis IO,Schnitt SJ,et al. WHO Classification of tumours of the breast [M]. Lyon:LARC Press,2012:33-38.
[5] 刘标,周晓军.解读2012年WHO乳腺肿瘤分类[J].临床与实验病理学杂志,2012,28(11):1185-1187.
[6] Karim RZ,Gerega SK,Yang YH,et al. p16 and pRb immunohistochemical expression increases with increasing tumour grade in mammary phyllodes tumours [J]. Histopathology,2010,56(7):868-875.
[7] 谢敏,石端博,刘伟,等.乳腺导管内乳头状瘤中HPV原位杂交[J].临床与实验病理学杂志,2013,29(9):938-941.
[8] Moghoofei M,Mostafaei S,Nesaei A,et al. Epstein–Barr virus and thyroid cancer:The role of viral expressed proteins [J]. J Cell Physiol,2018,234(4):3790-3799.
[9] Malhone C,Longatto-Filho A,Filassi JR. Is Human Papilloma Virus Associated with Breast Cancer?A Review of the Molecular Evidence [J]. Acta Cytol,2018,62(3):166-177.
[10] B?覬nl?覬kke S,Blaak?覸r J,Steiniche T,et al. Evidence of No Association Between Human Papillomavirus and Breast Cancer [J]. Front Oncol,2018,8:209
[11] Ngamkham J,Karalak A,Chaiwerawattana A,et al. Prevalence of Human Papillomavirus Infection in Breast Cancer Cells from Thai Women [J]. Asian Pac J Cancer Prev,2017,18(7):1839-1845.
[12] 任占平,黄健辉,石喆,等.人乳头瘤病毒16、18型在乳腺癌组织中的表达[J].癌症,2000,19(1):48-50.
[13] Joshi D,Buehring GC. Are viruses associated with human breast cancer? Scrutinizing the molecular evidence [J]. Breast Cancer Res Treat,2012,135(1):1-15.
[14] Tatarian T,Sokas C,Rufail M,et al. Intraductal Papilloma with Benign Pathology on Breast Core Biopsy:To Excise or Not [J]. Ann Surg Oncol,2016,23(8):2501-2507.
[15] Salman NA,Davies G,Majidy F,et al. Association of High Risk Human Papillomavirus and Breast cancer:a UK based study [J]. Sci Rep,2017:743591.
[16] Islam S,Dasgupta H,Roychowdhury A,et al. Study of association and molecular analysis of human papillomavirus in breast cancer of Indian patients:clinical and prognostic implication [J]. PLoS One,2017,12(2):e0172760.
[17] Malanchi I,Accardi R,Diehl F,et al. Human papillomavirus type 16 E6 promotes retinoblastoma protein phosphorylation and cell cycle progression [J]. J Virol,2004,78(24):13769-13778.
[18] Pizzo D,Putoto G,Chhaganlal KD. Human papillomavirus(HPV)infection:a Mozambique overview [J]. Virusdisease,2016,27(2):116-122.
[19] Shai A,Pitot HC,Lambert PF. p53 Loss Synergizes with Estrogen and Papillomaviral Oncogenes to Induce Cervical and Breast Cancers [J]. Cancer Res,2008,68(8):2622-2631.
[20] Khodabandehlou N,Mostafaei S,Etemadi A,et al. Human papilloma virus and breast cancer:the role of inflammation and viral expressed proteins [J]. BMC Cancer,2019,19(1):61-71.
[21] Wang YW,Zhang K,Zhao S,et al. HPV Status and Its Correlation with BCL2,p21,p53,Rb,and Survivin Expression in Breast Cancer in a Chinese Population [J]. Biomed Res Int,2017,2017:6315392.
(收稿日期:2020-01-03)
