乳腺纤维瘤病的MRI特征及文献复习
2020-10-12陈艳虹王丽君汪登斌罗冉邬昊婷
陈艳虹 王丽君 汪登斌 罗冉 邬昊婷
乳腺纤维瘤病是一种罕见的良性肿瘤性病变,无转移及恶变潜能,但具有局部侵袭性,局部切除后易复发;临床触诊或乳腺X线摄影及超声等传统影像检查难以与乳腺恶性肿瘤鉴别,需要组织学检查明确诊断。乳腺MRI为多参数成像,能提供更丰富的形态学信息和功能性信息,术前诊断准确性明显高于传统影像检查[1]。目前有关乳腺纤维瘤病MRI表现的文献报道较少,且缺乏扩散加权成像(DWI)表现及表观扩散系数(ADC)值的相关分析。本文通过回顾性分析4例经病理证实的乳腺纤维瘤病的临床及影像资料并结合文献,探讨乳腺纤维瘤病的临床、病理及MRI特征,以提高对该肿瘤的认识水平。
1 资料与方法
1.1 一般资料 回顾性分析上海交通大学医学院附属新华医院2015年3月—2019年6月术前行MRI检查且经手术病理确诊的4例乳腺纤维瘤病病人的资料。其中,3例病人年龄<30岁,月经规律,因触及肿块来就诊,无胀痛及触痛,乳头无溢液,表面皮肤无红肿、破溃;1例病人70岁,已绝经,左乳胀痛,于外上象限可扪及一肿块,病理显示为导管内癌,深部纤维瘤病病灶未触及。
1.2 设备与方法 采用美国GE公司3.0 T Singa HDXT MR扫描设备和Philips公司3.0 T Ingenia MR扫描设备,乳腺专用相控阵表面线圈,扫描范围包括双侧乳腺及双侧腋窝区。病人取俯卧位,行双侧乳腺区及双侧腋窝区MRI平扫及动态增强扫描。对比剂使用钆喷酸葡胺注射液(Gd-DTPA,北陆药业,浓度0.5 mmol/mL),采用高压注射器经手背静脉以2.0 mL/s的流率注射(0.1 mmol/kg体质量),再以相同流率注射15 mL生理盐水。GE 3.0 T HDXT MRI扫描参数:①横断面短时反转恢复 (STIR)序列,TR 7 060 ms,TE 35.2 ms,TI 170 ms,层厚 4 mm,层间距 1 mm,矩阵 320×192,FOV 34 cm×34 cm;②横断面 DWI,TR 5 125 ms,TE 66.4 ms, 层厚 4 mm,层间距 1 mm, 矩阵 128×128,FOV 34 cm×34 cm,b=0、800 s/mm2;③动态增强扫描采用频率选择脂肪抑制技术,行乳腺容积成像(volume imaging for breast assessment,VIBRANT)序列平扫和增强扫描;TR 4.3ms,TE2.1ms,TI14ms,层厚 1.2mm,层间距 1mm,矩阵 416×320,FOV 38 cm×38 cm,注入对比剂后连续采集5个时相,每个时相扫描54s。PhilipsIngeniaMRI扫描参数:①横断面频率选择衰减反转恢复(spectrally selective attenuated inversion recovery,SPAIR)序列,TR 5 000 ms,TE 65 ms,层厚 4 mm,层间距 1 mm,矩阵 464×382,FOV 32 cm×37 cm;②横断面 DWI,TR 5100ms,TE70ms,层厚 4mm,层间距 1mm,矩阵 136×140,FOV 34 cm×34 cm,b=0、800 s/mm2;③增强T1高分辨各向同性容积激发(enhanced T1high resolution isotropic volume excitation,e_THRIVE)序列行平扫和增强扫描,TR 4.2 ms,TE 2.1 ms,层厚 2 mm,层间距 1 mm,矩阵 408×405,FOV 34 cm×34 cm,注入对比剂后连续采集4个时相,每个时相扫描65.4 s。
1.3 影像分析及处理 由2名从事乳腺影像诊断的放射科医师共同阅片,对照病理诊断结果对T1WI、T2WI、DWI及动态增强序列上病灶的形态、内部信号和周围结构改变进行分析,讨论后达成一致意见。在动态增强扫描的第1期影像(对应于平扫影像)上选取病灶强化最显著、最均匀的区域勾画兴趣区(ROI),尽量避开病灶的坏死、囊变及出血区域,勾画ROI后软件自动生成病灶的时间-信号强度曲线(TIC)。在DWI影像(对应于增强影像)上选取病变最大径所在层面的实性区域勾画ROI,尽量避开病灶的坏死、囊变及出血区域,且ROI小于高信号区的范围,在ADC图上测量病灶的ADC值3次并取平均值。
1.4 病理检查 术后病理标本均经10%福尔马林溶液浸泡、固定,常规脱水、浸蜡切片及HE染色,并在光镜下观察。
2 结果
2.1 病灶分布及MRI表现 4例病人共5个病灶,2例病灶位于乳腺腺体内,2例位置较深、靠近胸壁;3例病灶位于单侧,1例位于双侧。5个病灶在MRI各序列上均表现为肿块,4个病灶边缘不规则,部分可见毛刺。病灶在T1WI上均呈等信号,在T2WI上呈高或混杂高信号,DWI上均呈高信号,平均ADC值均>1.20×10-3mm2/s;增强后病灶呈中至明显强化,内部强化不均匀,TIC均为上升型(表1,图1-4)。1例病人左侧病变T1WI和T2WI上可见低信号的条状区域(图 1I、J)。
2.2 病理结果 镜下见梭形细胞和胶原纤维呈束状排列,肿瘤呈浸润性生长,细胞异型性不明显(图1L)。

表1 4例乳腺纤维瘤病的MRI表现

图1 病人女,21岁,双侧乳腺纤维瘤病。乳腺MRI各序列上(A-D为右侧,E-H为左侧)显示双乳上部不规则肿块(细箭头),伴腺体结构扭曲。 T1WI呈等信号(A、E),T2WI呈混杂高信号(B、F),DWI呈稍高信号(C、G),增强第 3 期可见病灶不均匀强化(D、H)。 其中,左侧病灶 T1WI(I)和T2WI(J)上均呈低信号的条状区域(粗箭头),TIC 为上升型(K)。 病理可见梭形细胞及胶原纤维(HE,×400)(L)。
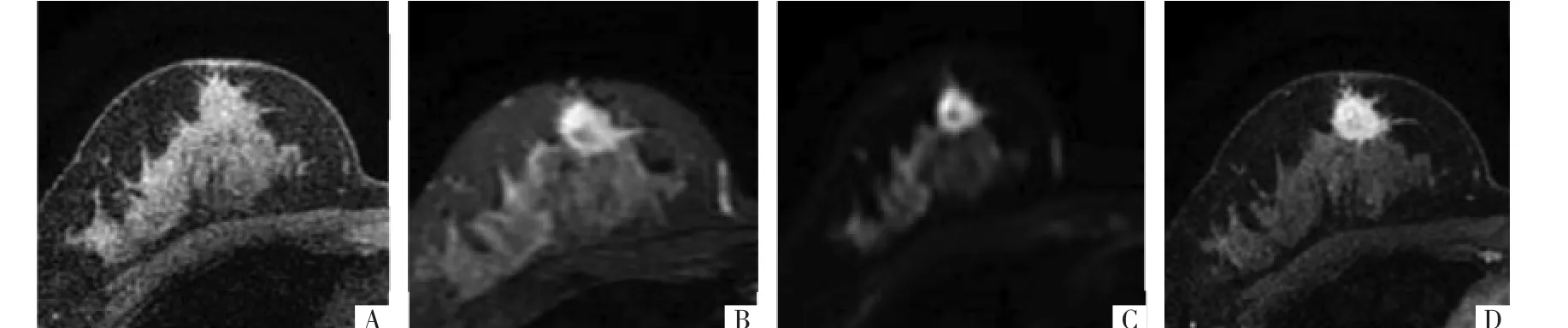
图2 病人女,18岁,右侧乳腺纤维瘤病。乳腺MRI各序列上可见右乳上部不规则肿块,T1WI呈等信号(A),T2WI呈高信号(B),DWI呈高信号(C),增强第 3 期可见病灶明显强化(D)。
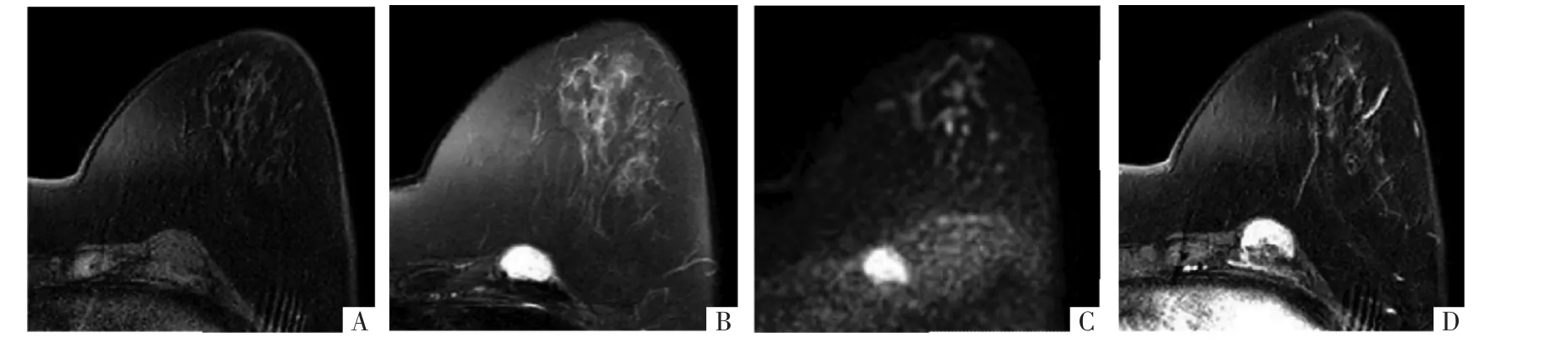
图4 病人女,70岁,左侧乳腺纤维瘤病。乳腺MRI各序列上可见左侧胸壁卵圆形肿块,T1WI呈等信号(A),T2WI呈高信号(B),DWI呈高信号(C),增强第 3 期可见病灶明显强化(D)。
3 讨论
乳腺纤维瘤病也称乳腺韧带样型纤维瘤病,又称韧带样瘤、硬纤维瘤、侵袭性纤维瘤病等,是一种罕见的良性肿瘤,属纤维母细胞/肌纤维母细胞性肿瘤,占所有乳腺肿瘤的0.3%以下[2]。纤维瘤病可以发生于全身各处,常发生在腹壁和四肢的浅表肌腱膜组织中,乳腺只是腹外纤维瘤病的一个罕见部位。乳腺纤维瘤病主要来源于乳腺实质或胸大肌的肌腱膜层[3],故其发病部位较具特点,除发生在乳腺腺体内,发生在近胸壁处也是其特点之一[4]。当乳腺肿块与胸壁肌肉关系密切时,需要考虑到纤维瘤病的可能。乳腺的纤维瘤病大多发生在绝经前女性,年龄为30~40岁,男性偶见[2-3,5-6]。双侧乳腺纤维瘤病极为罕见,仅占乳腺纤维瘤病的4%[7]。乳腺纤维瘤病的病因尚不清楚,可能与遗传因素(如家族性腺瘤性息肉病)、外伤、手术史或乳腺植入物有关[8]。乳腺纤维瘤病具有局部侵袭性,局部切除后易复发,无转移及恶变潜能。临床触诊或传统影像检查(乳腺X线摄影、超声)常难与乳腺恶性肿瘤相鉴别,需要组织学检查确诊。乳腺纤维瘤病的主要治疗方式为手术切除,但术后复发较为常见,一般多在术后3年内复发[2-3]。由于肿瘤与周围乳腺组织常分界不清,手术切除难以彻底,易导致局部复发,建议首次治疗时扩大切除范围[3,9]。目前也有纤维瘤病自发消退的病例报道[3]。
3.1 临床表现 乳腺纤维瘤病临床上常表现为质硬、无痛、可活动的肿块,有时可附着在皮肤或胸肌筋膜上,并且可能出现皮肤回缩和/或凹陷。靠近乳头的病变可能伴有乳头内陷。一般不伴有乳头溢液和明显的淋巴结肿大[5]。有研究[6]发现,发生在乳腺腺体组织内的纤维瘤病较少发生在乳晕下,多位于腺体实质中。本研究收集的4例病人中有2例的病灶位于乳腺实质内,2例病灶位置靠近胸壁,与胸大肌关系密切。
3.2 病理表现 乳腺纤维瘤病病理上大体表现为边界不清、质硬、灰白色的肿块[5,10],镜下可见病灶由梭形细胞和胶原纤维构成。梭形细胞为增生的纤维母细胞和肌纤维母细胞,形成交错的束,并呈特征性指突样浸润边缘,浸润病灶周围的脂肪和腺体实质,瘤间组织可见不同程度的胶原化和玻璃样变[9],这与其影像表现相对应,其浸润性生长导致形态不规则,边缘有毛刺。瘤间组织的胶原化和玻璃样变表现为T2WI上的信号减低。病变通常无高有丝分裂率、细胞异型性、坏死或血管浸润等恶性特征[11]。在大多数病变外围可发现淋巴细胞浸润[10]。
3.3 影像表现 乳腺纤维瘤病影像表现类似乳腺癌。乳腺X线摄影上通常呈不规则的高密度病灶,边缘有毛刺,但很少显示钙化。超声上常显示为边界不清、不规则的混合低回声肿块,回声边缘较厚,后方伴声影。
乳腺纤维瘤病在MR T1WI上呈低至等信号,在T2WI上呈不均匀高信号[3,7,12]。有研究[13]发现,T2WI上的低信号区域对应于纤维组织,而高信号区域对应于胶质样组织。Shim等[8]及Milos等[14]研究认为,T2WI上病变信号不均匀性与肿瘤细胞与胶原纤维的比例有关,即含胶原蛋白较少,细胞密度高的病变呈相对高信号,而细胞功能减退,富含胶原沉积的病变呈低信号。发生在腹部及其他浅表部位的纤维瘤病常在T1WI和T2WI上表现为带状低信号的区域,且增强扫描无强化,被认为可能是纤维瘤病的特征,这与存在胶原化的细胞纤维有关[8,15-16]。本研究中4例乳腺纤维瘤病病变的MRI表现与上述文献报道相似,在T1WI上均呈等信号,T2WI上呈高或混杂高信号,病例1的左侧病变显示有T1WI和T2WI均呈低信号的条状区域,考虑可能为病变的纤维成分。
DWI和ADC值已被广泛应用于乳腺病变的良恶性鉴别。在恶性肿瘤中,由于细胞密集而使细胞外水分子的扩散空间减少,导致ADC值降低。判断乳腺病变良恶性的ADC阈值各项研究结果不一,其范围为(1.05~1.60)×10-3mm2/s[17-20],笔者所在医院一般认为ADC值>1.2×10-3mm2/s的病变倾向于良性。乳腺纤维瘤病的DWI表现及ADC值少有报道,发生在腹部及其他浅表部位的纤维瘤病在DWI上呈高信号,Oka等[21]报道8例纤维瘤病的平均ADC值为(1.36±0.48)×10-3mm2/s,Khanna 等[22]报道 10 例腹壁纤维瘤病的平均 ADC值为 (1.72±0.13)×10-3mm2/s。本研究中4例乳腺纤维瘤病在DWI上呈高或稍高信号,ADC值均>1.20×10-3mm2/s,提示病变为良性可能性大,有助于病变与恶性肿瘤鉴别。张等[23]报道肿瘤内T2WI高信号区与ADC图上高信号区相对应,推测富细胞区的ADC值较高。
动态增强序列对于乳腺病变的诊断非常有帮助。乳腺纤维瘤病在注射对比剂后,通常出现缓慢渐进的、中度至明显的不均质强化[3,7,12]。病灶的渐进性强化被认为是反映了肿瘤中大量胶原组织和胶质样改变[12-13]。本研究中4例病变均呈中度至显著强化,TIC均呈上升型,与以往文献[7,12]报道结果相符。但也有文献[13,24]报道,在动态增强序列上,乳腺纤维瘤病可表现为上升型、平台型或流出型。Kim等[25]研究认为,病变的动力学模式可能反映了其组织学的侵袭程度,平台型或流出型曲线的病变侵袭程度可能高于上升型曲线的。
3.4 鉴别诊断 乳腺纤维瘤病尚需要和以下疾病进行鉴别:①乳腺癌:老年女性好发,乳腺X线上的钙化可能有助于鉴别,乳腺癌常有钙化,而纤维瘤病钙化少见。另外,动态MRI对鉴别诊断可能有一定帮助。通常纤维瘤病的增强呈渐进性强化,而浸润性乳腺癌的典型病变通常表现为迅速强化并廓清[12];②硬化性腺病、放射性瘢痕:通常没有症状,部分可触及肿块,乳腺X线上多表现为微钙化和结构扭曲,MRI表现多样,多表现为非肿块样强化,常伴有毛刺,TIC多为上升型或平台型[26];③脂肪坏死:常有外伤或手术史,乳腺X线摄影上可见油脂囊肿伴钙化、超声上中心区域高回声以及MRI上脂肪信号提示脂肪坏死[13]。
综上所述,乳腺纤维瘤病是一种罕见的乳腺良性肿瘤,临床触诊或传统影像检查(乳腺X线摄影、超声)难以与乳腺恶性肿瘤相鉴别,MRI上典型的低信号胶原成分、渐进性强化方式以及ADC值倾向良性病变对诊断有较大帮助。
