三叉神经痛病人三叉神经和脑白质改变的DTI研究
2020-10-12李琼于清扬张泉
李琼 于清扬 张泉
三叉神经痛(trigeminal neuralgia,TN)是一种临床常见的颅神经疾病,以面部三叉神经分布区反复剧烈性疼痛为特征,常见于40岁以上成人,女性多于男性[1]。根据发病机制,TN分为原发性TN和继发性TN,其中神经血管压迫是原发性TN的常见原因,微血管减压术 (microvascular decompression,MVD)是其最主要的治疗方法。MR扩散张量成像(DTI)不仅能够显示三叉神经形态,还可以揭示三叉神经和脑白质纤维束的完整性改变。许多研究[2-3]已经证实TN病人存在三叉神经脱髓鞘和脑白质微观结构改变,但是两者之间的关系并不清楚。本研究旨在应用基于兴趣区(ROI)分析方法研究TN病人的三叉神经改变,运用基于纤维束示踪的空间统计分析(tract-based spatial statistics,TBSS)方法研究TN对于全脑白质结构的影响,并分析两者之间的相关性,利于深入理解TN的发病机制。
1 资料与方法
1.1 临床资料 收集2014年1月—2019年8月武警特色医学中心神经外科收治的原发性TN病人30例作为TN组,全部病人均经神经外科医师评估并计划接受MVD手术。纳入标准:①符合国际头痛协会(International Headache Society,IHS)疾病分类标准第三版的原发性TN诊断标准[4];②病程超过1年;③无精神疾病、脑肿瘤、脑血管病、脑外伤及其他可引起脑白质病变的全身性疾病;④无酗酒、毒品及其他药物滥用史;⑤无MR检查禁忌证。排除标准:①MRI影像质量不能满足数据分析要求;②继发性TN或接受过MVD手术的复发性TN;③妊娠期或哺乳期妇女;④患有其他疾病且正在接受药物治疗。TN组病人均为女性,年龄37~88岁,平均(58.3±10.4)岁,病程 1~29 年,平均(7.6±5.6)年;全部病人均为单侧发病,其中右侧发病15例、左侧15例。然后,收集与TN组年龄和性别相匹配的健康志愿者30例组成正常对照组,均为女性,年龄 37~88 岁,平均(58.0±10.5)岁,TN 组与对照组之间年龄差异无统计学意义(t=1.822,P=0.074)。于MRI检查前记录病人的视觉模拟评分(visual analogue scale,VAS)[5]以评价面部疼痛程度,TN 组的 VAS 评分为 2~10 分,平均(5.3±2.8)分。30 例 TN病人均在MRI检查后2周内接受了MVD手术,术中探查发现病人责任血管为小脑上动脉20例、小脑上动脉和岩静脉4例、小脑前下动脉3例、岩静脉2例、小脑上动脉和小脑前下动脉1例。
1.2 设备与方法 采用SIEMENS Magnetom Verio 3.0 T超导型MR设备,12通道头部线圈。全部病人行常规头颅MRI、三叉神经及全脑DTI扫描,常规头颅MRI序列包括横断面和矢状面T1WI、横断面T2WI、冠状面液体衰减反转恢复(FLAIR)。DTI扫描采用自旋回波-回波平面成像(SE-EPI),三叉神经DTI扫描参数:TR 5 000 ms,TE 95 ms,FOV 230 mm×230 mm,矩阵 128×128,重建矩阵 256×256,体素大小 1.8 mm×1.8 mm×2.0 mm,翻转角 90°,层厚 2 mm,层间距0 mm,并行采集因子为2,激励次数为4,采集30个扩散敏感梯度非共线方向(b=1 000 s/mm2),同时采集无扩散加权影像(b=0 s/mm2);全脑DTI扫描参数:TR 8 000 ms,TE 95 ms,FOV 256 mm×256 mm,矩阵 128×128,重建矩阵 256×256,体素大小 2 mm×2 mm×3 mm,翻转角 90°,层厚 3 mm,层间距0 mm,并行采集因子为2,激励次数为4,采集64个扩散敏感梯度非共线方向(b=1 000 s/mm2),同时采集无扩散加权影像(b=0 s/mm2)。
1.3 三叉神经DTI参数测量 在SIEMENS工作站(Syngo MultiModality Workplace)内应用 Neuro 3D软件进行后处理。在显示双侧三叉神经走行的最佳层面上,于病人三叉神经脑池段根部放置矩形兴趣区(ROI),测量各向异性分数(fractional anisotropy,FA)、平均扩散系数(mean diffusivity,MD)、轴向扩散系数(axial diffusivity,AD)和径向扩散系数(radial diffusivity,RD),每个ROI均测量2次并取平均值。对照组测量左侧和右侧三叉神经DTI参数值,取测量平均值。
1.4 全脑DTI数据处理 全脑DTI分析设置左侧为患侧,右侧为健侧,故将所有右侧TN病人的全脑DTI数据先沿中轴线翻转至左侧,以避免侧别因素对全脑DTI分析结果的影响。使用MRIcron软件将DTI数据转换为4D NIFTI格式,然后进行如下处理:①预处理:运用FSL 5.0软件(FMRIB Software Library,http://www.fmrib.ox.ac.uk/fsl) 对图像进行涡流校正和去除头皮颅骨,绘制每位受试者FA图;②图像配准:将每位受试者的FA图与FMRIB58-FA模板对齐后,非线性配准到MNI标准空间模板上;③建立平均FA图和平均FA骨架图(阈值为0.2),将每位受试者的标准化FA图分别投射到平均FA骨架图上,分别对每位受试者的MD图、AD图和RD图重复上述过程。
1.5 统计学方法 采用SPSS 25.0软件进行统计分析。计量资料以均数±标准差()表示。采用单因素方差分析比较TN病人患侧、健侧及正常对照组间三叉神经DTI参数差异,组间两两比较采用LSD-t检验。采用FSL软件的Randomize工具对骨架化的FA、MD、AD和RD图进行TN组与对照组之间的双独立样本t检验和置换检验,随机置换值为5 000次,使用整体错误率 (family wise error,FWE)方法及无阈值聚类增强(threshold-free cluster enhancement,TFCE)方法对结果进行多重比较校正(P<0.05)。提取TN组和对照组之间有统计学差异脑区的DTI指标均值,采用Pearson相关分析TN病人脑白质DTI指标改变与三叉神经DTI指标改变之间的相关性。P<0.05表示差异有统计学意义。
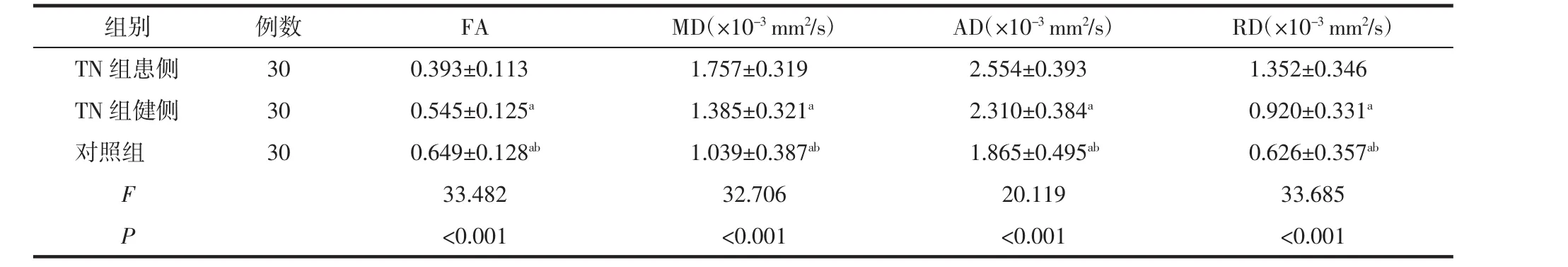
表1 TN组患侧、健侧及对照组的三叉神经DTI参数比较
2 结果
2.1 TN组与对照组三叉神经的DTI参数比较 TN组患侧、健侧与对照组之间的三叉神经DTI指标差异均有统计学意义(均P<0.05)。其中,TN病人患侧三叉神经FA值低于健侧和正常对照组 (均P<0.05),健侧三叉神经FA值也低于正常对照组(P<0.05)(图 1、2);TN 病人患侧三叉神经 MD 值、AD值、RD值均高于健侧和正常对照组(均P<0.05),健侧三叉神经MD值、AD值、RD值也高于正常对照组(均 P<0.05),详见表 1。
2.2 TN组与对照组全脑TBSS对比分析 与正常对照组相比,体素水平分析显示TN组健侧前放射冠的FA值明显减低 (P<0.05,TFCE及FWE校正)(图3)。但是,体素水平分析未见两组之间MD、AD和RD值显著变化的脑区(P>0.05,TFCE及FWE校正)。
2.3 相关性分析 将TN病人患侧三叉神经的FA值、MD值、AD值、RD值分别与健侧前放射冠FA值(0.427±0.057)进行相关性分析,结果显示健侧前放射冠FA值与患侧三叉神经FA值呈正相关 (r=0.581,P=0.001), 与 RD 值呈负相关 (r=-0.389,P=0.033),但与 MD 值、AD 值无相关性(r=-0.256,P=0.172;r=-0.126,P=0.508)。
3 讨论
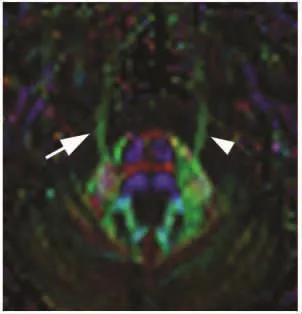
图1 正常志愿者女,55岁。横断面FA图显示双侧三叉神经形态对称,其中左侧三叉神经FA值为0.651(白箭头),右侧三叉神经FA值为0.648(白箭)。

图2 病人女,62岁,右侧三叉神经痛。横断面FA图显示患侧三叉神经明显变细,FA值为0.412(白箭),健侧三叉神经FA值为0.533(白箭头)。
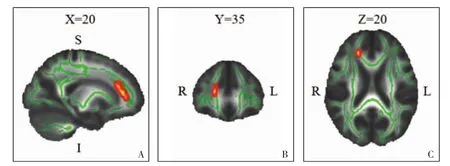
图3 全脑TBSS分析图。A-C图分别为矢状面、冠状面和横断面图像,其中红色簇表示TN病人与正常对照组脑白质的FA值差异脑区,位于健侧前放射冠(体素大小140),绿色表示全脑平均FA骨架。
1967年Jannetta等证实三叉神经根部入脑桥处(root entry zone,REZ)的神经血管压迫是原发性TN的主要病因,并首次提出了MVD的理念[6]。原发性TN最常见的责任血管是小脑上动脉,其次为小脑前下动脉、小脑后下动脉和椎基底动脉等。三叉神经脑池段受到邻近血管搏动性压迫,引起神经纤维脱髓鞘和轴突并列,导致异位产生的自发神经冲动向邻近神经纤维传导,从而表现为面部三叉神经分布区阵发性疼痛。MVD手术可以解除神经血管压迫,将脱髓鞘纤维与其他纤维分离开,使得疼痛症状得以快速缓解。DTI可以无创活体评价脑白质纤维束的完整性,是MVD术前显示三叉神经纤维束损伤的唯一方法。本研究表明TN能够影响病人的三叉神经和脑白质结构完整性,且TN相关脑白质损伤与三叉神经脱髓鞘程度之间具有显著相关性,进一步提示了脑白质损伤是TN继发所致。
3.1 TN病人三叉神经DTI参数变化 TN病人的DTI研究显示症状侧三叉神经FA值减低,MD值、AD值和RD值升高,且症状侧三叉神经FA值与疼痛程度具有显著相关性,提示神经纤维脱髓鞘和轴索损伤是症状侧三叉神经的主要病理改变[7]。本研究中30例TN病人均经MVD手术证实存在神经血管压迫,以小脑上动脉最为常见,占全部83.3%,其中5例为小脑上动脉和其他血管同时压迫患侧三叉神经,与文献[6]报道的小脑上动脉占全部责任血管的75%以上相一致。在本研究中,TN病人的患侧三叉神经FA值显著低于健侧和对照组,MD值、AD值和RD值显著高于健侧和对照组,与既往研究[2,7]的结果也基本一致。
3.2 TN病人脑白质损伤DTI变化特点 周围神经损伤会导致人体感觉和运动功能异常,触发中枢神经系统的结构和功能可塑性改变。近年有研究[8-10]发现原发性TN病人不仅存在三叉神经脱髓鞘,也存在大脑半球的灰白质结构改变。DeSouza等[2]研究发现原发性TN病人的胼胝体、扣带束、放射冠和上纵束等白质纤维束的FA值显著减低,MD值、AD值和RD值显著升高。Wang等[11]研究发现原发性TN病人的全脑白质骨架FA值减低2%、MD值升高1.7%,体素水平分析显示胼胝体和放射冠存在广泛的FA值减低。Liu等[12]研究认为TN相关的脑白质改变与脱髓鞘有关,表现为健侧大脑半球白质纤维束广泛的FA值减低、RD值升高,并与VAS评分和病程长短具有相关性。Rutland等[13]首次应用7 T MRI分析了TN病人的丘脑-躯体感觉束,研究发现症状侧的丘脑-躯体感觉束FA值减低、MD值和RD值升高。Zhong等[9]应用基于DTI的多变量模式分析研究发现,全脑白质连接性指标能够准确区分TN病人和正常志愿者,准确度高达88%。因此,TN病人不仅存在广泛的脑白质结构改变,而且脑白质结构改变与疼痛感觉传导有密切联系。本研究应用TBSS方法对30例TN病人和30例对照组进行了全脑白质骨架分析,研究发现TN病人的健侧前放射冠FA值减低,与上述研究结果相符。
3.3 TN病人三叉神经改变与脑白质损伤的相关性 既往对于TN病人的脑白质损伤是原发的还是继发的尚不清楚。本研究结果显示TN病人的前放射冠FA值减低,并且与患侧三叉神经FA值呈正相关,与患侧三叉神经RD值呈负相关。FA值反映水分子扩散运动的各向异性程度,而RD值反映白质纤维束的髓鞘完整性。因此,这种相关性提示前放射冠损伤程度与三叉神经脱髓鞘程度密切相关。放射冠分为前放射冠和后放射冠,是从内囊发出与额顶叶皮质区相连的放射状白质纤维束,主要负责大脑半球内部的感觉信息传导。于等[14]研究发现左侧原发性TN病人的FA值差异脑区主要位于右侧前放射冠,且右侧前放射冠FA值与VAS评分呈负相关。因此,本研究结果提示TN病人的脑白质损伤属于继发性改变。
3.4 局限性 本研究主要有3方面不足:①为避免性别因素对研究结果的影响,本研究仅收集了女性TN病人,没有对性别在TN相关脑结构改变中的交互效应进行分析;②本研究未对病人接受药物治疗的用量和时间长短进行评价,这些因素可能会对研究结果产生影响;③本研究仅进行了横向研究,未进行纵向研究,今后需要进一步对MVD治疗前后TN病人的三叉神经和脑白质结构进行对比分析。
