六味地黄汤加减治疗肝肾阴虚型慢性湿疹患者的疗效
2020-03-11李一洋
李一洋
(丹东市公安医院皮肤科,辽宁 丹东 118000)
慢性湿疹是一种常见的皮肤科疾病,主要临床表现有皮肤肥厚粗糙、皮纹显著、色素沉着、皮肤苔藓样变以及手足甲改变等,并伴有自觉瘙痒、剧痒等症状,皮损的特征为对称分布的多形性损害[1]。中医文献中并无湿疹病名,多称之为血风疮、湿疮、浸淫疮等,根据发病的部位及皮损的特点,其命名各有不同,但多归属于“风”、“癣”、“疮”范畴[2]。中医学理论认为,湿疹的发病与禀赋不足、湿热内蕴、饮食失调、七情内伤等密切相关,气郁不畅、肝失疏泄、阴血受损,肌肤濡养不能,则至肌肤甲错、疹痒无度[3]。肝肾阴虚型是慢性湿疹的一个常见证型,中医药在治疗皮肤疾病具有独特的优势。六味地黄汤是由山茱萸、熟地黄、泽泻、干山药、白茯苓、牡丹皮六味中药组成。现代医学研究证实,该药具有显著的药理活性作用。本研究旨在探讨六味地黄汤加减治疗肝肾阴虚型慢性湿疹患者的临床疗效。
1 资料与方法
1.1 一般资料 选择2018年1月至2019年6月本院收治的124例肝肾阴虚型慢性湿疹患者作为研究对象。西医诊断标准:①病程缠绵;②剧痒,多发于面部、腘窝、肘窝、阴部、肛门、小腿内侧等;③局灶性皮损,可见色素沉着,界限清晰,且皮损伴有肥厚性浸润。肝肾阴虚型的辨证标准:自觉剧烈瘙痒,皮损粗糙肥厚,皮疹暗红或黯黑色,色素沉着明显,耳鸣健忘,睡眠差,脉弦细,舌质红且干。病例纳入标准:①符合西医对慢性湿疹的诊断标准及中医关于肝肾阴虚型的辨证标准;②年龄>18岁;③入组前10 d未使用相关药物治疗;④知情同意并签署知情同意书面协议书。病例排除标准:①对本次研究药物及药物成分过敏者;②处于妊娠期、哺乳期女性;③合并严重的肝、肺、肾、心、脑、血管疾病者;④精神意识障碍及治疗依从性差者。根据随机数字表法将124例患者分为观察组(62例)和对照组(62例)。观察组中男性、女性患者比例为36∶26;最小年龄和最大年龄分别为28岁、56岁,平均(38.84±6.61)岁;病程最短6个月,最长10年,平均(4.87±1.04)年。对照组中男性、女性患者比例为34∶28;最小年龄和最大年龄分别为28岁、56岁,平均(38.19±6.72)岁;病程最短6个月,最长10年,平均(4.69±1.13)年。两组一般资料比较,P>0.05,具有可比性。
1.2 方法 对照组患者采用西替利嗪分散片(宜昌长江药业有限公司,生产批号20140918,规格10 mg)口服,每次10 mg,每日1次。观察组患者采用六味地黄汤加减治疗。方剂组成:茯苓15 g、熟地黄15 g、泽泻15 g、山药15 g、白癣皮15 g、防风15 g、山茱萸12 g、丹参15 g、炒枣仁12 g、当归12 g、牡丹皮12 g。将上述药物置入2000 mL水中煎煮,取汁300 mL,分早晚2次服用,每次150 mL。两组患者的治疗周期均为14 d。
1.3 观察指标 对比分析两组患者治疗前后湿疹面积及严重度指数(Eczema Area and Severity Index,EASI)评分及瘙痒评分变化情况。同时比较两组患者的临床疗效。EASI评分包括皮损范围及皮损严重程度,分值越高表示患者的湿疹症状越严重。瘙痒评分标准:无瘙痒计为0分;偶发瘙痒,但未影响学习、工作与生活,计为1分;瘙痒呈阵发性,时轻时重,需用药控制,计为2分;剧烈瘙痒,且对学习、工作、生活造成严重的影响,计为3分。临床疗效指数=(治疗前积分-治疗后积分)/治疗前积分×100%。无效:疗效指数<40%;有效:40%≤疗效指数<60%;显效:60%≤疗效指数<90%;临床痊愈:疗效指数>90%。
1.4 统计学方法 采用SPSS 22.0统计学软件对数据进行分析。计量资料(包括EASI评分及瘙痒评分等)采用()表示,计数资料(包括临床疗效等)采用[n(%)]表示,组间比较分别行t检验和χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者EASI评分及瘙痒评分变化情况比较 治疗后,观察组的EASI评分、瘙痒评分均明显低于对照组(P<0.05)。见表1。
2.2 两组患者的临床疗效比较 观察组治疗总有效率高于对照组(P<0.05)。见表2。
表1 两组患者治疗前后EASI评分及瘙痒评分变化情况比较(分,)

表1 两组患者治疗前后EASI评分及瘙痒评分变化情况比较(分,)
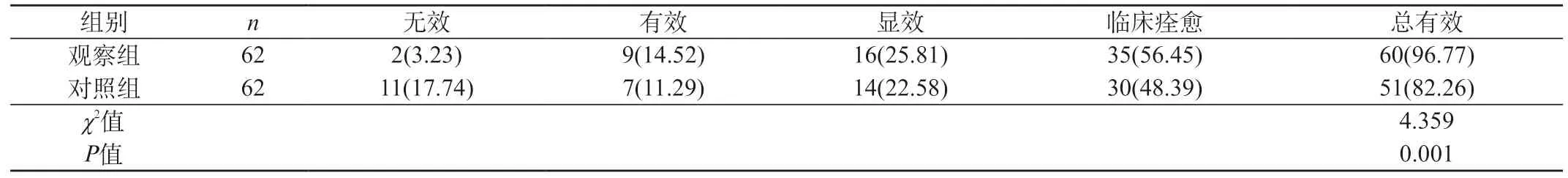
表2 两组患者的临床疗效比较[n(%)]
3 讨 论
慢性湿疹是一种常见的皮肤科顽疾,其特点是迁延不愈、反复发作,对患者的生活质量造成严重的影响。当前,西医对于慢性湿疹的治疗多以抗感染、抗过敏治疗为主,但治疗后还会出现继发性皮损增厚现象,长期应用西药治疗还可使机体发生耐药性,大大增加了临床治疗的难度[4]。慢性湿疹的病理机制比较复杂,大部分学者认为,该病是由内外激发性因子造成的一种迟发型变态性反应,与遗传因素、环境因素以及患者自身的健康状况密切相关[5]。有研究显示,患者的精神状态、工作强度以及睡眠质量均会在一定程度上影响病情的进展[6]。抗组胺药物、糖皮质激素是当前临床治疗慢性湿疹的常用药物。临床实践表明,患者在停药后病情极易反弹,且长期使用糖皮质激素等西药治疗可造成毛孔粗大、毛细血管扩张、皮肤萎缩等不良反应,而抗组胺药可导致嗜睡、乏力等不适,长期使用易产生耐药性,给后续治疗带来了极大的挑战[7]。
中医理论认为,湿疹的发生与禀赋不足(过敏性体质)有关,加之后天失养,五志化火,情志不遂,或脾失健运,饮食失节,生湿蕴热,外感风湿热邪,内外相搏,浸淫肌肤,发展为湿疮[8]。肝肾阴虚型慢性湿疹与肝、肾、血密切相关[9]。慢性湿疹患者由于疹痒反复发作、病程长、长期不愈等,患者极易出现焦虑、抑郁、烦躁不安等精神压力,不良情绪的产生与肝气郁结密切相关,而肝气郁结可影响脾胃运化、损伤肝阴。郁则燥,燥则痒,痒更盛,气机郁结更甚,则痒加剧,形成恶性循环。因此,临床治疗应以滋补肝肾、清热祛湿为主要原则[10]。六味地黄汤方剂主要由山药、熟地黄、泽泻、山茱萸、茯苓、牡丹皮组成。方剂中重用熟地黄,具有大补真阴、填精益髓、滋阴补肾、滋阴清热之效;山萸肉具有补肝、养肾、涩精之效;山药具有健脾、补肾、固精之效;熟地黄、山萸肉、山药配伍具有益脾、养肝、滋肾之效;泽泻具有清泄肾火、滋阴清热之效,可防熟地之滋腻;茯苓具有渗湿、健脾之效,可助山药之健运;牡丹皮具有清泄肝火、祛风凉血之效,可制山萸肉之温涩。六味药中三阴并补以治本,三阴并泻以治标,六药合用,相辅相成,寓泻于补,补中有泻,共奏润燥滋肤、祛风止痒之效。
本研究结果表明,治疗后,观察组的EASI评分、瘙痒评分、治疗总有效率均优于对照组(P<0.05)。由此可见,应用六味地黄汤加减治疗肝肾阴虚型慢性湿疹患者的疗效确切,可有效改善患者的皮损及瘙痒症状,提高临床疗效,具有十分重要的临床意义。
