应用β 肾上腺素能受体阻滞剂规范治疗冠心病的中国专家共识
2020-03-05应用肾上腺素能受体阻滞剂规范治疗冠心病中国专家共识组
应用β 肾上腺素能受体阻滞剂规范治疗冠心病中国专家共识组
有充分的循证医学证据表明,β 肾上腺素能受体阻滞剂(β 受体阻滞剂)可显著降低急性心肌梗死(AMI)患者全因死亡和心血管死亡风险,降低再梗死、猝死和心律失常发生率,也可有效减少稳定性冠心病(SCAD)患者心绞痛发作与不良心血管事件。国内外权威指南一致推荐,β 受体阻滞剂可作为无禁忌证的急性冠状动脉综合征(ACS)、SCAD以及合并心力衰竭、高血压、心律失常和糖尿病等冠心病患者的一线或首选药物[1-7]。自2009 年发表《β 肾上腺素能受体阻滞剂在心血管疾病应用专家共识》[8]以来,β 受体阻滞剂在冠心病治疗方面又积累了新的临床证据。但来自中国的多项调查显示,在AMI[9-10]、ACS[11-12]及SCAD[13-14]患者中,β 受体阻滞剂仍存在使用率低、剂量不足和长期依从性低的问题[15-16]。
主要原因是:(1)医生因素:临床医生应用经验相对不足,理念有待提高,尤其是对药物使用时机和滴定目标(靶剂量与靶心率)不够了解,担忧靶剂量影响心率[14],导致未能遵循指南[16];(2)治疗路径:缺乏规范化且操作性强的使用流程[14];(3)患者因素:患者耐受性[16-17]、健康教育差异[17]及对治疗的顾虑[14]均会影响依从性;(4)药物可及性:包括经济负担[17-18]、医疗保险覆盖[16]等因素。
本共识组成员为来自冠心病、高血压、心力衰竭、心律失常等不同领域的专家,经过三轮会议讨论,并且书面征求专家意见,综合梳理临床证据和指南,结合中国临床实践经验,针对临床不同情况给予相应推荐并制定治疗路径。建议各级医师应以循证证据作为临床治疗决策的基础,同时结合个体化原则,实现β 受体阻滞剂的规范合理应用。
1 β 受体阻滞剂在冠心病治疗中的循证证据、应用路径及临床推荐
1.1 急性冠状动脉综合征
1.1.1 ST 段抬高型心肌梗死
·若无禁忌证,血流动力学稳定,应尽早(入院24 h 内)应用β 受体阻滞剂
·每日评估血压、心率等,并结合缺血症状发作情况和心功能,在不低于靶心率的前提下,尽快滴定至靶剂量或最大耐受剂量
·剂量调整应以靶剂量为标准,靶心率为55~60 次/min
·若住院期间未能达到滴定目标,出院后应在门诊继续滴定,建议患者在家规律监测血压和心率
·应长期用药,是冠心病二级预防的基础药物之一
荟萃分析、随机对照试验及注册研究等显示[19-41],ST 段抬高型心肌梗死(STEMI)患者早期应用β 受体阻滞剂,可降低10.5%~36%的全因死亡风险,缩小15%的梗死面积,降低18%的再梗死风险,还可预防室性心动过速和心脏破裂等。
临床应用推荐及原则:综合国内外权威指南[3,42-44]、相关临床研究与中国的临床实践,临床应用推荐见表1。

表1 STEMI 患者的β 受体阻滞剂临床应用推荐
所有STEMI 患者均属于高危人群,应进行二级预防干预[43],临床医生应关注STEMI 患者接受β 受体阻滞剂治疗的用药时机、滴定方案(心功能正常患者)及特殊人群用药等[46]。STEMI 患者早期应用β 受体阻滞剂可降低猝死风险,改善临床结局[19-22]。建议STEMI 患者在对禁忌证及临床综合情况评估后,在救护车上或急诊室及时使用,并尽早(入院24 h 内)应用β 受体阻滞剂。
建议患者口服酒石酸美托洛尔25~50 mg/6~12 h起始[43],2~3 d 内逐渐过渡至酒石酸美托洛尔2 次/d或美托洛尔缓释剂型1 次/d,如可耐受,继续滴定靶剂量(表2),比如,酒石酸美托洛尔200 mg/d 或美托洛尔缓释剂型190 mg/d(卡维地洛6.25 mg,2次/d 起始,若能够耐受滴定至25 mg,2 次/d)。国内常用β 受体阻滞剂的分类和不同β 受体阻滞剂之间的日剂量(mg)转换请参考附表1 和附表2。

表2 常用β 受体阻滞剂的靶剂量
长期应用β受体阻滞剂可显著降低死亡率[47-48]。因此,若无明确禁忌,建议应长期接受β 受体阻滞剂治疗。
注意事项:对于有明确禁忌证、血流动力学不稳定或具有进展性心原性休克高危因素的STEMI 患者[如>70 岁、收缩压<120 mmHg(1 mmHg=0.133 kPa)、心率>110 次/min 及其他低心排出量表现],应避免应用静脉β 受体阻滞剂,建议病情稳定后开始口服治疗。口服β 受体阻滞剂的滴定过程也需考虑个体化治疗。剂量滴定过程中结合肺淤血、心律失常类型等情况综合考虑,监测心率在不低于靶心率的前提下,从小剂量起始逐渐滴定至靶剂量或最大耐受剂量并长期应用。
由于β 受体阻滞剂可延长房室结不应期,急性下壁心肌梗死患者应谨慎使用[44]。部分STEMI患者会新发窦性心动过缓,通常具有自限性,无需特殊治疗,但在心动过缓消退前,需要暂缓应用β 受体阻滞剂。若有症状或血流动力学不稳定的严重窦性心动过缓,应考虑使用阿托品或临时起搏治疗[49],在纠正后重新评估β 受体阻滞剂的应用。
1.1.2 非ST 段抬高型急性冠状动脉综合征
·心绞痛发作频繁、静息性胸痛、心动过速、血压较高的患者可考虑静脉应用
·其他同STEMI 部分
非ST 段抬高型急性冠状动脉综合征(NSTEACS)包括NSTEMI 和不稳定性心绞痛。β 受体阻滞剂用于NSTE-ACS 患者也有充分的循证医学证据[19,26-27,42,50-54]。结合国内外权威指南[1,7,26]、相关临床研究与中国的临床实践,临床应用推荐同STEMI患者,余见表3。临床应用主要原则同STEMI,应从小剂量起始用药,滴定至靶剂量或患者最大耐受剂量,急性期后持续长期用药。
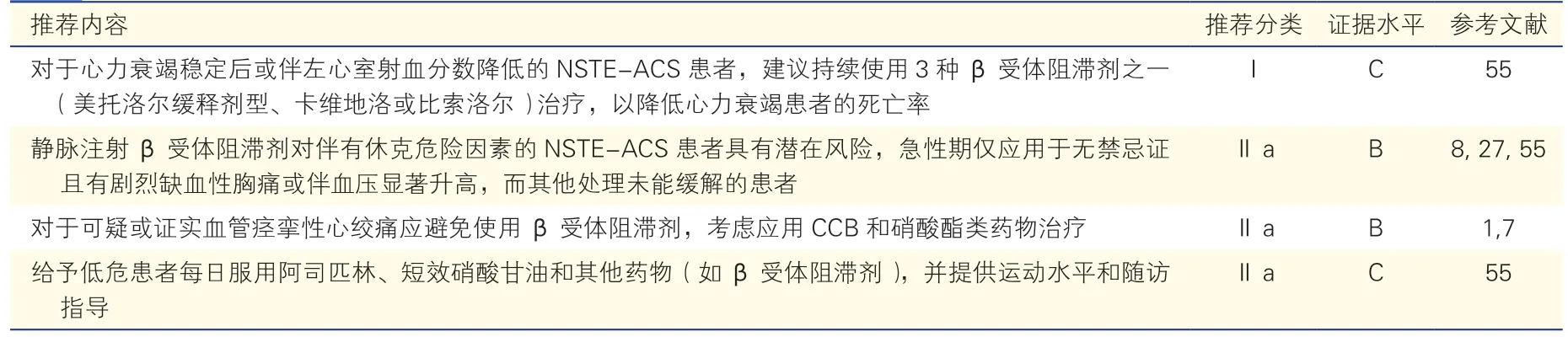
表3 NSTE-ACS 患者的β 受体阻滞剂临床应用推荐
1.1.3 急性冠状动脉综合征患者β 受体阻滞剂临床应用路径(图1)
结合国内外指南及我国临床实践经验,β 受体阻滞剂治疗ACS 患者的剂量调整方案如下:以酒石酸美托洛尔为例,首次评估无禁忌证者,应尽早应用酒石酸美托洛尔25~50 mg/6~12 h;综合患者临床情况,2~3 d 内逐步滴定至靶剂量(见附表1)或最大耐受剂量等值(附表2)转换,出院后定期随访。对于未能在院内调整至靶剂量的患者,需每周评估一次患者耐受情况(耐受性评价指标包括无症状性心动过缓、无症状性低血压、无急性心力衰竭症状和体征等),加量至靶剂量或最大耐受剂量,并定期进行家庭监测与门诊随访。
1.2 稳定性冠心病
·所有SCAD 患者,尤其是劳力型心绞痛患者,均应使用β 受体阻滞剂作为初始治疗和长期治疗
·既往有心肌梗死或左心室功能低下患者,应首选β 受体阻滞剂治疗
·若患者耐受,调整β 受体阻滞剂剂量使静息心率控制在55~60 次/min
SCAD 患者接受药物治疗的目的是缓解症状和预防心血管事件,缓解心肌缺血的主要药物包括β受体阻滞剂、钙拮抗剂(CCB)和硝酸酯类药物。β受体阻滞剂同时兼具两方面的作用,能够预防心肌梗死和心脏猝死,同时也能改善心绞痛症状和心肌缺血。只要无禁忌证,β 受体阻滞剂应作为SCAD患者的初始治疗药物[4]。相较于CCB,β 受体阻滞剂在控制心绞痛、减少心血管事件方面更有效,可以控制运动引起的心绞痛发作,改善运动耐受性,减少有症状和无症状的心肌缺血事件,并且降低心肌梗死后和心力衰竭患者的死亡率[27,56-61],是治疗SCAD 的基石。
推荐所有SCAD 患者尤其是劳力型心绞痛患者[4,44],只要无禁忌证,均应使用β 受体阻滞剂作为初始治疗,伴陈旧性心肌梗死、心力衰竭或高血压者应优先使用,以控制心肌缺血、预防心肌梗死和改善生存率。若β 受体阻滞剂禁忌或不能耐受,可选用CCB 类药物或硝酸酯类药物。目前临床更倾向于使用选择性β1受体阻滞剂,如美托洛尔缓释剂型和比索洛尔。SCAD 患者β 受体阻滞剂临床应用推荐见表4。
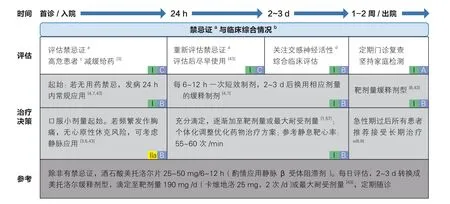
图1 急性冠状动脉综合征患者β 受体阻滞剂临床应用路径
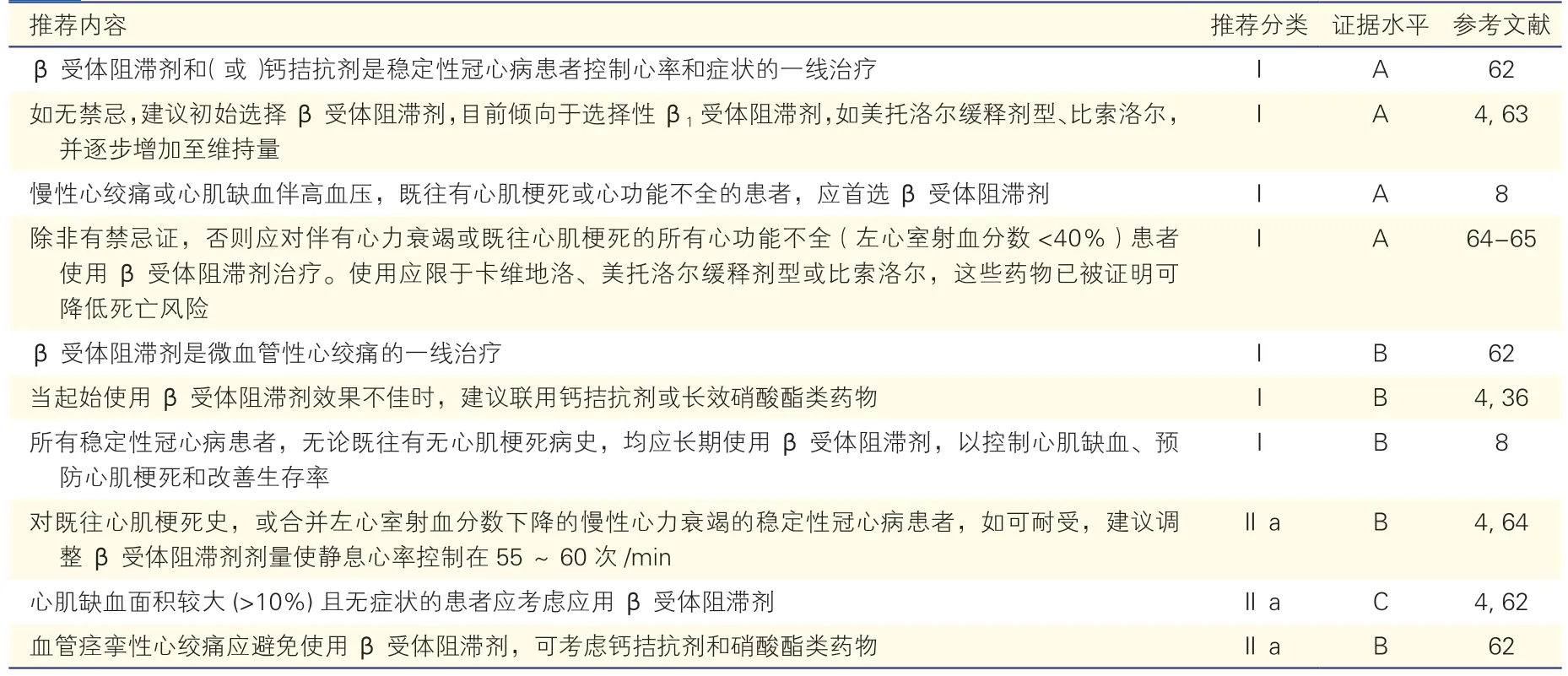
表4 稳定性冠心病患者的β 受体阻滞剂临床应用推荐
主要原则同STEMI 和NSTE-ACS[8]。个体化剂量起始,若患者能够耐受,逐渐递增至靶剂量或最大耐受剂量,使静息心率控制在55~60 次/min[4,8,66]。
多部指南均强调β 受体阻滞剂应早期足量、长期应用,并强调剂量管理[4,64,67]。研究证实,长期β受体阻滞剂治疗耐受性良好,减少缺血负担,并提高左心室功能障碍及心肌梗死患者的生存率[63]。稳定性心绞痛缓解期β 受体阻滞剂的长期使用,建议实施分层管理:(1)ACS 后伴左心室射血分数(LVEF)≤40% 等高危人群,建议β 受体阻滞剂长期治疗[67];(2)ACS 后LVEF正常的人群,应持续用药≥3 年,剂量达标至靶剂量(附表1)[64]。SCAD 患者β 受体阻滞剂临床应用路径参见图2。
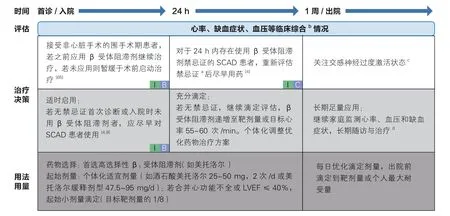
图2 稳定性冠心病患者β 受体阻滞剂临床应用路径
1.3 微血管性心绞痛
·β 受体阻滞剂是微血管性心绞痛的一线治疗
β 受体阻滞剂是微血管性心绞痛(MVA)的一线治疗药物[62]。MVA 的治疗目标是改善冠状动脉血流量和(或)减少心肌氧耗,包括纠正心血管危险因素,以及炎症状态、雌激素缺乏、高肾上腺素能活性等情况[68]。
目前尚缺乏大规模随机临床研究证据,因此建议从经典的抗缺血药物开始,包括β 受体阻滞剂、CCB 和短效硝酸酯类药物。若症状持续,可联合二线药物,如雷诺嗪、尼可地尔、伊伐布雷定、长效硝酸酯类药物和血管紧张素转换酶抑制剂(ACEI)等[68]。
β 受体阻滞剂可与硝酸酯类药物联合应用,抑制硝酸酯类药物可能引起的压力感受器介导的反射性心动过速和收缩力增强。硝酸酯类药物既可扩张静脉容量,抵消β 受体阻滞剂介导的左心室舒张末期容积增加,又可扩张冠状动脉,降低β 受体阻滞剂可能引起的冠状动脉血管紧张度增加[69]。
β 受体阻滞剂也可以与二氢吡啶类钙拮抗剂合用,以减少后者引发的反射性心动过速。二氢吡啶类钙拮抗剂可降低β 受体阻滞剂可能引起的冠状动脉血管紧张度增加。β 受体阻滞剂与非二氢吡啶类钙拮抗剂联合应用有严重心脏抑制的潜在风险,应慎重。
2 β 受体阻滞剂滴定目标的选择
2.1 靶剂量
常用β 受体阻滞剂的靶剂量见表2[43,70-71]。美托洛尔缓释剂型与酒石酸美托洛尔相比,血药浓度更加稳定,对患者心率控制也更平稳持久。
2.2 靶心率为55~60 次/min[72]
研究显示高静息心率是全因死亡率和心血管死亡率的强预测因子[73]。出院静息心率55~65 次/min的患者随访24 个月时的不良心血管事件发生率最低[74]。因此,靶心率55~60 次/min 应作为重要的治疗观测指标之一。
建议以靶剂量作为β 受体阻滞剂剂量滴定目标,静息心率作为交感神经激活有效抑制及药物安全性的参考指标之一。在心率不低于靶心率的前提下,尽快滴定至靶剂量或最大耐受剂量。若静息心率明显低于靶心率,或患者对剂量不耐受,需进行剂量下调,避免发生心动过缓。根据2018 美国心脏病学会(ACC)、AHA 以及美国心律学会(HRS)指南,窦性心动过缓定义为窦性心率<50 次/min[75]及低血压等情况。
测量心率时的注意事项:(1)清晨自然醒(不用闹钟)后,起床前测得,以连续三天取平均值最为理想;(2)也可在一天中任一时刻仰卧位或坐位休息10 min 后测得;(3)通过心电图获得心率为首选,也可通过触摸脉搏(在无心律绝对不齐的情况下,如心房颤动和频发期前收缩)、心脏听诊计数心率获得;(4)避免温度、噪音等过多干扰因素[71]。
家庭自测时应用自动血压计也可显示心率数值,能够避免白大衣效应。但有关家庭自测心率与不良心血管事件相关性的研究有限。家庭自测心率的频次通常为每天早晚各测量2 次,取其均值。
3 β 受体阻滞剂在冠心病合并其他疾病患者中的应用推荐
3.1 冠心病合并高血压
·β 受体阻滞剂是首选,应尽早应用,快速滴定
·血压与心率双达标,血压应控制到130/80 mmHg 以下
·此类患者如无禁忌证应该长期用药
β 受体阻滞剂用于冠心病合并高血压患者的循证医学证据[76-85]显示,β 受体阻滞剂可降低血压和心脏负荷,改善心肌缺血,是此类患者首选的治疗药物。
ACS 合并高血压患者应尽早口服β 受体阻滞剂[86-87]。降压治疗研究的荟萃分析显示,收缩压每降低10 mmHg,冠心病相对风险减少17%,心力衰竭相对风险减少28%,全因死亡事件相对风险减少13%[88-89]。应根据血压和心率进行滴定,每周增加剂量直至达到靶剂量或最大耐受剂量。如果患者血流动力学稳定,但伴有前壁心肌梗死、血压持续不达标、左心室功能障碍或心力衰竭或糖尿病的患者,可联合使用ACEI 或血管紧张素Ⅱ受体拮抗剂(ARB)。目标血压为<130/80 mmHg,但舒张压不宜低于60 mmHg[90],冠心病合并高血压患者目标血压选择见图3。如无禁忌证应该长期用药。
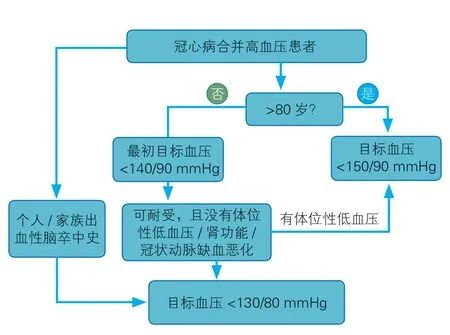
图3 冠心病合并高血压患者目标血压选择流程图
3.2 冠心病合并心力衰竭
·在无明显钠水潴留情况下,冠心病合并射血分数降低的心力衰竭(HFrEF)患者,首选β 受体阻滞剂,除非有禁忌证或不能耐受
·小剂量起始,逐步达到靶剂量或最大耐受剂量
·若无禁忌证,冠心病合并HFrEF 的患者均需长期应用β 受体阻滞剂
42%的新发心力衰竭可归因于ACS[53,91-99]。急性心力衰竭时,升高的左心室舒张期末压可导致心内膜下心肌缺血,神经激素过度激活可通过增加心肌收缩力,内皮功能障碍引起冠状动脉灌注降低,加重心肌缺血。HFrEF 患者长期应用β 受体阻滞剂(美托洛尔缓释剂型、比索洛尔及卡维地洛)能改善症状和生活质量,降低死亡、住院及猝死风险。冠心病合并心力衰竭患者的β 受体阻滞剂临床应用路径见图4。
适应证:(1)病情相对稳定的HFrEF 患者均应使用β 受体阻滞剂,除非有禁忌证或不能耐受(I,A)[102]:①心肌梗死后无症状性左心室收缩功能障碍[包括LVEF 降低和(或)局部室壁活动异常]的患者[102];②结构性心脏病,伴LVEF 下降的无症状心力衰竭患者[103];③有症状或既往有症状的NYHA 心功能分级Ⅱ~Ⅲ级、LVEF 下降、病情稳定的慢性心力衰竭患者应终生应用,除非有禁忌证或不能耐受[103];④心原性猝死的一级预防[104];⑤NYHA 心功能分级Ⅳ级心力衰竭患者在严密监护和专科医师指导下使用[103]。(2)控制射血分数保留的心力衰竭(HFpEF)患者的高血压[105];(3)冠心病合并心力衰竭患者,β 受体阻滞剂是控制心房颤动心室率的一线选择(I,A)。
临床应用:(1)尽早用药,起始剂量宜小,一般为靶剂量的1/8;(2)药物选择:选择已有证据证实可减少死亡率的β 受体阻滞剂,如美托洛尔缓释剂型、比索洛尔和卡维地洛[92,102];(3)滴定的剂量及过程需个体化,如患者能耐受前一剂量,每隔 2~4 周剂量加倍直到指南推荐的靶剂量,并坚持长期使用[102-103]。HFrEF 患者应用β 受体阻滞剂的初始计量和靶剂量见表5;(4)2018 年中国心力衰竭指南提出静息心率应降至60 次/min[102]。
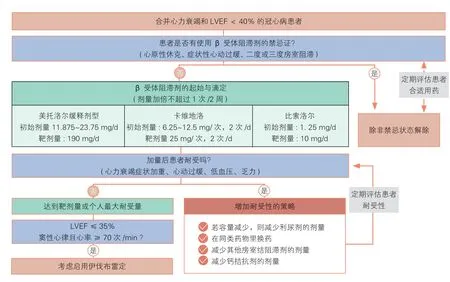
图4 冠心病合并心力衰竭患者的β 受体阻滞剂临床应用路径[100-101]
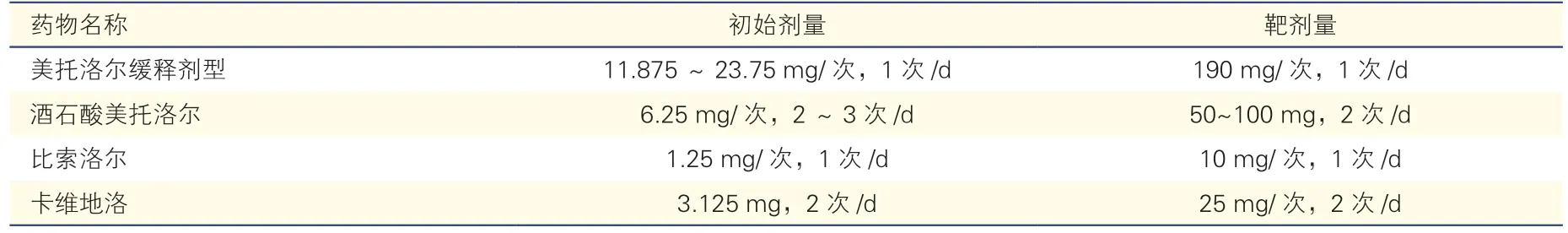
表5 慢性射血分数降低的心力衰竭患者应用β 受体阻滞剂的初始剂量和靶剂量
注意事项:(1)对所有新诊断HFrEF 患者应尽早使用β 受体阻滞剂和ACEI/ARB(除非有禁忌证或不耐受)[105],先用前者或后者并无分别。当患者处于肺淤血状态时,ACEI/ARB 耐受性更好。若患者无明显肺淤血及钠水潴留状态且静息心率比较快时,β 受体阻滞剂耐受性更好。
(2)部分HFrEF 患者可小剂量β 受体阻滞剂和ACEI/ARB 合用,交替和逐步增加剂量,分别达到各自的靶剂量。若β 受体阻滞剂已达到靶剂量,窦性心律≥70 次/min,LVEF ≤35%,可考虑加用伊伐布雷定。
(3)药物使用禁忌证参见相关指南[2]。
3.3 冠心病合并心律失常
·控制AMI 后早期心律失常,预防心室颤动,降低猝死风险,应首先考虑β 受体阻滞剂
·β 受体阻滞剂用于不伴有预激综合征心房颤动患者的心室率控制
β 受体阻滞剂用于冠心病合并快速型心律失常患者,可预防心室颤动,降低猝死风险及控制心房颤动及心房扑动的心室率,特别是显著减少室性心律失常[37,106-112]。临床推荐与应用见表6。
根据2018 年苏格兰校际指南网络-152(SIGN-152)指南[114],持续性或阵发性心房颤动患者应以静息心率<100 次/min 作为最初目标。合并束支阻滞不是β 受体阻滞剂的禁忌证。冠心病合并心律失常患者的β 受体阻滞剂临床应用路径见图5。

表6 β 受体阻滞剂用于冠心病合并心律失常患者的临床推荐
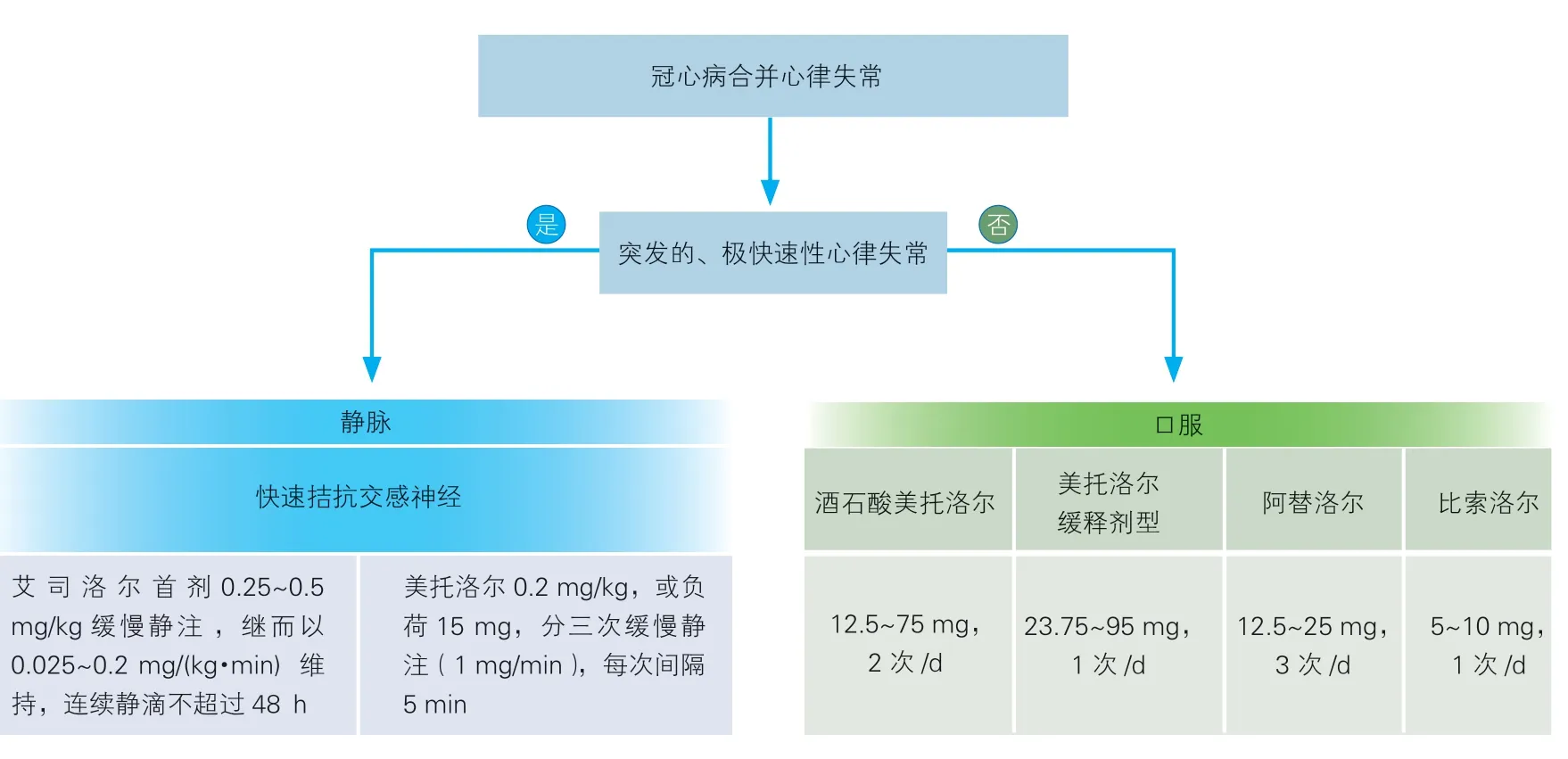
图5 冠心病合并心律失常患者的β 受体阻滞剂临床应用路径
3.4 冠心病合并交感电风暴
·β 受体阻滞剂是预防及治疗心肌梗死后电风暴的重要方法之一,推荐静脉注射
交感电风暴定义为24 h 内自发≥2 次的多形性室性心动过速和(或)心室颤动。β 受体阻滞剂是预防及治疗AMI 后电风暴的重要方法之一[116-117],优于胺碘酮、利多卡因等抗心律失常药物。早期、及时、足量应用,充分阻断交感活性是治疗电风暴的关键,可在患者生命体征或心功能允许的前提下静脉推注,待稳定后决定是否持续静脉泵入维持[如艾司洛尔负荷量0.5 mg/(kg·min),维持量50 μg/(kg·min)的速度静滴,最大可增加到300 μg/(kg·min)[118]],并及时转换为口服治疗。
3.5 冠心病合并主动脉夹层
·紧急药物治疗首选静脉β 受体阻滞剂
·尽快达到目标心率50~60 次/min,收缩压达到100~120 mmHg
β 受体阻滞剂是治疗主动脉夹层的基础,推荐所有患者应用缓解疼痛和控制血压的药物(I,C)[119],对于非复杂的B 型主动脉夹层,首先推荐药物治疗。紧急药物治疗首选静脉β 受体阻滞剂,如美托洛尔5 mg,稀释为5 ml 溶液后静脉注射5 min,可给3 个剂量。尽早开始口服给药,尽快达到目标心率为50~60 次/min,收缩压为100~120 mmHg[120]。长期治疗时,β 受体阻滞剂、CCB、ACEI 和ARB 均为一线治疗药物。目标血压<130/80 mmHg[121]或收缩压<120 mmHg[120]。长期应用β 受体阻滞剂可以减少慢性B 型主动脉夹层的扩张并降低晚期夹层相关主动脉手术的发生率,降低再住院费用[122]。
3.6 冠心病合并糖尿病
·β 受体阻滞剂用于冠心病合并糖尿病患者获益明确
·建议使用高选择性β1受体阻滞剂(如美托洛尔和比索洛尔)和具有α1阻滞活性的β 受体阻滞剂(如卡维地洛)进行治疗
β 受体阻滞剂对心血管疾病患者糖脂代谢的影响受到了广泛关注,原因是非选择性β 受体阻滞剂可能影响胰岛素的释放或者掩盖低血糖症状。临床研究结果证实冠心病合并糖尿病患者β 受体阻滞剂治疗的获益明确。MERIT-HF 研究亚组结果显示,美托洛尔缓释剂型治疗合并2 型糖尿病的心力衰竭患者具有良好的耐受性,与无糖尿病心力衰竭患者的高血糖反应、低血糖反应及糖尿病性溃疡发生率均相似[123]。中国一项研究显示,稳定性心绞痛患者经美托洛尔缓释剂型95 mg 或190 mg 治疗8 周后,空腹血糖、总胆固醇和甘油三酯治疗前后均无显著改变[124]。
3.7 冠心病拟行冠状动脉旁路移植术
·除非有禁忌证,否则伴有心肌梗死的患者应在行冠状动脉旁路移植术(CABG)至少24 h 前使用β 受体阻滞剂
·推荐β 受体阻滞剂用于CABG 术后二级预防
β 受体阻滞剂用于冠心病拟行CABG 患者可降低短期和长期死亡风险,减少主要不良心血管事件[125-128]。
应遵循从小剂量开始的原则,逐渐加量,以达到靶剂量或最大耐受剂量,使用过程中注意监测血压,保持血流动力学稳定,长期使用[129]。具体临床应用路径见图6。
3.8 冠心病合并慢性肾病
·ACS 合并慢性肾病患者除非有β 受体阻滞剂应用禁忌证,应常规使用β 受体阻滞剂
ACS 患者合并慢性肾病在临床较为常见[130],预后较差,死亡率和出血发生率较高。慢性肾病合并ACS 患者的药物治疗科学声明[131-132]强调,推荐无禁忌证患者常规使用β 受体阻滞剂治疗。冠心病合并慢性肾病患者应用β 受体阻滞剂有助于降低20%~24%的全因死亡风险。
药物剂量调整根据的肾功能估测方法,最常用的是Cockcroft-Gault(CG)公式[130]。阿替洛尔从肾脏排泄,肌酐清除率(CrCl)<35 ml/(min·1.73 m2)的患者建议进行剂量调整:对于CrCl 在15~35 ml/(min·1.73 m2)的患者,剂量50 mg/d;CrCl <15 ml/(min·1.73 m2)的患者则减量至12 mg/d。美托洛尔、普萘洛尔与卡维地洛均为肝脏代谢,5%的口服剂量经尿液排泄,因此无需根据肾功能损害程度进行剂量调整。轻中度肝、肾功能不全的患者通常不需要调整比索洛尔的剂量,晚期肾功能衰竭[CrCl<20 ml/(min·1.73 m2)]和严重肝功能异常的患者,每日剂量不得超过10 mg。
3.9 冠心病合并慢性阻塞性肺病
·慢性阻塞性肺病(COPD)不是β 受体阻滞剂的禁忌证,建议应用选择性β1受体阻滞剂
·无论是否存在COPD,缺血性心脏病都应根据指南治疗
尽管理论上β 受体阻滞剂可能对 COPD 患者产生不利影响,实际临床研究结论却相反。因此,冠心病合并COPD 不是应用β 受体阻滞剂的禁忌证[133]。关于伴有冠心病的COPD 患者,2018 年 GOLD 指南建议[134]:(1)除外活动期哮喘,缺血性心脏病都应根据指南治疗;(2)COPD 合并心力衰竭患者,除非有证据表明应用安全,否则通常不处方非选择性β 受体阻滞剂。应该应用高选择性β1受体阻滞剂,并监测肺功能,警惕气道高反应性。
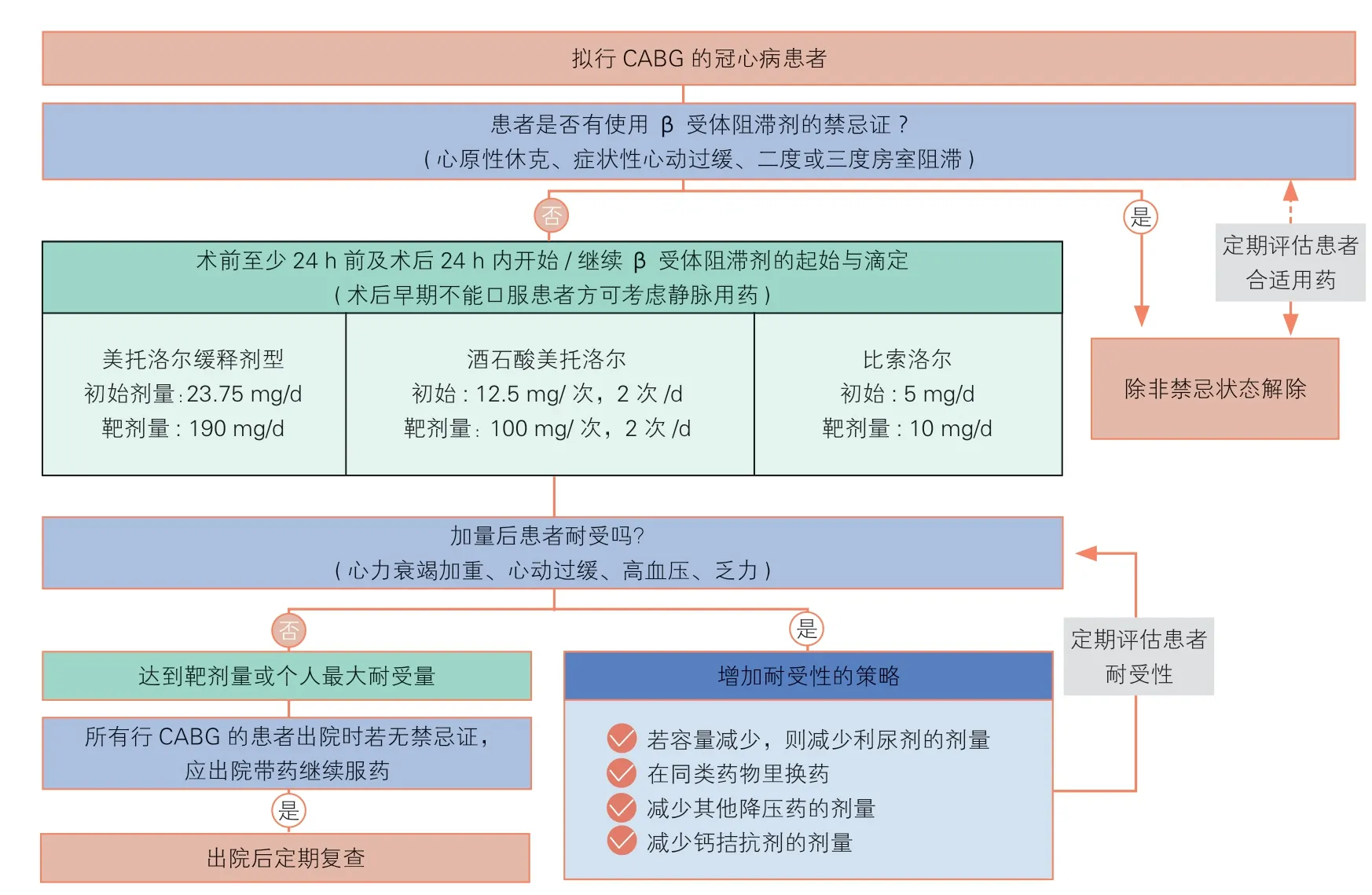
图6 冠心病患者行冠状动脉旁路移植术的β 受体阻滞剂临床应用路径
4 总结
(1)β 受体阻滞剂广泛应用于冠心病的防治,是治疗ACS 及SCAD 患者的基石。
(2)冠心病患者β受体阻滞剂应用遵循“BETA”原则,即Beneficial assessment(获益评估)、Enough dosage(足 量应用)、Timely usage(及时使 用)、Adequate titration(充分滴定)。
(3)如无禁忌证,推荐ACS 患者入院24 h 内口服β 受体阻滞剂,或酌情静脉使用,应每日评估血压、心率等,结合缺血症状发作情况和心功能,在不低于靶心率的前提下,滴定至靶剂量或患者最大耐受剂量。
(4)糖尿病、COPD 等不是β 受体阻滞剂在冠心病患者应用的禁忌证,所有SCAD 患者尤其是劳力型心绞痛患者均应使用β 受体阻滞剂作为初始治疗。
(5)β 受体阻滞剂应长期用药,是冠心病二级预防的基础药物之一。
(6)若冠心病患者住院期间未能达到滴定目标,出院后应在门诊继续滴定,建议患者在家规律监测血压和心率。
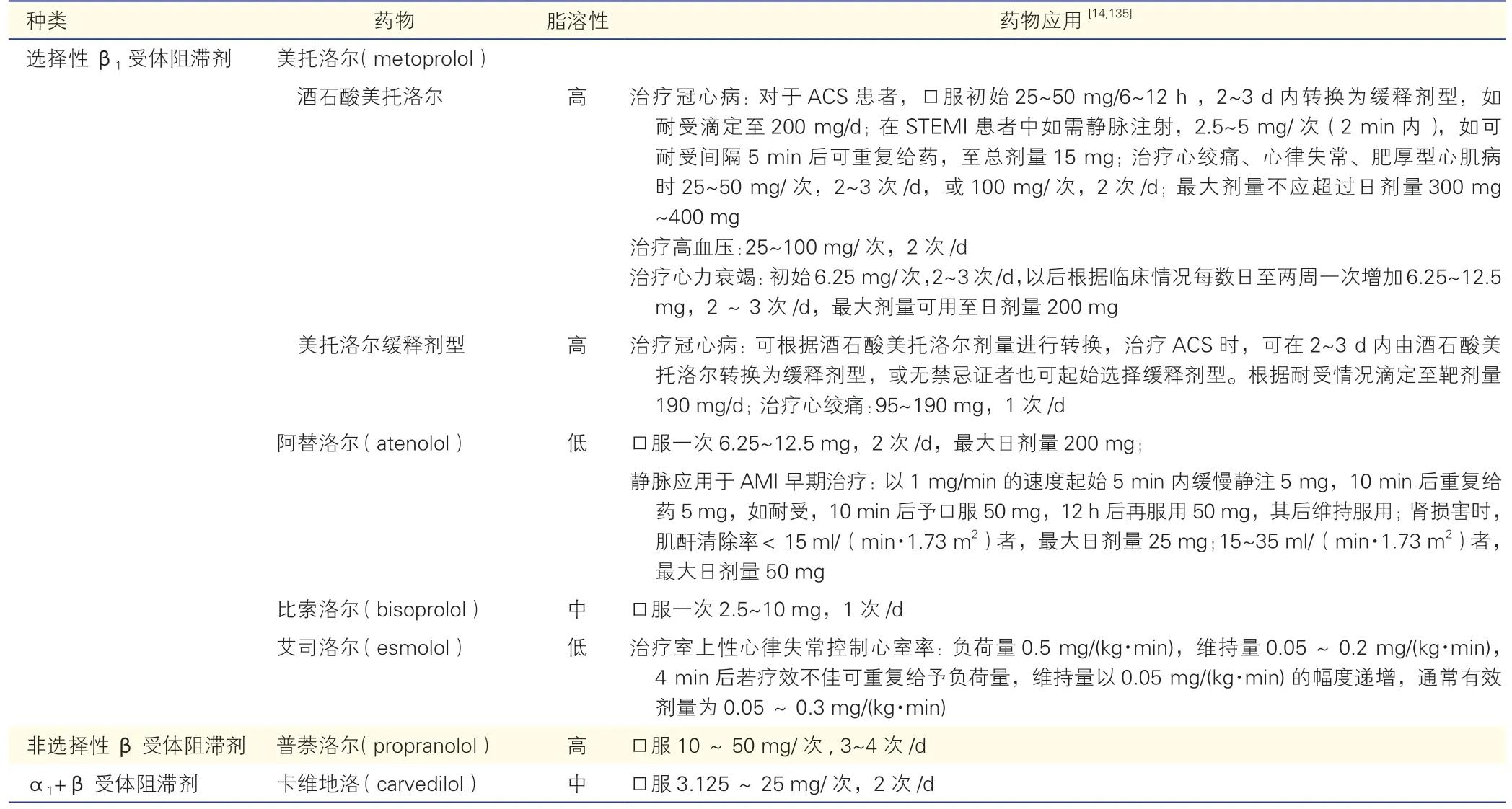
附表1 国内常用β 受体阻滞剂的分类和适应证[8,56,135]
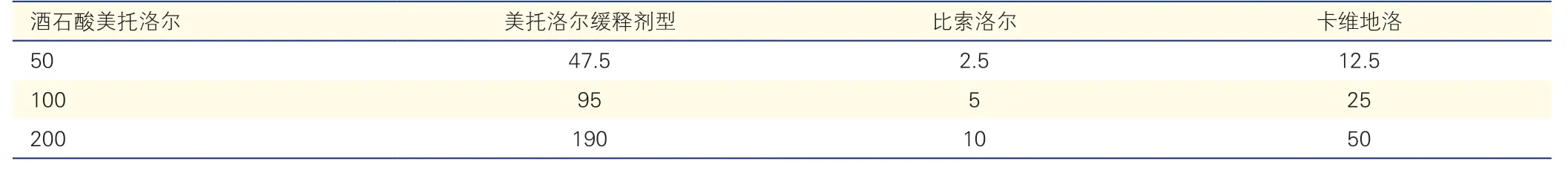
附表2 不同选择性β 受体阻滞剂之间日剂量(mg)转换参考[69-71]
共识专家委员会成员(按姓名首字母排序):陈韵岱(中国人民解放军总医院第一医学中心),程翔(华中科技大学同济医学院附属协和医院),程能能(复旦大学药学院),董少红(深圳市人民医院),董吁钢(中山大学附属第一医院),傅国胜(浙江大学医学院附属邵逸夫医院),傅向华(河北医科大学第二医院),高传玉(河南省人民医院),葛均波(复旦大学附属中山医院),郭继鸿(北京大学人民医院),黄峻(江苏省人民医院),霍勇(北京大学第一医院),蒋学俊(湖北省人民医院),梁春(第二军医大学附属长征医院),Michael Fu 傅良雄(瑞典哥德堡大学医院),彭道泉(中南大学湘雅二医院),邵春丽(中国医学科学院阜外医院),施仲伟(上海交通大学医学院附属瑞金医院),陶剑虹(四川省人民医院),吴学思(首都医科大学附属北京安贞医院),徐标(南京大学医学院附属鼓楼医院),杨新春(首都医科大学附属北京朝阳医院),于波(哈尔滨医科大学附属第二医院),袁祖贻(西安交通大学第一附属医院),张萍(北京清华长庚医院),张运(山东大学齐鲁医院)
共识撰写组成员(按姓名首字母排序):董蔚(解放军总医院第一医学中心),汪京嘉(中国医学科学院阜外医院)
利益冲突:本共识修订期间,阿斯利康投资(中国)有限公司支持了修订工作会议,但不参与或影响共识学术内容及证据评估,共识保持独立性
