桥本氏甲状腺炎患者外周血免疫调节细胞比例异常①
2019-11-20陆西宛朱丽华卞荣蓉
何 珂 陆西宛 朱丽华 卞荣蓉 姜 燕
(无锡市中医医院(南京中医药大学无锡附属医院)内分泌科,无锡214000)
桥本氏甲状腺炎(Hashimoto′s thyroiditis,HT),又称慢性淋巴细胞性甲状腺炎,是一种以自身甲状腺组织为抗原,甲状腺过氧化物酶抗体(Thyroid peroxidase antibody,TPOAb)、甲状腺球蛋白抗体(Thyroglobulin antibody,TGAb) 为抗体的慢性自身免疫性疾病[1-3]。HT病因复杂,其发病机制与遗传、免疫及环境等因素相关,表现为淋巴细胞浸润,自身抗原特异性T淋巴细胞的产生、特异性甲状腺自身抗体的升高,以及甲状腺滤泡结构的破坏[4,5]。HT是甲状腺特异性自身免疫性疾病,抑制性T细胞在一定条件下,可异常允许辅助性T细胞与抗原相互作用,并直接作用于甲状腺细胞,造成甲状腺细胞损伤,但具体免疫学机制尚未完全清楚。免疫学角度研究下,桥本氏甲状腺炎是细胞免疫和体液免疫相互作用的结果,外在表现为淋巴细胞亚群的失衡和细胞因子变异[6],抑制性T细胞、辅助性T细胞、B淋巴细胞、NKT细胞等免疫调节细胞亚群调控并作用于人体的免疫耐受机制,在HT等自身免疫性甲状腺疾病的发生及病程进展中起一定作用。本研究通过采用流式细胞术检测免疫调节细胞亚群比例,观察HT患者与健康对照外周血免疫调节细胞比例间的差异,探讨免疫调节细胞亚群在HT发生发展中的作用。
1 资料与方法
1.1一般资料 选自2017年7月至2018年7月于无锡市中医医院内分泌科确诊的HT患者88例,患者均为甲功正常或亚临床甲减患者,其中男11例,女77例,年龄22~70岁,平均年龄(42.23±12.47)岁。HT诊断依据桥本氏甲状腺炎森田陆诊断标准:①弥漫而坚韧的甲状腺肿大;②血清TPOAb和/或TGAb阳性;③甲状腺机能正常/亢进/减退;④超声特点:桥本甲亢及甲功正常的甲状腺实质回声以弥漫性减低、局限性片状减低,桥本甲减的实质回声以弥漫性减低伴纤维条索样强回声,多呈网格状。CDFI:桥本甲亢患者呈现丰富彩色血流,桥本甲减和甲功正常患者血流略呈增多表现[7]。排除标准:①伴有严重心、脑、肝、肾疾病患者;②伴有肿瘤、风湿或血液系统疾病患者;③合并Graves病,甲亢危象、黏液性水肿昏迷者;④妊娠或哺乳期妇女。
正常对照组:在本院健康体检的人群中,随机选取102例性别年龄匹配的健康者作为对照,男13例,女89例,年龄25~69岁,平均年龄(44.70±13.06)岁。本研究已通过医院伦理委员会审核(伦理审查编号2018011716),研究前所有患者均签署知情同意书。
1.2方法
1.2.1患者甲状腺功能、抗体及甲状腺体积检测 分别留取HT患者及正常对照者外周静脉血,采用电化学发光法检测血清TSH (参考范围0.27~4.20 mU/L)、FT3 (参考范围:3.1~6.8 pmol/L)、FT4 (参考范围:12.0~22.0 pmol/L)、TGAb (参考范围:0~115 U/ml)、TPOAb (参考范围:0~34 U/ml)、TRAb (参考范围:0~1.75 U/L)。甲状腺双叶左右、前后及上下径采用彩色多普勒超声测量,甲状腺体积(cm3)=左右径(cm)×前后径(cm)×上下径(cm)×0.479。
1.2.2淋巴细胞亚群检测 流式细胞术检测淋巴细胞亚群数目及其比例:①CD3+总T淋巴细胞;②CD3+CD4+辅助性T细胞;③CD3+CD8+抑制性T细胞;④CD4+/CD8+辅助性T细胞/抑制性T细胞比值;⑤CD3-CD19+B淋巴细胞;⑥CD3-CD(16+56)+NKT细胞。
取EDTA抗凝全血标本2 ml,A、B管中各加入50 μl全血;A管中加入CD3-FITC/CD8-PE/CD45-PreCP/CD4-APC荧光标记抗体10 μl,B管中加入CD3-FITC/CD16+CD56-PE/CD45-PreCP/CD19-APC荧光标记抗体10 μl(荧光团标记的抗体均为 Beckman Coulter公司产品);混匀,室温避光反应15 min;加入FACSysing(1×)450 μl/管,充分混匀,室温避光反应10 min;每管加入PBS 1 ml,1 500 r/min离心5 min,小心弃上清;加入PBS 500 μl,混匀,BD FACSCalibur流式细胞仪检测淋巴细胞亚群。

2 结果
2.1HT组与对照组甲状腺功能、抗体及甲状腺体积比较 与正常对照组相比,HT患者TSH水平升高(P<0.01),FT4水平显著下降(P<0.01),而FT3水平差异无统计学意义;甲状腺相关抗体TPOAb(P<0.01)、TGAb(P<0.01)显著升高,而TRAb未见明显变化;甲状腺体积尽管HT组略大于正常对照,但差异无明显统计学意义(表1)。
2.2HT组与对照组外周血T淋巴细胞亚群比较 与对照组相比,HT患者抑制性T细胞比例降低(24.74±6.42 vs.26.97±5.25,P<0.05),辅助性T细胞比例升高(42.37±8.39 vs.39.15±9.91,P<0.05), 辅助性T 细胞/抑制性T细胞比例升高(1.90±0.81 vs.1.54±0.59,P<0.01),总T细胞比例差异未见明显统计学意义(69.20±7.98 vs.68.43±9.39,P>0.05),见图1、表2。
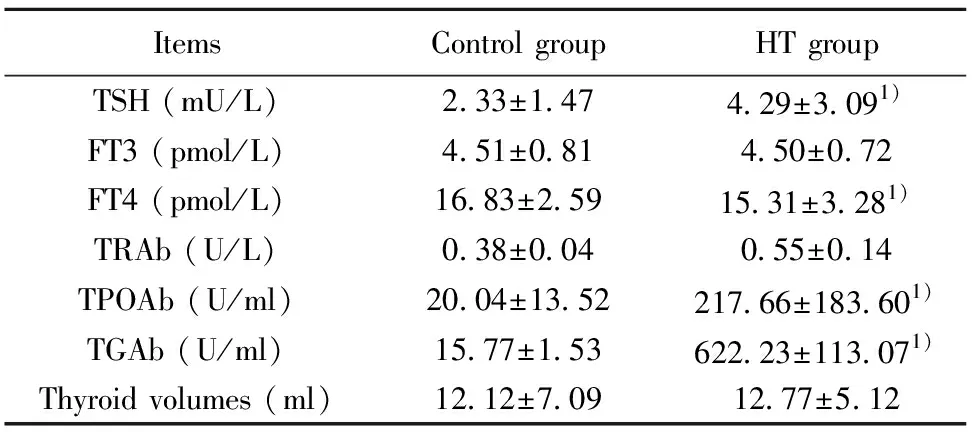
ItemsControl groupHT groupTSH (mU/L)2.33±1.474.29±3.091)FT3 (pmol/L)4.51±0.814.50±0.72FT4 (pmol/L)16.83±2.5915.31±3.281)TRAb (U/L)0.38±0.040.55±0.14TPOAb (U/ml)20.04±13.52217.66±183.601)TGAb (U/ml)15.77±1.53622.23±113.071)Thyroid volumes (ml)12.12±7.0912.77±5.12
Note:1)P<0.01 vs.control group.
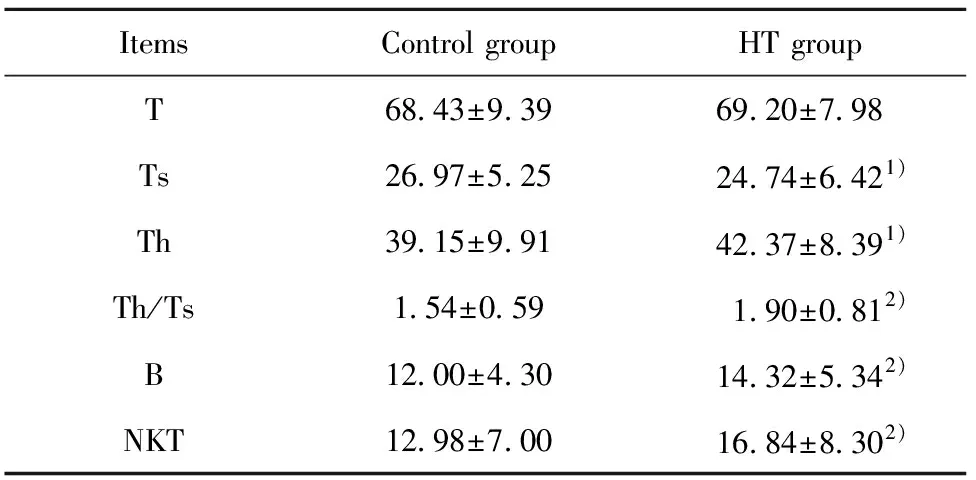
ItemsControl groupHT groupT68.43±9.3969.20±7.98Ts26.97±5.2524.74±6.421)Th39.15±9.9142.37±8.391)Th/Ts1.54±0.591.90±0.812)B12.00±4.3014.32±5.342)NKT12.98±7.0016.84±8.302)
Note:1)P<0.05,2)P<0.01 vs.control group.

图1 采用流式细胞术检测HT组与对照组外周血T淋巴细胞亚群比例Fig.1 Proportions of T lymphocyte subsets in peripheral blood of HT group and control group detected by flow cytometry
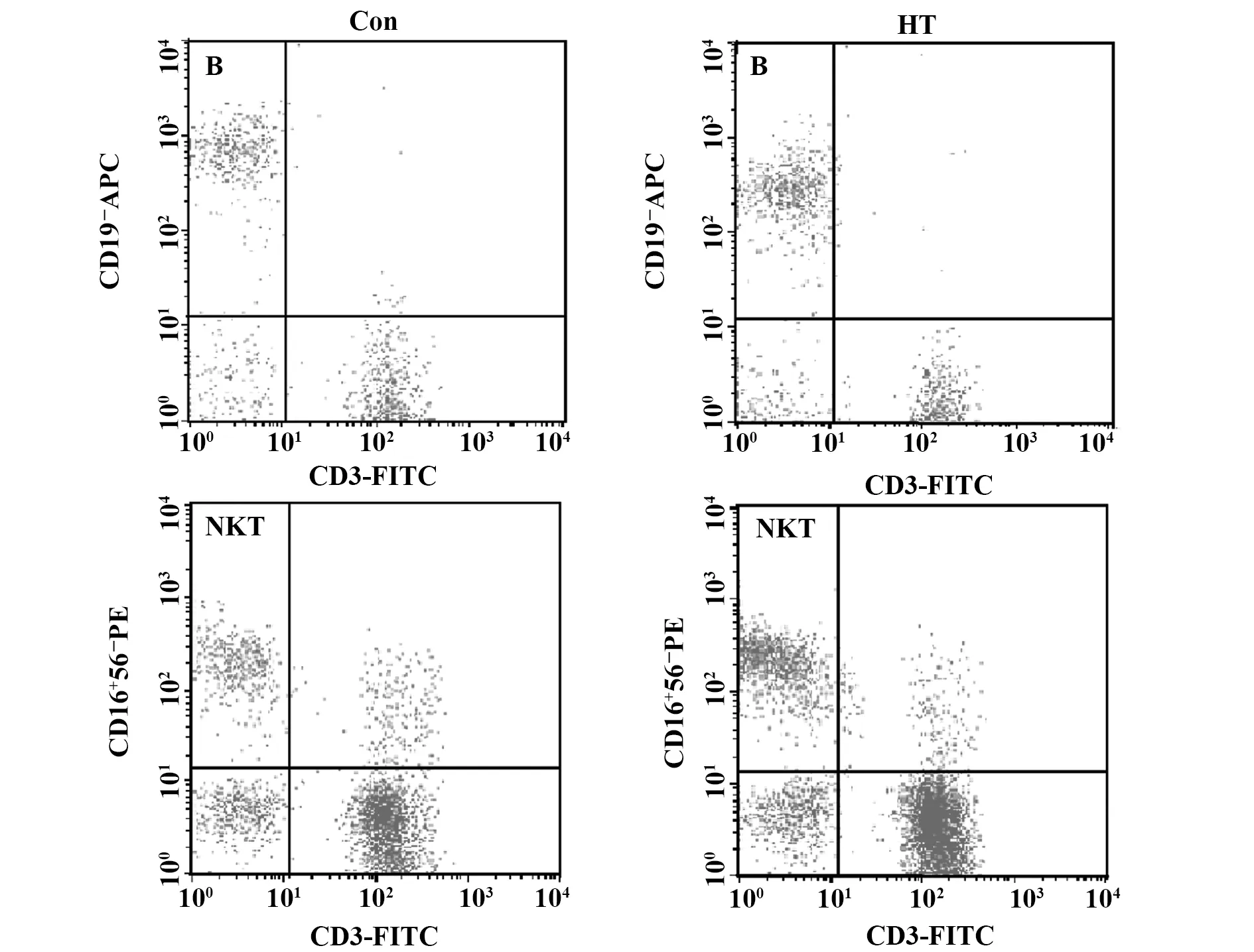
图2 采用流式细胞术检测HT组与对照组外周血B淋巴细胞、NKT细胞比例Fig.2 Proportions of B lymphocytes and NKT cells in peripheral blood of HT group and control group detected by flow cytometry
2.3HT组与对照组外周血B淋巴细胞水平比较 与对照组相比,HT患者B淋巴细胞比例显著升高(14.32±5.34 vs.12.00±4.30,P<0.01),见图2、表2。
2.4HT组与对照组外周血NKT细胞水平比较 与正常对照组相比,HT患者NK细胞比例显著升高(16.84±8.30 vs.12.98±7.00,P<0.01),见图2、表2。
3 讨论
桥本氏甲状腺炎是甲状腺特异性自身免疫性疾病,发病率在0.3%~10%,40~60岁约占56%,男女比例约1∶7[8,9]。TPO被认为是HT的致病因素之一,TPOAb通过激活补体、抗体依赖细胞介导的细胞毒作用和致敏的NKT细胞直接杀伤等机制,引发一系列免疫反应,使甲状腺激素合成减少,导致甲状腺机能减退。TPOAb阳性是发生甲状腺机能减退的危险因素,TPOAb滴度反映淋巴细胞的浸润程度。TGAb则是TG的自身抗体,其结合使TG水解增加,从而影响甲状腺素的合成,TGAb在AITD中阳性率较高,作为诊断AITD的另一指标[10]。因而,在临床上检测血清TPOAb、TGAb的滴度,可作为HT诊断、治疗和预后的重要依据。本研究中,入组的HT患者TSH升高,FT4下降,FT3无明显统计学差异,甲状腺相关抗体TPOAb、TGAb显著升高,TRAb未见统计学差异,结合甲状腺彩超,严格符合HT诊断标准。
HT是T细胞介导的甲状腺特异性自身免疫性疾病。在本研究中,与健康对照组相比,HT患者外周血抑制性T细胞数目降低,而辅助性T细胞数目增多,辅助性T细胞/抑制性T细胞比例升高,提示HT患者体内存在抑制性T细胞的缺陷及辅助性T细胞比例的失衡。与研究报道一致,在HT外周血中,由于辅助性T细胞功能相对活跃,而抑制性T细胞存在数目的减少、甚至功能的缺陷,辅助性T细胞与抑制性T细胞之间的平衡被破坏,从而表现为甲状腺免疫功能的紊乱[11]。抑制性T细胞,又称为Treg细胞,能通过细胞间直接接触或间接分泌TGF-β、 IL-10等细胞因子,在辅助性T细胞亚群主要包括Th1、Th2的分化及Th1/Th2平衡中起重要作用[12,13]。在实验动物和人体研究中均已表明,抑制性T细胞数目的减少或/和功能的降低与 HT 和毒性弥漫性甲状腺肿(Graves′s disease,GD)的发生及发展密切相关。去除Treg可明显提高实验动物GD的发生率,而进一步去除Treg可使其向HT转化[14],进一步证实Treg异常及免疫耐受缺陷在HT发病中的作用。
HT是细胞免疫和体液免疫共同作用的结果,特定因素作用下,机体产生的特异性CD4+T淋巴细胞主要针对甲状腺自身抗原,其活化自身反应性B淋巴细胞至甲状腺进而产生自身抗体。B淋巴细胞浸润甲状腺组织,产生大量的TGAb、TPOAb等抗体,使甲状腺发生细胞浸润性炎症,大量淋巴细胞、自然杀伤细胞、浆细胞和巨噬细胞浸润,甲状腺滤泡上皮细胞破坏、损伤,最终表现为甲减[6,15]。本研究中,HT患者外周血B细胞比例与健康对照相比显著升高,提示B淋巴细胞在HT发生发展中发挥重要作用。
NKT细胞是T淋巴细胞亚群之一,表面既可以恒定表达T细胞受体,也可以表达NK细胞的表面分子,因而同时具备NK细胞和T淋巴细胞的一些特性。IFN-γ、IL-4等细胞因子则由活化后的NKT细胞快速、大量分泌,因NKT细胞同时表达IFN-γ及IL-4,NKT细胞的异常也伴随自身免疫性甲状腺疾病的发生和发展[16]。此外,IFN-γ还可以通过抑制TPO、TG、促甲状腺激素受体及钠/碘同向转运体等的表达,抑制甲状腺激素的合成。本研究中,HT患者外周血NKT细胞比例与健康对照组相比显著上升,提示NKT细胞参与HT的发病机制。
综上,HT患者外周血中存在免疫调节细胞的失衡及免疫功能的紊乱,抑制性T细胞比例下降,而辅助性T细胞、B淋巴细胞及NKT细胞比例上升。抑制性T细胞、辅助性T细胞、B淋巴细胞及NKT细胞等作为免疫调节细胞,均在HT的发生及病程发展中起重要作用,但其具体发病机制及免疫学作用还有待进一步探索,为HT等自身免疫性甲状腺疾病的免疫学诊断及治疗提供新思路。
