ICU呼吸机相关性肺炎病原菌分布和耐药性分析
2017-09-16许家宣祝海滨
刘 璐 ,魏 欣,许家宣,祝海滨
ICU呼吸机相关性肺炎病原菌分布和耐药性分析
刘 璐 ,魏 欣,许家宣,祝海滨
目的 了解我院ICU呼吸机相关性肺炎(ventilator-associated pneumonia, VAP)的病原菌分布和耐药性状况,为临床合理应用抗菌药物提供病原学依据。方法 回顾性分析2014年1月—2016年12月我院ICU诊断为VAP的118例患者的基本资料,并分析气管深部分泌物的病原菌的构成比和药敏试验结果。结果 从118例VAP确诊患者气管深部分泌物中共检出130株病原菌。其中革兰阴性菌103株(79.23%),革兰阳性菌20株(15.38%),真菌7株(5.38%)。革兰阴性菌主要包括:鲍曼溶血不动杆菌33株(32.04%),粘质沙雷菌20株(19.42%)、肺炎克雷伯杆菌18株(17.47%),铜绿假单胞菌11株(10.68%),大肠埃希菌10株(9.71%);革兰阳性菌主要为金黄色葡萄球菌10株(50.00%)。其中粘质沙雷菌、肺炎克雷伯菌、铜绿假单胞菌和大肠埃希菌对亚胺培南和阿米卡星的耐药率均低于10.00%,而鲍曼溶血不动杆菌对多种常见抗生素的耐药率均超过80.00%(美罗培南81.97%、阿米卡星83.61%、头孢曲松88.33%、左氧氟沙星80.33%)。金黄色葡萄球菌对万古霉素、利奈唑胺和替考拉宁均敏感。结论 我院ICU中VAP患者感染主要以革兰阴性菌为主,且存在多重耐药现象。了解VAP的病原菌分布和耐药性,对于合理应用抗生素、提高治愈率等方面有极大帮助。
ICU;呼吸机相关性肺炎;耐药性
ICU是医院感染的高危部门,机械通气是ICU使用率较高的操作,也是成功抢救危重患者的重要前提,但是因其直接将患者的呼吸系统与外界环境相通,常常导致呼吸机相关性肺炎(ventilator associated pneumonia, VAP)院内感染的发生,造成患者病情加重,费用增加,住院时间延长,甚至死亡。导致VAP的病原菌常常具有多重耐药性,有些甚至泛耐药或全耐药,因此,了解 ICU中VAP患者的病原菌分布及耐药情况,有利于对呼吸机应用患者的诊治及预后具有指导作用。
1 资料与方法
1.1 临床资料 收集淮南市第一人民医院ICU 2014年1月—2016年12月期间诊断为VAP的118例患者,且均接受呼吸机机械通气48 h以上。118例患者中,男82例,女36例,年龄为21~88岁,平均为(61.2±18.6)岁。单纯气管插管40例,气管插管后气管切开78例。诊断标准参考《医院获得性肺炎诊断和治疗指南》[1]。该指南中指出:使用呼吸机机械通气(包括气管插管和气管切开)48 h以上或是撤离呼吸机48 h以内,胸部影像学提示患者存在进行性增大或新发的肺部浸润性阴影,且患者具有实质性体征变化或可闻及肺部湿性啰音。并具备下列4种条件之一。①体温>37.5 ℃;②白细胞计数>10×109/L;③呼吸道有脓性分泌物;④呼吸道的分泌物经培养有新的病原菌。同时,对于人工气道培养出的定植菌(如鲍曼溶血不动杆菌、铜绿假单胞菌),要求标本重复送检,并结合血培养或其他无菌体液(如胸腔积液、脑脊液等)培养结果综合评定其是否为致病菌。
1.2 方法 痰涂片合格(痰涂片进行革兰染色,在低倍镜下检测20~40个视野,观察白细胞数量和上皮细胞数量的多少来初步判断标本是否合格,至少达到B等级要求:白细胞>25 个/低倍视野,上皮细胞<25 个/低倍视野)标本才进行痰培养;质量控制菌株、金黄色葡萄球菌(ATCC 25913)、大肠埃希菌(ATCC 25922)均购自中华人民共和国国家卫生和计划生育委员会生物鉴定所。将呼吸道分泌物标本接种于麦康凯培养基、血琼脂平板、巧克力平板,37 ℃,5%CO2环境下培养18~24 h,采用Phoenix100全自动细菌鉴定分析仪(美国BD公司)及其配套的革兰阳性菌、革兰阴性菌鉴定和药敏综合反应板进行细菌鉴定和药敏试验。只有检测出致病菌以及异常优势生长的条件致病菌才认为培养结果为阳性。采用MIC法进行药敏试验。结果参照“美国临床实验室标准化研究所(CLSI)文件2017版”[2]的标准判读。
2 结 果
2.1 病原菌分布结果 从118例VAP患者中分离出130份病原菌标本,其中革兰阴性菌103株,占79.23%;革兰阳性菌20株,占15.38%;真菌7株,占5.38%。革兰阴性菌和革兰阳性菌分布构成比分别见表1和表2。7株真菌中,3株为白色念珠菌,2株为克柔氏念珠菌,2株为曲霉菌。
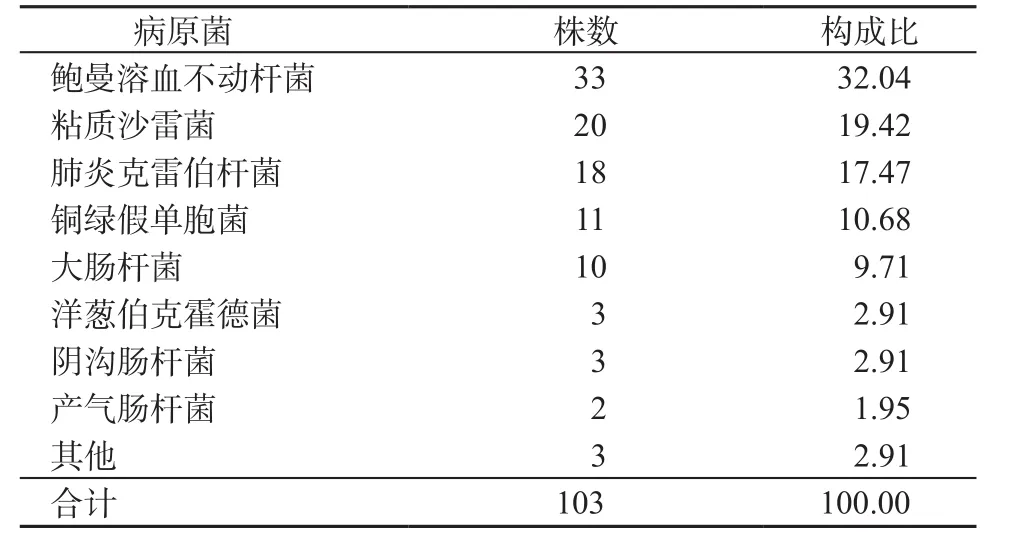
表1 ICU送检标本分离革兰阴性菌分布构成比(%)Table 1 Distribution ratio of Gram negative bacteria isolated from ICU specimens(%)
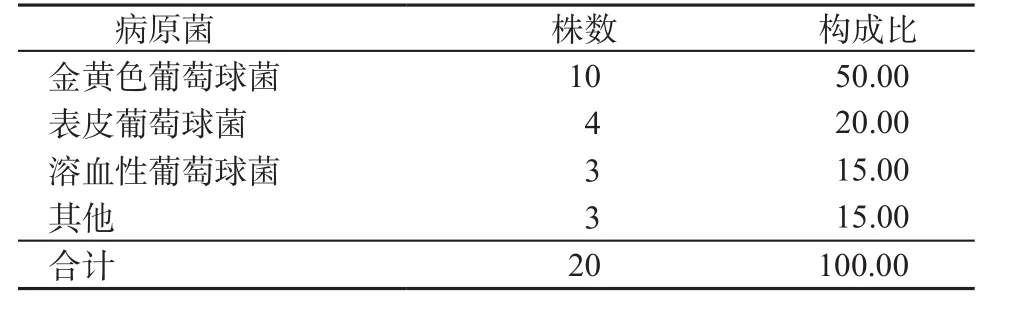
表2 ICU送检标本分离革兰阳性菌分布构成比(%)Table 2 Distribution ratio of Gram positive bacteria isolated from ICU specimens(%)
2.2 主要革兰阴性菌耐药性结果 检出率较高的前5位革兰阴性菌分别为鲍曼溶血不动杆菌、粘质沙雷菌、肺炎克雷伯杆菌、铜绿假单胞菌及大肠杆菌。病原菌的耐药率结果见表3。
2.3 主要的革兰阳性菌耐药性结果 在鉴定出的10株金黄色葡萄球菌中,有8株为耐甲氧西林金黄色葡萄球菌,但所有的金黄色葡萄球菌对万古霉素、利奈唑胺和替考拉宁均敏感,对阿莫西林/克拉维酸、青霉素、复方新诺明、环丙沙星、哌拉西林、庆大霉素、四环素、左氧氟沙星等耐药性较高(>50%);对厄他培南、美罗培南、亚胺培南、头孢吡肟、头孢噻肟等耐药性较低(<10%)。
3 讨 论
VAP的发病率为15%~65%,病死率为23%~47%[3-4],是医院获得性肺炎重要的死亡原因。根据流行病学调查的结果,VAP病原菌的分布存在地区性差异[5-6],不同区域、气候条件、抗生素应用习惯等多种因素均可导致不同区域甚至同一区域的不同医疗机构之间VAP患者的病原菌分布存在差异。因此,临床上在药敏试验结果报告前治疗VAP时,除经验性应用高效抗生素外,还应结合医院动态病原菌监测结果合理应用抗菌药物。
本调查中发现在我院ICU的VAP患者中鉴定出的粘质沙雷菌、肺炎克雷伯杆菌、铜绿假单胞菌、大肠杆菌对典型β-内酰胺类及喹诺酮类抗生素均有较高的耐药性,而对美罗培南和亚胺培南耐药率相对较低,提示临床应首选碳青霉烯类抗生素或与阿米卡星治疗联合应用,并注意氨基糖苷类抗生素的肾毒性和耳毒性。鲍曼溶血不动杆菌几乎对所有抗生素(除四环素外)的耐药率均超过了80.00%,对美罗培南的耐药率也高达81.97%,提示鲍曼溶血不动杆菌院内感染的多重耐药非常严重。目前认为单一种类抗生素治疗多重耐药的鲍曼溶血不动杆菌的疗效有限,提倡采用抗生素联合应用的治疗策略[7-8]。替加环素和多黏菌素B已经成为治疗多重耐药的鲍曼溶血不动杆菌的最后选择[7,9]。
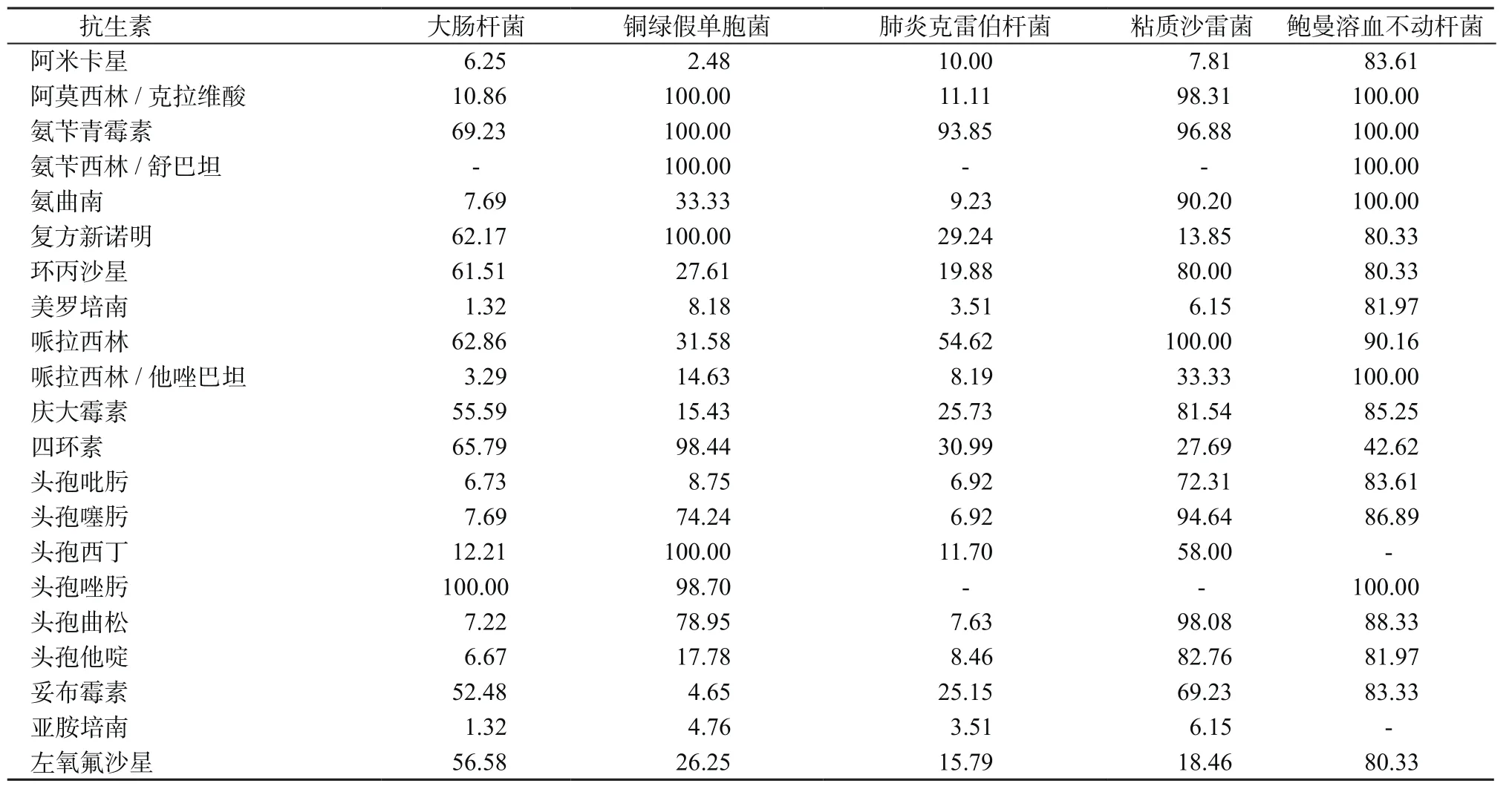
表3 主要革兰阴性菌耐药率(%)Table 3 Antimicrobial resistance of Gram negative bacteria(%)
VAP发病早期尚缺乏快速有效的病原学诊断方法。因此,如临床高度怀疑VAP时,应经验性使用抗生素,最初经验治疗抗生素的抗菌谱应覆盖可能的致病菌,包括革兰阴性菌和耐甲氧西林葡萄球菌,而后根据药敏结果进行针对性调整。只有在VAP早期准确、及时使用抗生素,才能提高治愈率,降低病死率,达到最佳疗效。
[1] 中华医学会呼吸病学分会. 医院获得性肺炎诊断和治疗指南(草案) [J]. 中华结核和呼吸杂志,1999,22(4):160-161.
[2] Clinical and Laboratory Standards Institute (CLSI). Performance standards for antimicrobial susceptibility testing, 27th ed. CLSI supplement M100[S]. Wayne, PA: Clinical and Laboratory Standards Institute, 2017.
[3] Guillamet CV, Kollef MH. Update on ventilator-associated pneumonia [J]. Curr Opin Crit Care, 2015, 21(5):430-438.
[4] Banjar A, Felemban M, Dhafar K, et al. Surveillance of preventive measures for ventilator associated pneumonia (VAP) and its rate in Makkah Region hospitals, Saudi Arabia [J]. Turk J Med Sci,2017, 47(1):211-216.
[5] Choi JY, Kwak YG, Yoo H, et al. Trends in the distribution and antimicrobial susceptibility of causative pathogens of deviceassociated infection in Korean intensive care units from 2006 to 2013: results from the Korean Nosocomial Infections Surveillance System (KONIS) [J]. J Hosp Infect, 2016, 92(4):363-371.
[6] Tan B, Xian XY, Zhang X, et al. Epidemiology of pathogens and drug resistance of ventilator-associated pneumonia in Chinese neonatal intensive care units: a meta-analysis [J]. Am J Infect Control, 2014, 42(8):902-910.
[7] Paul M, Carmeli Y, Durante-Mangoni E, et al. Combination therapy for carbapenem-resistant Gram-negative bacteria [J]. J Antimicrob Chemother, 2014, 69(9):2305-2309.
[8] 公维涛,李昕,朱应群,等. 多药耐药鲍氏不动杆菌联合治疗方案的最新进展[J]. 中华医院感染学杂志,2015,25(4):958-960.
[9] 贾天野,汤一苇,孙强正,等. 碳青霉烯类抗生素耐药菌的治疗选择[J]. 传染病信息,2014,27(5):315-318.
(2017-06-09收稿 2017-07-10修回)
(本文编辑 胡 玫)
Distribution and drug resistance of pathogens in ventilator-associated pneumonia in ICU
LIU Lu, WEI Xin, XU Jia-xuan, ZHU Hai-bin*
Department of Infection Control, Huainan First People's Hospital, 232003, China
Objective To analyze the distribution and drug resistance of pathogenic bacteria of ventilator-associated pneumonia(VAP) in ICU of our hospital to provide the retional drugs for the clinical application. Methods A retrospective analysis of the basic data of 118 VAP patients from January 2014 to December 2016 in ICU of Huainan First People's Hospital, and the pathogens and drug resistance constituent ratio of the deep tracheal secretions of analysis the pathogenic bacteria and drug sensitivity results had been done.Results One hundred and thirty strains pathogenic bacteria were detected from the deep tracheal secretions of 118 patients with VAP,of which there were 103 strains Gram negative bacteria (79.23%), 20 strains Gram positive bacteria (15.38%) and 7 strains fungi (5.38%).Gram negative bacteria included: 33 strains Bauman Acinetobacter haemolyticus (32.04%), 20 strains Serratia marcescens (19.42%), 18 strains Klebsiella pneumoniae (17.47%), 11 strains Pseudomonas aeruginosa (10.68%), 10 strains Escherichia coli (9.71%). Gram positive bacteria were 10 strains Staphylococcus aureus (50.00%). And Serratia marcescens, Klebsiella pneumoniae, Pseudomonas aeruginosa and Escherichia coli resistant to imipenem and amikacin rate were lower than 10.00%, and Bauman Acinetobacter haemolyticus resistance to a variety of common antibiotic rate was more than 80.00% (meropenem 81.97%, amikacin 83.61%, ceftriaxone 88.33%. and levofloxacin 80.33%). Serratia marcescens, Klebsiella pneumoniae, Pseudomonas aeruginosa and Escherichia coli were sensitive to carbapenems and amikacin, and Bauman Acinetobacter haemolyticus generally was resistant to multiple antibiotics. Staphylococcus aureus was sensitive to vancomycin, linezolid and teicoplanin. Conclusions VAP infection in ICU of our hospital is mainly Gram negative bacteria, and there are variety of drug resistances. Understanding the distribution and drug resistance of pathogenic bacteria of VAP is of great help to the rational use of antibiotics and the improvement of cure rate.
ICU; ventilator-associated pneumonia; multidrug-resistant bacteria
R563.1
A
1007-8134(2017)04-0237-03
10.3969/j.issn.1007-8134.2017.04.014
国家科技重大专项项目(2017ZX10204401-002-005)
232003,淮南市第一人民医院感控办(刘璐、许家宣、祝海滨);710038 西安,第四军医大学唐都医院全军感染病中心(魏欣)
祝海滨,E-mail: 64153843@qq.com
*Corresponding author, E-mail: 64153843@qq.com
