右美托咪定复合丙泊酚全麻对骨科腰椎手术患者术后恢复的影响
2016-06-25李炳艳耿志宇王东信
李炳艳, 耿志宇, 王东信
(北京大学第一医院麻醉科,北京 100034)
·论著·
右美托咪定复合丙泊酚全麻对骨科腰椎手术患者术后恢复的影响
李炳艳, 耿志宇△, 王东信
(北京大学第一医院麻醉科,北京100034)
[摘要]目的:评价右美托咪定(dexmedetomidine,DEX)复合丙泊酚全麻对骨科腰椎手术患者术后恢复的影响。方法:选择北京大学第一医院2014年1月至5月择期全麻下行腰椎管减压、椎弓根钉内固定植骨融合术患者60例,美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅱ级,年龄18~65岁,按随机数字表将患者分为DEX组和对照组,每组30例。两组患者均以咪达唑仑0.03 mg/kg、丙泊酚1~2 mg/kg、舒芬太尼效应室靶控浓度0.5 μg/L和顺式阿曲库铵0.2 mg/kg诱导插管,术中以吸入50%(体积分数)笑气、靶控输注丙泊酚和舒芬太尼维持麻醉。DEX组麻醉诱导前静脉泵入DEX 0.5 μg/kg(10 min),术中以0.2 μg/(kg·h)持续输注;对照组静脉泵入等量生理盐水。两组术后均采用0.5 g/L吗啡静脉自控镇痛,记录两组患者麻醉诱导、术后拔管及恢复时的平均动脉压(mean arterial pressure,MAP)、心率(heart rate,HR), 术毕停药后的苏醒时间、拔管时间和定向力恢复时间,术后1 h在麻醉后恢复室(post-anesthesia care unit,PACU)的Ramsay评分和苏醒期躁动RSAS评分,术后48 h内的疼痛视觉模拟评分(visual analogue scale,VAS)、自控镇痛吗啡用量及不良反应发生率。结果:两组患者术后苏醒时间、拔管时间和定向力恢复时间差异均无统计学意义。两组患者PACU停留期间的Ramsay评分及苏醒期躁动RSAS评分差异均无统计学意义。DEX组术后48 h内各时点的VAS评分均显著低于对照组(P<0.05),术后2 h和6 h的吗啡累计用量小于对照组(P<0.05)。与对照组比较,DEX组于DEX负荷量输注结束时HR显著减慢,MAP明显降低(P<0.05),于诱导插管、术后拔管各时点及PACU 10 min时HR显著减慢(P<0.05),于术后拔管各时点和PACU期间MAP显著降低(P<0.05)。与对照组相比,DEX组于DEX输注结束时HR和MAP均显著降低。DEX组于术中诱导插管开始至拔管后各时点及PACU停留10 min时的HR显著低于对照组(P<0.05);在拔管后各时点及PACU期间,DEX组的MAP显著低于对照组(P<0.05)。结论:DEX复合丙泊酚全麻用于骨科腰椎手术时,可改善术后镇痛效果,节俭术后早期吗啡用量,并减少术后恶心和呕吐发生率。
[关键词]右美托咪定;麻醉,全身;疼痛,手术后;麻醉恢复期;脊柱融合术
骨科腰椎手术创伤大、时间长且出血多,术后伤口疼痛剧烈。术后麻醉恢复期患者可因疼痛出现躁动及血压、心率剧烈波动等不良反应,增加术后心脑血管并发症的发生率。右美托咪定(dexmedetomidine,DEX)是高选择性α2肾上腺素能受体激动剂,作用于中枢及外周神经系统,抑制去甲肾上腺素的释放,减轻交感神经张力,具有镇静、镇痛、抗焦虑和减轻炎症反应等效应,有助于改善围术期血液动力学的稳定性[1],对呼吸抑制作用轻微,且能改善镇痛效果,节俭术中麻醉药物和/或术后镇痛药物[2-3],利于患者术后恢复。本研究主要观察DEX复合丙泊酚静脉麻醉对骨科腰椎手术患者术后恢复的影响,旨在为临床合理应用提供参考。
1资料与方法
1.1研究对象
本研究为前瞻性随机对照双盲研究,经北京大学第一医院伦理委员会批准并与患者签署知情同意书。选择2014年1月至5月择期全麻下行腰椎管减压、椎弓根钉内固定植骨融合术患者60例,美国麻醉医师协会(AmericanSocietyofAnesthesiologists,ASA)分级Ⅰ~Ⅱ级,年龄18~65岁,术前无窦性心动过缓或Ⅱ度以上房室传导阻滞、无严重高血压,术前未服用β受体阻滞剂、可乐定类降压药物或α2肾上腺素能受体激动剂,无语言交流障碍。患者术前肝、肾功能正常,体重指数<30kg/m2。按照随机数字表将患者随机分为DEX组和对照组,每组30例。
1.2麻醉与监测
所有患者均未使用麻醉术前药。入室后连接M1205A型监护仪(Philips公司)和脑电监护仪(美国Covidient公司),连续监测无创血压(noninvasivebloodpressure,NBP)、心率(heartrate,HR)、脉搏血氧饱和度(SpO2)和脑电双频指数(bispectralindex,BIS)。患者均开放上肢外周静脉,输注乳酸钠林格液10mL/kg,面罩预吸氧3min后开始诱导。两组患者均采用相同方法进行麻醉诱导:静脉注射咪达唑仑0.03mg/kg、丙泊酚1~2mg/kg、舒芬太尼效应室靶控浓度0.5μg/L,顺式阿曲库铵0.2mg/kg辅助气管插管。
DEX组患者在麻醉诱导前静脉泵入DEX0.5μg/kg(10min)(江苏恒瑞医药股份有限公司,规格2mL/200μg,批号13110932), 术中以0.2μg/(kg·h)持续输注,手术结束前30min停止输注。对照组于诱导前以相同速率静脉泵入生理盐水,术中以等量生理盐水持续输注。
两组患者术中均吸入50%(体积分数)笑气,靶控输注丙泊酚1~3mg/L、舒芬太尼0.1~0.4μg/L,且间断静脉注射顺式阿曲库铵0.03mg/kg维持麻醉。术中麻醉维持BIS于40~60,依据此标准调节丙泊酚靶控输注浓度,根据手术刺激强度调节舒芬太尼靶控浓度,维持术中血压和心率为基础值的±20%,手术结束时停止舒芬太尼和丙泊酚的输注。术中如患者收缩压(systolicbloodpressure,SBP)较基础值下降25%,静脉给予麻黄素6mg并加快静脉补液;如HR<50次/min,静脉给予阿托品0.2mg/次;如HR>100次/min,静脉给予艾司洛尔20mg/次;如SBP>160mmHg(1mmHg=0.133kPa),静脉给予尼卡地平0.2mg/次。
两组均于手术结束前30min静脉给予托烷司琼5mg,手术结束后给予新斯的明2mg和阿托品1mg拮抗残余的肌肉松弛,待患者清醒(BIS>80)、自主呼吸完全恢复时(即呼吸次数>10次/min,呼气末CO2分压<50mmHg)拔出气管导管,送至麻醉后恢复室(post-anesthesiacareunit,PACU)观察。两组术毕均开启经静脉患者自控镇痛(patient-controlledintravenousanalgesia,PCIA)泵,镇痛药液为0.5g/L吗啡,设置为:速度1mL/h、PCIA2mL、锁定时间8min。
1.3观察指标
分别记录麻醉诱导前(T0),DEX负荷量输注结束(T1),气管插管后1min(T2)、3min(T3)和5min(T4),拔出气管导管后1min(T5)、3min(T6)和5min(T7),以及PACU停留期间的平均动脉压(meanarterialpressure,MAP)和HR。记录术毕停药后患者苏醒时间、拔管时间、定向力恢复时间。
记录患者在PACU期间的Ramsay镇静评分和苏醒期RSAS(Rikersedationagitationscale)躁动评分。Ramsay镇静评分标准[4]:1分,焦虑、烦躁不安;2分,清醒、安静合作;3分,患者对指令反应敏捷;4分,嗜睡、对机械刺激反应敏捷;5分,入睡、仅对强刺激有反应;6分,沉睡、对刺激无反应;>3分为过度镇静。RSAS评分标准[4]:1分,不能唤醒,对伤害刺激反应轻微或无反应,不能交流;2分,机械刺激可唤醒,但不能交流;3分,嗜睡,但语言刺激或轻微晃动可唤醒;4分,安静合作,能服从指令;5分,焦虑或躯体躁动,言语劝阻可安静;6分,需约束和反复语言提示约束;7分,自己拔出气管导管,试图拔出套管针或攻击医务人员;≥5分为苏醒期躁动。
术后48h内由另一位不知情的麻醉医生随访患者,记录疼痛视觉模拟评分(visualanaloguescale,VAS)(0分为无痛,10分为难以忍受的剧痛),PCIA吗啡用量,术后恶心、呕吐、头痛、眩晕、躁动、寒战等不良反应的发生情况。
1.4统计学处理
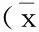
2结果
2.1一般情况及围术期情况
两组患者的性别、年龄、体重、ASA分级、手术时间、麻醉时间以及术后苏醒时间、拔管时间和定向力恢复时间差异均无统计学意义(表1)。

表1 两组患者基本资料、围术期资料的比较±s)
M,male;F,female;DEX,dexmedetomidine.
2.2术后恢复情况
两组患者PACU停留期间的Ramsay及RSAS评分差异均无统计学意义(表2),且均未发生呼吸抑制和过度镇静的不良反应。
DEX组患者术后48h内各时点的VAS评分均显著低于对照组;DEX组患者术后2h和6h的吗啡用量显著少于对照组(P<0.05),术后24h和48h时的吗啡用量与对照组相比差异无统计学意义(表3)。

表2 两组患者在麻醉后恢复室期间Ramsay及RSAS评分比较[中位数(最小值,最大值)]
RSAS,Rikersedationagitationscale;DEX,dexmedetomidine.
表3 两组患者术后各时点VAS评分及吗啡累积用量
VAS,visualanaloguescale;DEX,dexmedetomidine.
2.3围术期生命体征、术中用药情况及不良反应情况
与对照组相比,DEX组于DEX输注结束(T1)时HR和MAP均显著降低。DEX组于术中诱导插管开始至拔管后各时点(T2~T7)及PACU停留10min时的HR显著低于对照组(P<0.05,图1A);在拔管后各时点(T5~T7)及PACU期间,DEX组的MAP显著低于对照组(P<0.05,图1B)。

T0, at baseline; T1, after infusing a preloading dose of DEX; T2-T4, after intubation 1, 3, 5 min; T5-T7, after extubation 1, 3, 5 min. MAP, mean arterial pressure; HR, heart rate; PACU, post-anesthesia care unit. 1 mmHg=0.133 kPa.图1 两组患者围术期心率(A)及平均动脉压(B)的变化Figure 1 Changs of perioperative heart rate (A) and mean arterial pressure (B) in two groups of patients
DEX组患者术中丙泊酚诱导用量明显少于对照组[(1.2±0.3)mg/kgvs.(1.8±0.5)mg/kg,t=5.811,P<0.001],术中丙泊酚维持用量在两组间差异无统计学意义[(3.4±0.7)mg/(kg·h) vs. (3.7±0.9)mg/(kg·h),t=1.803,P=0.077]。舒芬太尼用量DEX组也明显少于对照组,差异有统计学意义[(0.29±0.05)μg/(kg·h) vs. (0.32±0.07)μg/(kg·h),t=2.017,P=0.048]。
两组患者术中高血压和心动过缓等不良反应发生率差异无统计学意义,但DEX组患者术后48h内恶心和呕吐的发生率明显低于对照组(表4)。
3讨论
腰椎管减压、椎弓根钉内固定后路植骨融合术是骨科创伤较大的手术,术中镇痛药物的选择不仅影响术后镇痛的效果,还可影响患者术后康复期的功能恢复。本研究主要观察了术中持续输注DEX复合丙泊酚静脉麻醉对此类手术患者术后恢复的影响,研究结果表明,输注DEX并未影响患者术后苏醒和拔管时间,但DEX组患者术后48h内镇痛效果明显优于对照组,术后2h和6h的吗啡累计用量小于对照组,且术后48h内恶心和呕吐的发生率明显低于对照组。负荷量加持续输注DEX的给药模式,不仅能节俭丙泊酚的诱导剂量和术中舒芬太尼的用药量,还显著改善气管插管、拔管期以及在PACU恢复期的血液动力学稳定性。
DEX的作用表现在两方面:一是作用于脊髓后角突触前和中间神经元突触后膜的α2受体,通过抑制疼痛信号向脑的传导,抑制下行延髓-脊髓去甲肾上腺素能通路P物质和其他伤害性肽类物质的释放,产生镇痛作用;二是激动脑干蓝斑α2受体,通过引发并维持非动眼睡眠状态,产生镇静和睡眠作用。最近一项荟萃分析认为,DEX可节俭术后24h吗啡用量,减轻24h疼痛强度并减少术后早期的恶心发生率[5]。斯妍娜等[6]研究表明,手术结束前静脉注射0.8μg/kg的DEX可节俭术后24h的吗啡用量,降低术后恶心、呕吐和寒战等不良反应的发生率。本研究中DEX不仅改善了术后48h的镇痛效果,还能节俭术中舒芬太尼和术后6h的吗啡用量,这一节俭效应在术后24h和48h并不显著,可能与其消除半衰期约2h相关,而且术后48h内恶心和呕吐的发生率降低也应该和减少围术期阿片类药物用量相关。
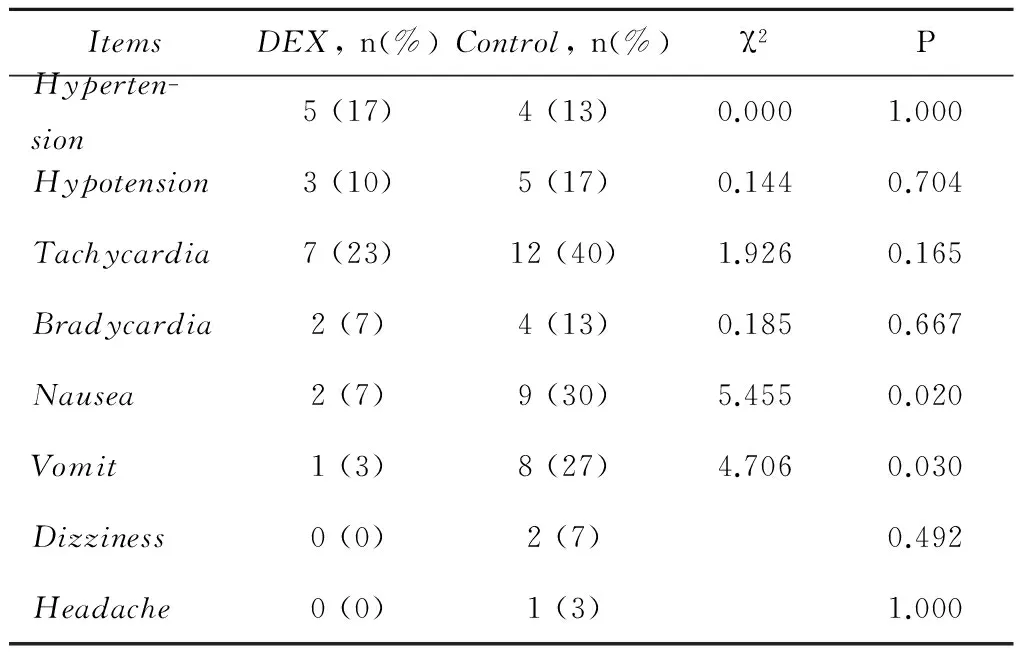
表4 术中及术后不良反应的比较
本研究中DEX显著节俭了诱导时的丙泊酚用量,术中丙泊酚维持用量尽管有减少趋势,但组间差异无统计学意义。既往两项研究均显示DEX可节俭术中丙泊酚用量约30%[7-8],分析不同结果的原因可能是与DEX的维持剂量有关,该研究分别使用了0.4~0.5μg/(kg·h)的持续输注量,而本研究使用的持续输注量较低,仅为0.2μg/(kg·h)。
本研究中两组患者的术后苏醒时间、拔管时间、定向力恢复时间和PACU镇静评分差异均无统计学意义,这与DEX的剂量选择适宜有关。Patel等[9]观察到1μg/kg负荷量后持续输注0.2~0.8μg/(kg·h)的DEX具有减轻术中应激反应、维持麻醉苏醒期的血液动力学稳定的优点,同时也发现存在过度镇静的缺点,DEX组术后2h内的镇静评分显著高于对照组,这可能与其使用剂量过大有关。Kim等[4]研究表明,术中持续输注DEX可显著降低成人鼻手术苏醒期躁动发生率,改善苏醒期质量。本研究中DEX这一优势并不明显,两组患者PACU期间的苏醒期躁动RSAS评分差异无统计学意义,这可能与本研究术中使用丙泊酚、舒芬太尼维持麻醉和镇痛,而上述研究术中仅使用地氟烷吸入麻醉有关。
DEX最常见的不良反应是与剂量相关的心动过缓和同时伴发的低血压,负荷量注射过快时还可能因直接刺激血管平滑肌收缩导致一过性高血压和反射性的心动过缓[2, 10]。高龄、糖尿病、高血压等患者从安全性考虑应适当调整用药剂量。文献报道曾有1例74岁男性患者因躁动使用DEX持续输注出现心跳骤停,这可能与患者有冠心病史以及DEX输注剂量较大有关[11]。为减少心动过缓等不良事件的发生,本研究中DEX组选择了0.5μg/kg(10min)的DEX负荷量,术中以0.2μg/(kg·h)持续维持,结果显示,DEX组患者麻醉诱导、气管插管、气管拔管以及PACU期间血流动力学较稳定,围术期心动过缓和低血压发生率与对照组比较差异无统计学意义。
综上所述,麻醉诱导前静脉给予负荷量0.5μg/kg,术中以0.2μg/(kg·h)持续输注DEX复合丙泊酚全麻用于骨科腰椎手术时,围术期血液动力学平稳,能够节俭术中舒芬太尼和术后早期吗啡用量,改善术后镇痛效果,减少术后恶心和呕吐发生率,而且不影响术后患者苏醒时间。
参考文献
[1]MantzJ,JosserandJ,HamadaS.Dexmedetomidine:newinsights[J].EurJAnaesthesiol, 2011, 28(1): 3-6.
[2]BekkerA,SturaitisM,BloomM,etal.Theeffectofdexmedetomidineonperioperativehemodynamicsinpatientsundergoingcraniotomy[J].AnesthAnalg, 2008, 107(4): 1340-1347.
[3]SchnabelA,Meyer-FrieβemCH,ReichlSU,etal.Isintraoperativedexmedetomidineanewoptionforpostoperativepaintreatment?Ameta-analysisofrandomizedcontrolledtrials[J].Pain, 2013, 154(7): 1140-1149.
[4]KimSY,KimJM,LeeJH,etal.Efficacyofintraoperativedexmedetomidineinfusiononemergenceagitationandqualityofrecoveryafternasalsurgery[J].BrJAnaesth, 2013, 111(2): 222-228.
[5]BlaudszunG,LysakowskiC,EliaN,etal.Effectofperioperativesystemicα2agonistsonpostoperativemorphineconsumptionandpainintensity:systematicreviewandmeta-analysisofrandomizedcontrolledtrials[J].Anesthesiology, 2012, 116(6): 1312-1322.
[6]斯妍娜, 韩流, 王晓亮, 等.右美托咪定对术后吗啡自控镇痛效果的影响[J]. 临床麻醉学杂志, 2011, 27(10): 953-955.
[7]NgwenyamaNE,AndersonJ,HoernschemeyerDG,etal.Effectsofdexmedetomidineonpropofolandremifentanilinfusionratesduringtotalintravenousanesthesiaforspinesurgeryinadolescents[J].PaediatrAnaesth, 2008, 18(12): 1190-1195.
[8]BakhameesHS,El-HalafawyYM,El-KerdawyHM,etal.Effectsofdexmedetomidineinmorbidlyobesepatientsundergoinglaparoscopicgastricbypass[J].MiddleEastJAnesthesiol, 2007, 19(3): 537-551.
[9]PatelCR,EngineerSR,ShahBJ,etal.Effectofintravenousinfusionofdexmedetomidineonperioperativehaemodynamicchangesandpostoperativerecovery:Astudywithentropyanalysis[J].IndianJAnaesth, 2012, 56(6): 542-546.
[10]吴新民, 王天龙, 薛张纲, 等. 右美托咪定临床应用指导意见[J]. 中华医学杂志, 2013, 93(35): 2775-2777.
[11]GerlachAT,MurphyCV.Dexmedetomidine-associatedbradycardiaprogressingtopulselesselectricalactivity:casereportandreviewoftheliterature[J].Pharmacotherapy, 2009, 29(12): 1492.
(2015-02-02收稿)
(本文编辑:赵波)
Effect of dexmedetomidine infusion on postoperative recovery for patients undergoing major spinal surgery during propofol anesthesia
LI Bing-yan, GENG Zhi-yu△, WANG Dong-xin
(DepartmentofAnesthesiology,PekingUniversityFirstHospital,Beijing100034,China)
ABSTRACTObjective:To evaluate the effect of intraoperative dexmedetomidine (DEX) infusion during propofol intravenous anesthesia on postoperative recovery after major spinal surgery. Methods:Sixty patients aged 18 to 65 (American Society of Anesthesiologists, ASA Ⅰ-Ⅱ), scheduled for spinal surgery from January 2014 to May 2014 were randomized into two groups. The DEX group (n=30) received 0.5 μg/kg of DEX ten minutes before anesthesic induction, followed by an infusion of DEX at 0.2 μg/(kg·h) intraoperatively and the control group (n=30) was given identical amounts of normal saline. At the end of surgery, the patients of both groups received patient-controlled intravenous analgesia (PCIA) with morphine 0.5 mg/h (1 mg demand dose and 8 min lockout). Heart rate and mean arterial pressure (MAP) were continually monitored during operation and in the post-anesthesia care unit (PACU). The propofol and sufentanil consumptions during operation and the morphine consumption 48 h after surgery were recorded. The time for recovery and extubation were recorded. The followed-up evaluations were performed to assess Ramsay scores, visual analogue scale (VAS) pain scores as well as side effects in PACU and 48 h after surgery. Results:Heart rate of DEX group was lower than that of control group after intubation and extubation and in PACU 10 min (P<0.05). MAP was lower in DEX group than that in control group after extubation and in PACU (P<0.05). Compared with control group, the propofol consumption during anesthesic induction, the sufentanil consumption during operation and the cumulative consumption of morphine 2 h and 6 h after surgery were decreased (P<0.05). There were no differences between the two groups as to the time for recovery or extubation. Compared with control group, the VAS pain scores were significantly decreased (P<0.01), the incidence of postoperative nausea and vomiting in DEX group were significantly decreased (P<0.05) 48 h after surgery. Conclusion: Intraoperative infusion of DEX improved quality of recovery, provided good analgesia, and decreased morphine use and the incidence of postoperative nausea and vomiting after major spinal surgery.
KEY WORDSDexmedetomidine; Anesthesia, general; pain, postoperative; Analgesia recovery period; Spinal fusion
[中图分类号]R614.2
[文献标志码]A
[文章编号]1671-167X(2016)03-0529-05
doi:10.3969/j.issn.1671-167X.2016.03.026
△Correspondingauthor’se-mail,gengzhiyu2013@163.com
网络出版时间:2016-5-278:25:38网络出版地址:http://www.cnki.net/kcms/detail/11.4691.R.20160527.0825.010.html
