317例胃癌淋巴结转移患者影响因素分析
2016-04-12田权威潘志欣毛成银
陈 原,王 刚,田权威,潘志欣,毛成银
(1、临颍县人民医院,河南 临颍462000;2、宝鸡市中心医院,陕西 宝鸡721000)
317例胃癌淋巴结转移患者影响因素分析
陈原1,王刚2,田权威1,潘志欣1,毛成银1
(1、临颍县人民医院,河南 临颍462000;2、宝鸡市中心医院,陕西 宝鸡721000)
[摘要]目的分析影响胃癌淋巴结转移的临床因素,提高对胃癌的认识及治疗水平。方法对有淋巴结转移的317例胃癌根治术患者的性别、年龄、肿瘤部位、大小、形态、分化程度、浸润深度等进行单因素及多因素分析,进行χ2检验。对P<0.01的各组变量赋值后进行多因素Logistic回归分析得出影响胃癌淋巴结转移的独立影响因素。结果性别、肿瘤大小、大体类型、组织学类型和浸润深度是淋巴结转移的影响因素(P<0.05);Logistic多因素回归分析显示:肿瘤大小、大体类型及浸润深度是淋巴结转移的独立影响因素。结论肿瘤大小、大体类型、浸润深度是胃癌淋巴结转移的独立影响因素,而浸润深度是最重要的影响因素。
[关键词]胃癌;淋巴结转移;多因素分析
胃癌是消化道常见的恶性肿瘤之一,是肿瘤患者的第二大死因[1],而淋巴结转移则是胃癌根治术后患者预后的重要影响因素之一。笔者对胃癌淋巴结转移的临床病例进行多因素分析,为术中淋巴结的清扫提供参考。
1材料与方法
1.1病例选择选取2008年1月—2013年12月在临颍县人民医院及同期宝鸡市中心医院行胃癌[2]手术的患者共671例,采用回顾性调查方法将患者的个人信息和临床资料录入Excel建立资料库。对459例行胃癌根治术的患者纳入分析。
1.2观测及分析指标459例行胃癌根治术患者中,317例发现淋巴结转移。依据淋巴结转移情况,分别对性别、年龄、肿瘤部位、大小、形态、分化程度、浸润深度等进行单因素及多因素分析。
1.3统计学方法采用SPSS 13.0统计软件对影响胃癌淋巴结转移的各组数据进行卡方检验,以P≤0.05为差异有统计学意义。对P<0.01的各组变量赋值后进行多因素Logistic回归分析得出影响胃癌淋巴结转移的独立影响因素。
2结果
2.1胃癌患者淋巴结转移的单因素分析 459例胃癌根治术患者中317例(69.06%)有淋巴结转移,142例(30.94%)无淋巴结转移。单因素分析得出淋巴结转移的影响因素有:性别、肿瘤大小、大体类型、组织学类型和浸润深度。见表1。
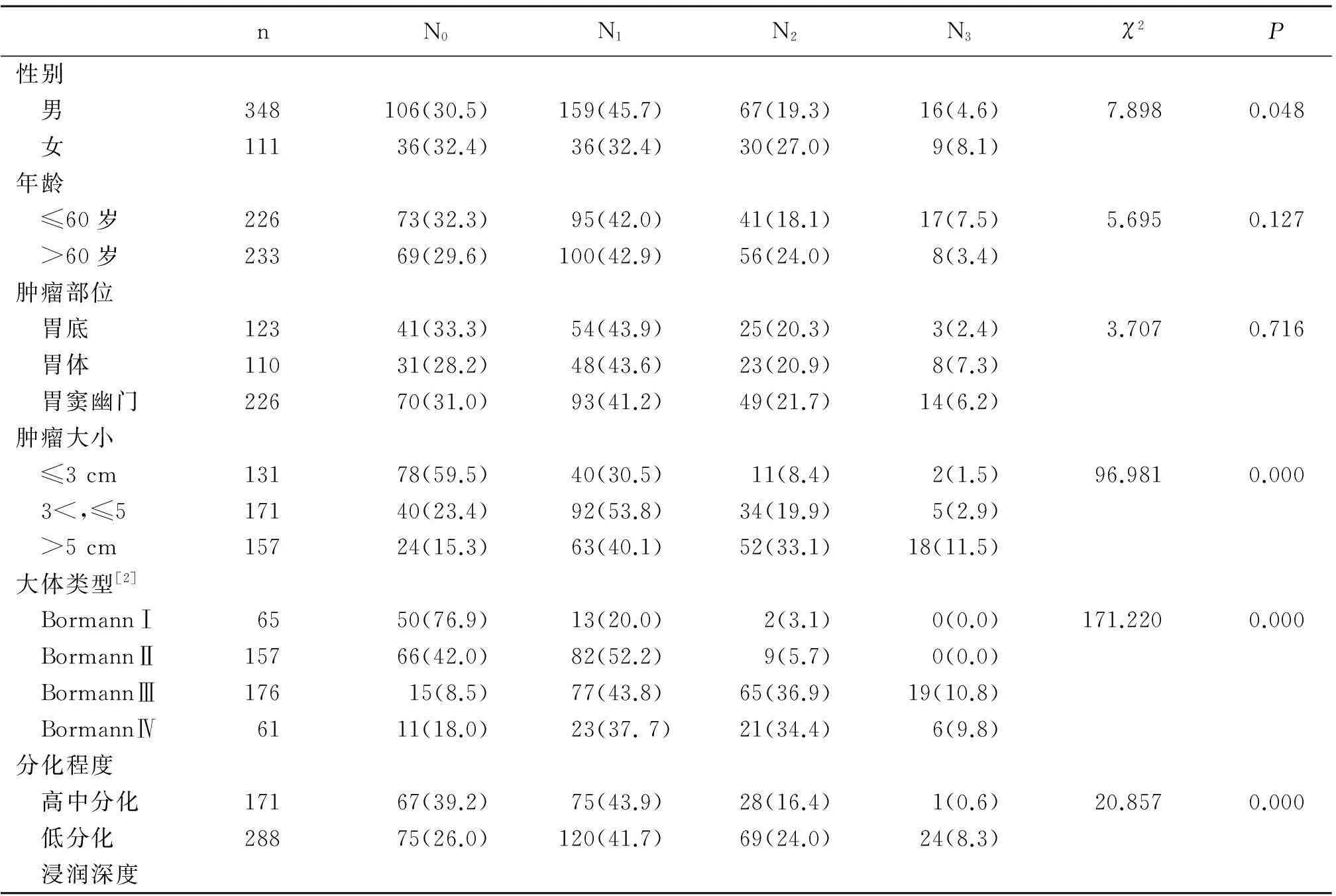
表1 胃癌淋巴结转移的单因素χ2检验表[n(%)]

续表1
2.2胃癌患者淋巴结转移的多因素分析对P<0.01的各因素赋值后纳入Logistic回归模型,得出影响胃癌淋巴结转移的独立影响因素有:肿瘤大小、大体类型和浸润深度。见表2。
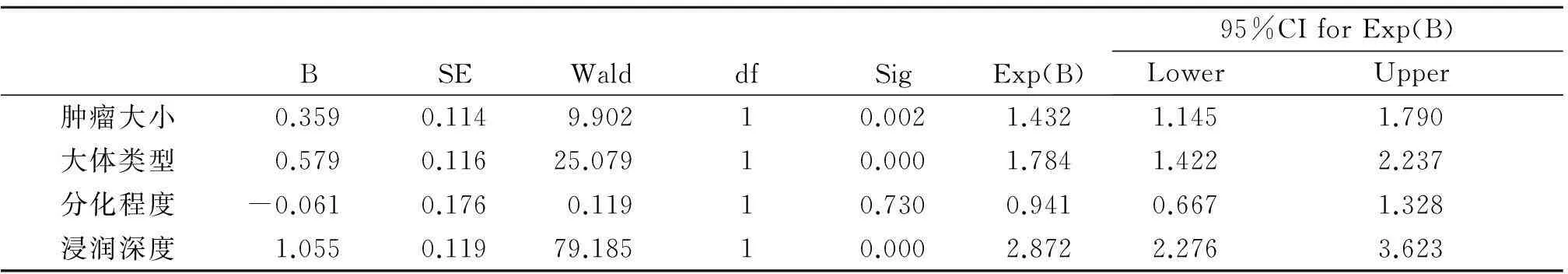
表2 Logistic回归模型对胃癌淋巴结转移多因素分析
3讨论
淋巴结转移是胃癌预后的重要因素,国内外多数学者认为它是胃癌预后的独立影响因素[3~8]。该研究结果提示性别是淋巴结转移的影响因素,淋巴结转移数>6个的女性患者有39例(35.14%),男性患者则有83例(23.85%),女性的比例高于男性,这可能由于女性存在着生理周期,忍耐力较强,就诊时肿瘤的分期较晚,淋巴结的转移较广,因此女性患者淋巴结清扫范围应适当扩大。该研究结果中年龄不是淋巴结转移的影响因素,但老年人淋巴结转移阳性率为70.4%,高于60岁的患者为67.7%,这在一定程度上反映了老年患者就诊时淋巴结转移分期升高,使得肿瘤的分期靠后,增加了术后复发的风险。
统计分析提示肿瘤部位不是淋巴结转移的影响因素,而肿瘤的大小是淋巴结转移的影响因素,Logistic回归分析也证实了它是胃癌淋巴结转移的独立风险因素。胃的淋巴引流非常丰富,肿瘤越大则侵及淋巴结管的可能性越大,出现阳性转移的机率越高,在早期胃癌中肿瘤直径≥2 cm是淋巴结转移的独立危险因子[9],且随着肿瘤的增大,与淋巴管的接触面积增加,癌细胞进入淋巴管形成癌栓,导致淋巴引流的方向改变,癌细胞通过已改变引流方向的淋巴管可到达不同引流区的淋巴结,形成新的转移灶,出现多处的淋巴结转移,甚至出现跳跃转移,这对手术中淋巴结的清扫提出了更高的要求;且随着肿瘤的增大,侵及的层次越来越深,尤其是侵及浆膜层的胃癌细胞很容通脱落而形成腹腔游离的癌细胞,而这些癌细胞则成为术后胃癌复发的威胁,这在相关研究中得到了证实[10]。所以,肿瘤的大小对淋巴结的转移有着重要的影响,也可作为术中淋巴结清扫范围的评估依据。
在Bormann分型中,随着分型的靠后,淋巴结转移的个数也随之上升,它是淋巴结转移的影响因素,多因素分析提示大体类型是淋巴结转移的独立风险因素,大体类型反映了肿瘤组织的侵袭性,可作为术中手术方式制定的依据之一。随着分化程度的降低,淋巴结转移的个数及淋巴结转移率均随之增加,尤其对于分化差的类型应当注意即使淋巴结未肿大也存在着微转移的可能,这对根治术中淋巴结的清扫提出了更为严格的要求,但在多因素分析中它不是淋巴结转移的独立风险因素。
T1、T2、T3、T4患者的淋巴结转移阳性率分别为10.9%、44.9%、73.6%、94.1%。随着肿瘤侵犯的层次的加深,淋巴结转移个数及转移率都有了显著的升高,多因素分析提示浸润深度是影响胃癌淋巴结转移最为重要的独立风险因素。在相关研究[11]中也证实了浸润深度与淋巴管侵犯的密切关系,并且浸润深度也是淋巴结微转移的影响因素[12-13],而术后残余的微转移灶则是肿瘤复发和转移的种子[14-15],因此对T3、T4期患者适当扩大淋巴结清扫范围可有效清除微转移的淋巴结,进而提高5 a生存率。
该文对胃癌淋巴结转移临床因素分析,为深入研究淋巴结的转移机制及特点进行了初步探讨,以期为临床医生对胃癌患者实施淋巴结清扫术的范围提供参考,进而提高患者的生存率。
参考文献:
[1]Brenner H,Rothenbacher D,Arndt V.Epidemiology of stomach cancer[J].Methods Mol Biol,2009,472(2):467-477.
[2]陈孝平,汪建平.外科学[M].8版.北京:人民卫生出版社,2013.
[3]Maruyama K, Kaminishi M, Hayashi K, et al. Gastric cancer treated in 1991 in Japan[J]. Gastric Cancer, 2006, 9(2): 51-66.
[4]徐惠绵,徐岩. 胃癌转移规律研究新进展[J]. 中国实用外科杂志, 2011, 31(8): 666-669.
[5]Jun CP, Yong CL, Jie HK, et al. Clinicopathological aspects and prognostic value with respect to age: an analysisi of 3,362 consecutive gastric cancer patients[J]. Surg Oncol,2009,99: 395-401.
[6]Saito H, Osaki T, MurakamiD, et al. Effect of age on prognosis in patients with gastric cancer[J]. ANZ J Surg, 2006, 76(6): 458-461.
[7]李英男, 吴本俨, 王昌正. 进展期胃癌预后多因素分析[J]. 现代肿瘤医学, 2009,9(17): 1716-1721.
[8]赵刚, 邱江峰, 吴志勇. 603例胃癌根治术的预后因素分析[J]. 中国癌症杂志, 2007, 17(7): 556-559.
[9]An JY,Baik HY,Choi MG,et al.Predictive Factors for Lymph Node Metastasis in Early Gastric Cancer With Submucosal Invasion[J].Ann Surg,2007,246(5):749-753.
[10]Kominea A, Konstantinopoulos PA, Kapranos N, et al. Androgen receptor(AR) expression is an independent unfavorable prognostic factor in gastric cancer[J].J Cancer Res Clin Oncol, 2004, 130(5): 253-258.
[11]罗居东,章青,傅深.胃癌淋巴结管侵犯的相关因素[J]. 现代肿瘤医学, 2009,10(17): 1911-1913.
[12]Tajima Y,Murakami M,Yamazaki K,et al.Risk factors for lymph node metastasis from gastric cancers with submucosal invasion[J].Ann Surg Oncol,2010,17(6):1597-1604.
[13]Kim JJ,Song KY,Hur H,et al.Lymph node micrometastasis in node negative early gastric cancer[J].Eur J Surg Oncol,2009,35(4):409-414.
[14]Kutup A,Yekebas EF,Izbicki JR.Current diagnosis and future impact of micrometastases for therapeutic strategies in adenocarcimoma of the esophagus,gastric cardia,and upper gastric thrid[J].Recent Results Cancer Res,2010,182:115-125.
[15]Yu JW,Wu JG,Tajima Y,et al.Study on lymph node metastasis correlated to lymphangiogenesis,lymphatic vessel invasion,and lymph node micrometastasis in gastric cancer[J].J Surg Res,2011,168(2):188-196.
[责任编校:张亚光]
317 Case Analysis of Risk Factors for Lymph Node Metastasis in Gastric Cancer
CHEN Yuan1,WANG Gang2,TIAN Quan-wei1,PAN Zhi-xin1,MAO Cheng-yin1
(1.Linying People’s Hospital, Linying Henan(462600);2.Department of Surgical Oncology,Baoji Central Hospital,Baoji Shanxi 721000,China)
[Abstract]ObjectiveTo analyze the clinical and pathological factors that affect the lymph node metastasis to study the relationship between biological behavior of gastric cancer and clinical factors so as to provide clues to the basis for clinical diagnosis and treatment.Methodχ2 test was used to investigate the factors for contributing to lymph node metastasis. Logistic multivariate regression analysis of the factors that had high significance was used to test the independent impact of the factors that contributed to lymph node metastasis.ResultsThe gender, tumor size, gross type, histological type and depth of invasion were found to be the factors that had an impact (P<0.05). Logistic multiple regression analysis suggested that the tumor size, gross type and the depth of invasion in lymph node were the independent impact of factor in lympth node metastasis.ConclusionThe tumor size, gross type, depth of invasion all are indpedent factors in lymph node metastasis of gastric cancer, but the depth of invasion is the most important factor.
[Key words]gastric cancer;lymph node metastasis;multiple regression analysis
[中图分类号]R 735.2
[文献标识码]B
[文章编号]1008-9276(2016)01-0007-04
作者简介:陈原(1982-),河南省临颍县人,硕士,主治医师,从事消化道肿瘤临床工作。
收稿日期:2015-02-27
